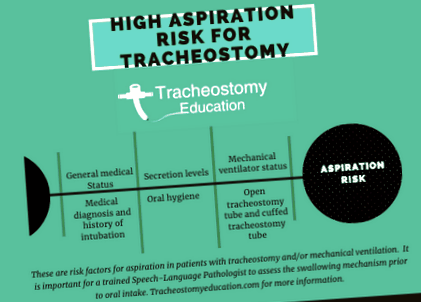
Пациентите с трахеостомия и механична вентилация са изложени на висок риск от затруднено преглъщане (дисфагия) и аспирация (Smith et al., 1999, DeVita, 1990, Elpern, 1994, Tolep, 1996). От тези, които правят аспирация, голяма част безшумно се аспирира, когато липсват клинични признаци (т.е. кашлица/задавяне) по време на перорален прием. В едно голямо проучване, от пациентите, които са се аспирирали, 82% са мълчаливи аспирации (Leder, 2002).
Дисфагията може да се дължи отчасти на медицинска острота, но въпреки това правилната оценка и управление на тези индивиди е важно за предотвратяване на усложнения на дисфагия, включително недохранване, дехидратация, електролитен дисбаланс и аспирационна пневмония. Със сигурност не всеки индивид с трахеостомия ще има проблеми с преглъщането.
Оценката на поглъщането от подходящо обучени клиницисти, обикновено езиково-патологични патолози (SLP), може да намали забавянето при започване на перорален прием и да намали усложненията от неподходящо перорално хранене. SLPs са важни членове на екипа по трахеостомия, като работят в тясно сътрудничество с други членове на екипа, за да осигурят адекватно хранене и хидратация, комуникация и крайна цел на деканалирането (ако е осъществимо за пациента).
В „Усложнения на трахеостомията“ имаше кратък преглед на това как трахеостомията може да доведе до затруднено преглъщане. В този раздел е представен задълбочен преглед на литературата относно трахеостомията и как може да бъде повлияно преглъщането. Ще бъдат обсъдени клиничната лястовична лястовица, Modified Evan’s Blue Dye, говорещи клапани, специфична информация, свързана с механична вентилация, инструментална оценка и лечения.
Въздействие на трахеостомията върху преглъщането
Наличието на трахеостомична тръба може само по себе си да доведе до дисфагия поради маншетираната трахеостомна тръба и промените на въздушния поток. Това ще бъде обсъдено подробно по-долу. Медицинската история на индивида също е важен фактор за причиняване на дисфагия. Показанията за трахеостомия са различни. Често се извършва на лица с нервно-мускулни заболявания като инсулт, ALS, Guillian Barre, MS, болест на Паркинсон и мускулна дистрофия. Обструктивното заболяване на дихателните пътища, ракът на главата и шията/операцията и синдромът на дихателен дистрес при възрастни също могат да доведат до трахеостомия. Дисфагията може да бъде резултат от въздействието на тези основни медицински състояния.
Друг фактор е, че повечето хора с трахеостомна тръба първоначално са били интубирани. Изследванията на поглъщането в рамките на 24 часа след екстубация показват високи нива на честота на аспирация, а на тези висок процент на тиха аспирация. Ендотрахеалната тръба преминава през гласовите гънки, което може да увреди гънките, особено по време на възникваща интубация или множество интубации и екстубации. Увреждането на гласните гънки поставя индивида в по-висок риск от аспирация, тъй като гласните гънки са до голяма степен отговорни за защитата на дихателните пътища. Пациентите с продължителна интубация може да са били седатирани за дълги периоди от време, което може да наруши фарингеалната функция, защитата на дихателните пътища и координацията на дишането и преглъщането (Hardemark Cedbard, A, 2015). Седацията също причинява удължаване на времето за иницииране на рефлекса на преглъщане и намаляване на броя на предизвиканите лястовици (Nishino et al., 1987). Мускулната атрофия може да възникне при ограничено използване на мускулите за преглъщане.
И накрая, има съобщения за някои специфични ефекти от наличието на трахеостомия върху преглъщането, особено когато маншетът е напомпан.
Тези ефекти включват:
Отстраняването на трахеостомичната тръба не е показало, че възстановява функцията на ларинкса или преглъщането вероятно поради горепосочените фактори, които може да са причинили затруднено преглъщане в допълнение към самата трахеостомна тръба.
Аспирационни цени за лица с трахеостомия
Хората с трахеостомия със или без механична вентилация имат висока честота на аспирация с доклади до 87% (Elpern et al, 1994) и по-голямата част от аспирацията е мълчалива. В едно голямо проучване, от пациентите, които са се аспирирали, 82% са мълчаливи аспирации (Leder, 2001). Това е свързано с развитието на аспирационна пневмония при популация пациенти, които обикновено са тежко или хронично болни и по този начин имат по-голям потенциал за развитие на пневмония.
Маншетът и стремежът
Има често срещано погрешно схващане, че маншетът на трахеостомичната тръба предотвратява аспирацията. Определението за аспирация обаче е, когато материалът (секрети, храна, течност, рефлукс) преминава под нивото на гласовите гънки, които са последната защитна линия при защита на дихателните пътища.
Повишаване на ларинкса
Хиоидната кост и издигането на ларинкса са важни за защитата на дихателните пътища и предотвратяването на аспирацията. Elpern et al сравняват индивиди с трахеостомия с аспирация с тези, които не се аспирират и съобщават, че аспирацията е по-вероятно да се появи, когато е повишено издигането на ларинкса.
Надморска височина на ларинкса, сравняваща маншета напомпана спрямо издута:
Има няколко проучвания, които оценяват повишаването на ларинкса при лица с трахеостомия. Изследването противоречи на това, че ларинкса се потиска от наличието на трахеостомна тръба или напомпана маншета. Някои проучвания показват намалено издигане на ларинкса в маншета, напомпано спрямо надуто (Ding & Logeman, 2005; Amathieu et al, 2012), докато други проучвания не показват статистическа значимост (Terk et al, 2007). Други проучвания сравняват елевацията на ларинкса при лица с трахеостомна тръба и същия индивид след отстраняване на трахеостомията.
Проучването на Terk измерва максимално изместване на хиоидната кост и приближение на ларинкса към хиоидната кост при три рандомизирани условия: тръба за трахеотомия в и отворена с маншет, напомпан с въздух от 5 кубика; трахеотомична тръба вътре и запушена с издут маншет; и трахеотомична тръба навън (деканалирана). Няма значителна промяна в подвижната кост и движението на ларинкса. Въпреки това размерът на пробата беше малък със 7 индивида и всички избрани участници имаха нормално преглъщане. Това може да е малкият размер на пробата или че трахеостомичната тръба може да повлияе на тежестта на издигане на ларинкса при тези лица, които имат нарушение на преглъщането. Също така 5cc въздух може да не запълни напълно маншета на трахеостомичната тръба, оставяйки място за въздушен поток около маншета. Количеството въздух за адекватно запълване на маншета по време на надуване на маншета зависи от индивидуалния размер и размера на трахеостомичната тръба. По-малка трахеостомна тръба може да изисква повече количества въздух, за да се предотврати изтичане. Най-добрата практика е измерването на налягането в маншета. Налягането на маншета в идеалния случай трябва да се поддържа между 15-25cmH2O (10-18mm Hg) с минималното налягане, използвано за предотвратяване на теч, но не надвишаващо 30cmH2O. Проучването на Terk не измерва налягането в маншета и 5 кубика въздух може да не е предотвратило изтичане.
Изследването на Amathieu измерва налягането в маншета и сравнява маншета, дефлиран с тези с трахеостомичен маншет, напомпан с въздух, с различни налягания: 5, 10, 15, 20, 25, 30, 40, 50 и 60 cm H2O, разпределени произволно. Ефективността на субменталните мускули беше потисната с по-високо налягане в маншета. Амплитудата на ларингеалните ускорения на рефлекса на гълтането значително се влоши при налягане на маншета от 25 и 30 cm H 2 O. Проучването на Динг и Логеман ретроспективно сравнява лица с надут маншет с тези с дефлиран маншет и установява, че честотата на намалено издигане на ларинкса е значително по-висок при напомпания маншет в сравнение с издутия. Проучването е имало голям размер на извадката от 623 индивида, въпреки че не е съпоставяло едни и същи индивиди както при надуване на маншета, така и при издуване на маншета и не е измервало налягането в маншета.
Надморска височина на ларинкса, сравняваща условия без маншет/дефлация на трахеята (без деканалиране):
При сравняване на индивиди с тръби за трахеостомия без маншети и със същия индивид, деканнулиран, докладите са противоречиви. Някои сочат, че няма статистически значима разлика в издигането на ларинкса между тези състояния (Kang, JY et al, 2012; Terk, et al, 2012; Kim, Y et al, 2015). Други проучвания показват, че максималното хиоидно движение и максималната видимост на ларинкса се подобряват веднага след деканалирането (Jung, S. et al, 2012).
Кота на ларинкса, сравняваща маншета, спуснат до дигитална оклузия:
Едно проучване сравнява ефектите на индивидите с височина на ларинкса с издут маншет и същите индивиди с дигитална оклузия (Logemann et al, 1998). Размерът на пробата беше малък, състоящ се само от 8 индивида с трахеостомия. Резултатите показват, че максималното повишение на ларинкса се е увеличило и повишението на ларинкса и хиоида по време на първоначалното отваряне на крикофарингея се е увеличило.
Издутият маншет изглежда е по-важен фактор за намаляване на височината на ларинкса. Намалена височина на ларинкса може да се появи особено при лица с надут маншет и при механична вентилация поради тежестта на тръбата на вентилатора. Няма настоящи проучвания, сравняващи височината с тръбите на вентилатора и изключената механична вентилация.
Когато се изисква надуване на маншета, за да се поддържа вентилация с положително налягане, се препоръчва поддържане на налягане в маншета, не само за намаляване на риска от нараняване на трахеята, но и за предотвратяване на усложнения при преглъщане.
- Преглъщане; Терапия за хранене Stony Brook Medicine
- Актуализация на лечението на запек при възрастни хора нови възможности за лечение
- Симптоми на бъбречно заболяване - Център за обучение на пациенти с диализа
- Уеб сайтът за здраве и физическо възпитание за учители PE Central
- Полезни диетични лекари от Америка Здравословни продукти - HazMat Management