Резюме
Заден план
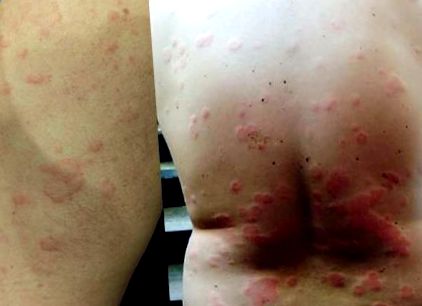
Уртикарията е често срещано разстройство, което се среща при 15-25% от хората в даден момент от живота [1, 2]. Характеризира се с повтарящи се, сърбежни, пъпки с бледо, централно подуване и заобикалящ епидермален еритем, които могат да се появят върху всяка част на тялото (вж. Фиг. 1). Размерът на лезиите може да варира от няколко милиметра до няколко сантиметра в диаметър и често е преходен, отзвучавайки в рамките на около 24 часа без белези; някои лезии обаче могат да продължат до 48 часа [1,2,3,4]. Приблизително 40% от пациентите с уртикария също изпитват ангиоедем (подуване, което се появява под кожата) [3].
Уртикария (копривна треска)
Мастоцитите са основните ефекторни клетки при уртикария и в много случаи на ангиоедем. Тези клетки са широко разпространени в кожата, лигавицата и други области на тялото и имат високоафинитетни имуноглобулинови E (IgE) рецептори. Дегранулацията на мастните клетки води до бързо освобождаване на различни възпалителни медиатори, като хистамин, левкотриени и простагландини, които от своя страна причиняват вазодилатация и изтичане на плазма в и под кожата. Съществува и по-забавена (4-8 часа) секреция на възпалителни цитокини (напр. Фактор на туморна некроза, интерлевкин 4 и 5), което потенциално води до допълнителни възпалителни реакции и по-дълготрайни лезии [1].
Уртикарията обикновено се класифицира като остра или хронична, в зависимост от продължителността на симптомите и наличието или отсъствието на индуциращи стимули (вж. Фиг. 2) [5,6,7]. Острата уртикария се отнася до уртикария с или без ангиоедем, който продължава по-малко от 6 седмици. Хроничната уртикария се определя като уртикария със или без ангиоедем, която е продължителна или периодична поне 6 седмици. Хроничната уртикария може допълнително да бъде класифицирана като хронична спонтанна уртикария (CSU) и индуцируема уртикария. Последният представлява отделна подгрупа на хроничната уртикария, която се предизвиква от физически стимули, като надраскване (дерматографизъм, често срещана форма на физическа уртикария), студ, топлина, слънчева светлина, вибрации и натиск.
Класификация на уртикария: общ преглед. * 48-часовата граница се отнася до отделни лезии, докато 6-седмичната граница се отнася до състоянието като цяло
Въпреки че като цяло острата уртикария може лесно да се управлява и е свързана с добра прогноза, хроничната, тежка уртикария често се свързва със значителна заболеваемост и намалено качество на живот (QOL) [8]. Индуцируемата уртикария също има тенденция да бъде по-тежка и дълготрайна и понякога може да бъде предизвикателна за лечение [1, 3].
Първият раздел на тази статия ще се фокусира върху причините, диагностиката и лечението на най-често срещаните видове уртикария (със или без ангиоедем). Във втория раздел ще бъде направен преглед на работата и лечението на ангиоедем без уртикария. Този тип ангиоедем може да бъде разделен най-общо на хистамин-медииран и не-хистамин-медииран ангиоедем. Разграничаването между тези два вида ангиоедем е важно, тъй като изследванията и лечението се различават значително.
Уртикария
Класификация и етиология
Хронична уртикария
Остра уртикария
Най-честите причини за остра уртикария (със или без ангиоедем) са лекарства, храни, вирусни инфекции, стрес, паразитни инфекции, отрова от насекоми и контактни алергени (напр. Латекс) [9]. Лекарствата, за които е известно, че често причиняват уртикария със или без ангиоедем, включват антибиотици (особено бета лактами и сулфонамиди), нестероидни противовъзпалителни средства (НСПВС), ацетилсалицилова киселина (ASA), опиати и наркотици. Преобладаващите храни, които причиняват уртикария, са мляко, яйца, фъстъци, дървесни ядки, риба и черупчести мекотели. Острата уртикария трябва да се разграничава от анафилаксията, която има подобни задействащи фактори, включително храна, лекарства и ужилвания от насекоми; обаче подходите за лечение ще бъдат различни. Приблизително при 50% от пациентите с остра уртикария причината не е известна и състоянието се означава като остра спонтанна уртикария (ASU) [1,2,3, 10]. До 36% от пациентите с ASU могат да преминат към CSU [11].
Индуцируема уртикария
Индуцируемата уртикария се предизвиква от физически стимул. Най-често срещаната физическа уртикария е дерматографизмът (известен също като „писане на кожата“), при който лезиите се създават или „записват“ върху кожата чрез поглаждане или надраскване на кожата. Често са засегнати зони под налягане от дрехи като линията на талията (т.е. след носене на плътно прилепнали панталони) и зоната на глезените или прасците, която осъществява контакт с ластичната лента на чорапите [1,2,3, 10, 12]. Холинергичната уртикария също е често срещана и е резултат от повишаване на базалната телесна температура, което се случва след физическо натоварване или излагане на топлина. Други физически стимули, които могат да предизвикат уртикария, включват излагане на студ (индуцирана от студ уртикария), ултравиолетова светлина (слънчева уртикария), вода (аквагенна уртикария), вибрации и упражнения. Лезиите, произведени от тези физически стимули, обикновено се локализират в стимулираната зона и често отшумяват в рамките на 2 часа. Въпреки това, някои пациенти могат да получат уртикария със забавено налягане, която, както подсказва името, се появява бавно (т.е. от 30 минути до 12 часа) след прилагане на натиск и може да продължи няколко часа или дори дни. Типичните засегнати области включват ръцете и краката, особено когато върху тези зони се упражнява постоянен натиск по време на конкретни задачи или при определени професии.
Диагноза
Диагнозата на уртикария, със или без ангиоедем, се основава предимно на задълбочена клинична история и физически преглед. Въз основа на анамнезата и физикалния преглед могат да се вземат предвид и диагностични тестове, които да помогнат за потвърждаване на диагнозата остра, хронична или индуцируема уртикария.
История и физически преглед
Историята и физическият преглед трябва да включват подробна информация относно: честотата, времето, продължителността и модела на рецидив на лезиите; формата, размера, мястото и разпределението на лезиите; потенциални задействания (напр. храна, лекарства, физически стимули, инфекции, ужилвания от насекоми, стресови прояви); отговор на предишни използвани терапии; и лична или фамилна анамнеза за атопия [5,6,7]. Много състояния могат лесно да бъдат объркани с уртикария, особено уртикарен васкулит и системна мастоцитоза (вж. Таблица 1 за състояния, които трябва да бъдат взети предвид при диференциалната диагноза на уртикария). При уртикариалния васкулит лезиите обикновено са по-скоро болезнени, отколкото сърбежни, продължават повече от 48 часа и оставят синини или обезцветяване по кожата [1, 13]. Системната мастоцитоза (наричана още системна болест на мастоцитите) е рядко състояние, което включва и вътрешните органи, освен кожата. При това разстройство атипичните мастоцити се събират в различни тъкани, които могат да засегнат черния дроб, далака, лимфните възли, костния мозък и други органи [1, 10]. Първоначално уртикарията може да бъде объркана с мултиформен еритем и обратно, но последният се развива съвсем различно с образуването на мехури, което не се случва при уртикария.
Диагностични тестове
Кожните тестове за убождане (SPT) и специфичните за серума IgE тестове могат да помогнат за потвърждаване на диагнозата остра уртикария в резултат на алергични или IgE-медиирани (тип I) реакции към често срещани хранителни алергени, свръхчувствителност към латекс, свръхчувствителност на ужилващи насекоми и някои антибиотици. Тези тестове се провеждат най-добре от алерголози с опит в тълкуването на резултатите от теста в подходящия клиничен контекст.
Някои диагностични тестове и оценки могат да бъдат полезни при диагностицирането и диференциалната диагноза на CSU, включително: пълна кръвна картина (CBC) и скорост на утаяване на еритроцитите (ESR) или С-реактивен протеин (CRP) като маркери на възпалението [5,6, 7]. Наличието на автоантитела на щитовидната жлеза подпомага автоимунния процес в CSU. Ако има нетипични характеристики, трябва да се обмисли биопсия на кожата, оценка на нивата на серумната триптаза и комплемент и електрофореза на серумен протеин.
Автологичният серумен кожен тест (ASST) включва интрадермално инжектиране на собствения серум на пациента (събран, докато пациентът е симптоматичен) в неангажирана кожа. Положителната реакция на пшеница и изблик се счита за показателна за циркулиращите автоантитела към IgE рецептора с висок афинитет или към IgE. Трябва обаче да се отбележи, че ASST не се използва широко в клиничната практика, тъй като може да не е специфичен за CSU. Тъй като базофилите участват и в хроничната уртикария, тестът за активиране на базофилите (количественото определяне на активирането на базофилите чрез поточна цитометрия) може да бъде полезен за скрининг на автоимунната форма на заболяването. Необходими са обаче допълнителни потвърдителни проучвания, преди този тест да бъде широко приет като диагностичен инструмент [2].
Тестът за предизвикателства, който възпроизвежда излагане на предполагаем стимул в контролирана клинична среда, често е показан за потвърждаване на диагнозата на индуцируема уртикария. Индуцираната от студ уртикария обикновено може да бъде потвърдена с помощта на тест с кубчета лед (т.е. поставяне на кубче лед в запечатан найлонов плик над предмишницата за 5–10 минути). Дерматографизмът може да бъде потвърден чрез леко поглаждане на кожата или чрез използване на стандартизирано устройство като дермографиометър. Аквагенната уртикария може да бъде идентифицирана чрез потапяне на част от тялото в топла вода или чрез прилагане на топли компреси. Тестването с гореща баня може да помогне за идентифициране на холинергична уртикария, а прилагането на тегло/налягане върху бедрото или рамото на пациента е полезно при диагностицирането на уртикария със забавено налягане [1, 2].
Лечение
Стратегиите за лечение на остра уртикария включват мерки за избягване, антихистамини и кортикостероиди. При уртикарията антихистамините са основата на терапията. Кортикостероиди и различни имуномодулиращи/имуносупресивни терапии също могат да се използват за по-тежки случаи или за тези пациенти, които изпитват лош отговор на антихистамини (вж. Фиг. 3).
Адаптиран от Zuberbier et al. 2018 г. [15]
Опростен поетапен алгоритъм за лечение на уртикария
Избягване
За някои пациенти с остра уртикария може да се идентифицира специфичен спусък (напр. Храна, лекарства, отрова от насекоми, латекс) и се препоръчва стриктно избягване. Пациентите трябва да получат ясни, писмени инструкции за подходящи стратегии за избягване [2, 3]. Тези пациенти трябва да бъдат уведомени, че експозицията може не само да доведе до остра уртикария, но и анафилаксия.
При пациенти с CSU трябва да се избягват НСПВС, алкохол или опиати, тъй като те могат значително да влошат състоянието. Избягването на храна с елиминиращи диети не е полезно за CSU.
Лекарства
Антихистамините от H1-рецептор от второ поколение, без успокояване, (напр. Фексофенадин, деслоратадин, лоратадин, цетиризин, билистин, рупатадин; вж. Таблица 2) са основата на лечението на уртикария. Показано е, че тези средства са значително по-ефективни от плацебо за лечение на уртикария [5,6,7]. Антихистамините от първо поколение трябва да се избягват поради техните антихолинергични ефекти и свързаните с тях странични ефекти (т.е. седация и когнитивно увреждане). Не се смята, че блокерите на хистамин тип 2 (Н2) -рецептори (като ранитидин и циметидин) са от полза при лечението на уртикария [14].
Острата спонтанна уртикария обикновено се лекува с антихистамини в стандартни или по-високи дози. При тежки случаи може да се използва кратък курс на перорални кортикостероиди.
Насоките за управление на CSU наскоро бяха актуализирани (вж. Фиг. 3) [15]. Стандартната доза антихистамин от второ поколение е първоначалното лечение. Антихистаминовата ефикасност често е специфична за пациента и следователно трябва да се изпробват повече от един антихистамин, преди да се приеме терапевтичен неуспех с тези средства. Също така, антихистамините са най-ефективни, ако се приемат ежедневно, а не при необходимост [16]. Ако симптомите се контролират със стандартни антихистаминови дози, разумно е да продължите лечението от няколко седмици до месеци, като понякога спирате терапията за кратки периоди, за да определите дали уртикарията спонтанно е отзвучала. При пациенти, които не постигат адекватен контрол на симптомите при стандартни дози за 2–4 седмици, е обичайна практика да се увеличи дозата на антихистамин над обичайната препоръчителна доза [17]. Канадските и европейските насоки препоръчват до четири пъти обичайната препоръчителна доза антихистамини при пациенти, чиито симптоми продължават да съществуват при стандартна терапия [7].
За пациенти с CSU, които не са отговорили на 4 пъти стандартната доза от антихистамини от второ поколение след 2 до 4-седмично проучване, омализумаб, анти-IgE хуманизирано моноклонално антитяло, тъй като допълнителната терапия сега се счита за трета - опция за линия (виж фиг. 3). Рандомизирани двойно-слепи, плацебо контролирани проучвания са показали неговата ефикасност и безопасност при пациенти с CSU, рефрактерни на H1-антихистамини [18, 19]. Доказано е, че са ефективни както 150, така и 300 mg омализумаб, инжектирани подкожно на всеки 4 седмици [19].
Циклоспоринът се счита за терапия от четвърта линия, ако няма отговор на омализумаб в рамките на 6 месеца или ако състоянието е непоносимо. Малки, двойно-слепи, рандомизирани контролирани проучвания установиха, че циклоспоринът (3-5 mg/kg/ден) е ефективен при пациенти с хронична уртикария, които не реагират адекватно на антихистамини [20, 21]. По време на лечението с циклоспорин трябва да продължат антихистамините за Н1-рецептор и да се проследяват редовно кръвното налягане, бъбречната функция и серумните нива на циклоспорин предвид значителните странични ефекти, свързани с тази форма на терапия (напр. Хипертония, бъбречна токсичност).
При някои пациенти с тежка уртикария е оправдан кратък курс на перорални кортикостероиди (напр. 0,3–0,5 mg/kg преднизон за 10–14 дни). Въпреки това, дългосрочната терапия с кортикостероиди трябва да се избягва предвид добре известните нежелани реакции, свързани с продължителна употреба и повишената вероятност от развитие на толерантност към тези средства.
Антагонистът на левкотриеновия рецептор (LTRA), монтелукаст, може да се използва като добавка към лечението от втора линия в НС-антихистаминов огнеупорен CSU. Някои клинични проучвания обаче не установиха, че добавянето на този LTRA има значителна полза [22].
Различни имуносупресивни или имуномодулиращи терапии могат да осигурят известна полза за пациенти с тежка хронична уртикария. Доклади от случаи и други малки клинични проучвания също установяват, че следните лечения са ефективни за избрани пациенти с тежка, рефрактерна, хронична уртикария: сулфасалазин, дапсон, хидроксихлорохин, колхицин, микофенолат мофетил, 5-аминосалицилова киселина и интравенозен имуноглобулин G (IVIG) [7]. Въпреки това, ефикасността на тези средства при лечението на хронична уртикария трябва да бъде потвърдена в големи, рандомизирани контролирани проучвания. Също така е важно да се отбележи, че тези алтернативни лечения може да се наложи да бъдат изпробвани, като се има предвид, че анти-IgE терапията (омализумаб) е скъпа и не е достъпна за всички пациенти, които не се справят с високи дози, антихистаминова терапия от второ поколение.
Качеството на живот може да бъде значително повлияно при пациенти с CSU. Състоянието може да има отрицателно въздействие върху работата, училището, социалните дейности, диетата и съня. Разработени са инструменти за наблюдение на QOL [напр. Въпросник за качество на хронична уртикария (CU-Q2oL)] и за количествено определяне на активността на заболяването (рейтинг на активността на уртикария). Тези инструменти могат също да помогнат за наблюдение на отговора на терапиите [7].
Ангиоедем
Въведение
Ангиоедем при липса на уртикария (вж. Фиг. 4 и 5) е много по-рядко срещан от уртикария със или без ангиоедем. Неговото присъствие трябва да предупреди лекаря за алтернативни диагнози, които могат да включват животозастрашаващи състояния, включително наследствен ангиоедем (HAE), придобит ангиоедем (AAE) или ангиоедем, свързан с инхибитори на ангиотензин-конвертиращия ензим (ACE).
- Какво трябва да знаят пациентите за аллергии Alpha-Gal Семейна алергия; Астма
- Отвара Yinhu Qingwen за лечение на леки обикновени CoVID-19 - изглед в пълен текст
- Лечение на анална фистула с лазерна коагулация - изглед в пълен текст
- Лечение на асимптоматична токсокароза с албендазол при деца - изглед в пълен текст
- Уртикария и ангиоедем Практически подход - американски семеен лекар