Джовани де Симоне
1 Изследователски център за хипертония, Университетска болница Federico II, Via S. Pansini 5, Building 1, 80131 Неапол, Италия
2 Катедра по транслационни медицински науки, Университетска болница "Федерико II", Неапол, Италия
Костантино Манкуси
1 Изследователски център за хипертония, Университетска болница Federico II, Via S. Pansini 5, Building 1, 80131 Неапол, Италия
2 Катедра по транслационни медицински науки, Университетска болница "Федерико II", Неапол, Италия
Рафаеле Ицо
1 Изследователски център за хипертония, Университетска болница Federico II, Via S. Pansini 5, Building 1, 80131 Неапол, Италия
2 Катедра по транслационни медицински науки, Университетска болница "Федерико II", Неапол, Италия
Мария Анджела Лоси
1 Изследователски център за хипертония, Университетска болница Federico II, Via S. Pansini 5, Building 1, 80131 Неапол, Италия
3 Катедра за модерна медицинска биология, Университетска болница "Федерико II", Неапол, Италия
Л. Алдо Ферара
1 Изследователски център за хипертония, Университетска болница Federico II, Via S. Pansini 5, Building 1, 80131 Неапол, Италия
Свързани данни
Авторите не желаят да споделят своите данни. Всички данни, публикувани в оригинални статии, принадлежат на Изследователския център за хипертония, Университет в Неапол Федерико II.
Резюме
Заден план
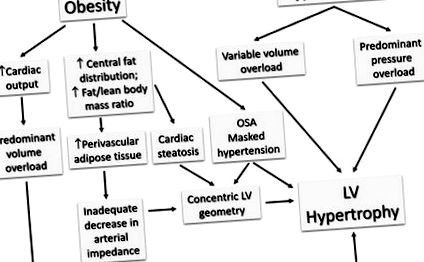
В този мини-преглед ще изследваме въздействието на затлъстяването при хипертониците, като се фокусираме върху често срещаните сърдечно-съдови промени и взаимодействие, което води до съображения относно разликата между половете и телесния състав и потенциалното влияние върху управлението (Фиг. 1).
Физиологични промени, насърчаващи често срещани сърдечно-съдови модификации при затлъстяване и хипертония. OSA обструктивна сънна апнея, LV лява камера
Затлъстяването като съпътстващо заболяване при артериална хипертония
Повече от 80% от пациентите с хипертония имат допълнителни рискови фактори, включително непоносимост към глюкоза, хиперинсулинемия, липидни нарушения (намален HDL-холестерол и повишен LDL-холестерол и триглицериди) и затлъстяване [1–4]. Повече от 50% от пациентите с хипертония имат поне 2 от тези съпътстващи заболявания и като цяло едно от тях е затлъстяването [4].
Има сериозни доказателства, че разпространението на хипертонията рязко се увеличава с увеличаване на телесното тегло [2]. Разпръснатите надлъжни анализи също предполагат, че затлъстяването е важен рисков фактор и за инцидентна хипертония, особено при жените [5, 6].
Наскоро, Кохортното проучване на Южната общност, голямо проучване, базирано на населението, отчита вероятността от хипертония да се повиши от 56% при участниците с наднормено тегло, до 2,5 пъти при затлъстяване от клас I/II и до 4,5 пъти при пациенти със затлъстяване със затлъстяване [7] . Това рязко прогресиране на вероятността е очевидно и при деца и юноши [8–10], въпреки че може да се наблюдава значителен спад през последните 10 години [11].
В проучване, основано на карибско население [10], сред 2023 ученици от 5 до 16 години в държавното училище разпространението на хипертонията е 13% при индивиди с нормално тегло, повишавайки до 23% при наднормено тегло и до 53% в затлъстели субекти.
Важен методологичен проблем при оценката на кръвното налягане при затлъстелия пациент е размерът на маншета. Измерването на кръвното налягане трябва да отчита обиколката на горната част на ръката и размера на маншета както в офиса, така и в дома [12]. Използването на малък размер на маншета причинява надценяване на кръвното налягане и често увеличава честотата на бяла козина или маскирана хипертония [13].
Сърдечно-съдови модификации на затлъстяването
Оценката на свързаните със затлъстяването сърдечно-съдови промени създава проблеми с метода, особено когато е необходимо нормализиране на размера на тялото. Традиционното използване на телесна повърхност (BSA) е неподходящо поради геометрични несъответствия между BSA и LV маса, но и защото телесното тегло (и съответно масата на мазнините) е включено в изчислението на BSA [14]. По този начин използването на BSA води до значително подценяване на разпространението на хипертрофия на LV (LVH) в популация с високо разпространение на затлъстяването [15]. Използването на алометричен сигнал за телесна височина, получен при референтна популация [14] и наскоро потвърден в различно кохортно проучване [16], почти удвоява популационния риск, свързан с LVH, особено когато преобладаването на затлъстяването е високо [17].
Наблюдението на сърдечно-съдови модификации на затлъстяването по време на юношеството са особено полезни, за да се подчертае последователността на аномалиите на затлъстяването с тези, открити в контекста на артериалната хипертония.
При младите затлъстели потомци, участници в кохортата на проучването на семейството със силно сърце [18], въпреки че честотата на случаен висок BP е ниска (10% в подгрупата със затлъстяване), ясно изразената хипертрофия на LV (LVH) е прогресивно по-голяма при наднормено тегло и затлъстели юноши в сравнение с индивиди с нормално тегло, успоредно с големината на мастната маса (фиг. 2). НН геометрията е главно ексцентрична [18]. В регистъра на HyperGEN [19] въздействието на затлъстяването, диабета и дислипидемията (обозначени общо като „метаболитни рискови фактори“) се оценява спрямо вероятността за LVH както при нормотензивни, така и при хипертоници. Вероятността за LVH при нормотензивни участници с 1 или повече метаболитни рискови фактора е толкова висока, колкото вероятността за LVH при пациенти с хипертония, без нито един от тях, и е независимо свързана с централното разпределение на мазнините и свързаните с тях „метаболитни рискови фактори“. Свързването на метаболитните рискови фактори с хипертонията увеличава забележително вероятността от LVH.
Систолично кръвно налягане (BP, а), мастна маса (б), диастолен диаметър на лявата камера (LV) (° С) и разпространение на хипертрофия на LV (д) с нормално тегло (n = 114), наднормено тегло (n = 113) и затлъстели юноши (n = 223). Обърнете внимание, че разпространението на хипертрофия на LV следва излишъка на мастна маса, повече от размера на BP или камерата на LV. Адаптирано от Реф. 12. Значителна звездичка спрямо подгрупа с нормално тегло; кама значителна спрямо подгрупа с наднормено тегло
Делът на концентричната геометрия на LV, най-вредният геометричен модел на LV [20], рязко се увеличава през средната възраст [21, 22] и се превръща в най-честите геометрични модели на LV сред затлъстелите индивиди [23, 24]. По този начин асоциирането на затлъстяването с хипертония води до комбинирано претоварване на налягане и обем, което води до специфични геометрични аномалии на LV [20] и най-тежките степени на LVH, подобно на съобщаваното за хемодинамичното претоварване, причинено от специфично клапно сърдечно заболяване, произвеждащо комбиниран обем и претоварване под налягане [19] [25].
Традиционната парадигма на сърдечно-съдовите модификации при затлъстяване с хипертония е, че хората със затлъстяване развиват най-вече ексцентрична LVH, поради увеличеното обемно претоварване [26, 27]. Тази парадигма обаче се променя [28], поради нарастващите доказателства, че концентричната геометрия на LV е много разпространена при затлъстели индивиди [21, 22, 24, 29]. В популационна извадка от хипертоници в Ню Йорк [23], комбинацията от хипертония и затлъстяване е свързана с по-голямо разпространение на концентрични LVH, отколкото при участници с нормално тегло. Woodiwiss et al. [29] изследва популационна проба от нелекувани пациенти с хипертония и установява, че затлъстяването насърчава концентричното ремоделиране и хипертрофия на LV, а не ексцентричната LVH. По подобен начин и по-скоро, Turkbey et al. [24] установи, че концентричният LVH е най-честият геометричен модел на LV при затлъстяване, използвайки ядрено-магнитен резонанс в голямото население на проучването MESA, принуждавайки човек да помисли за преразглеждане на преобладаващата гледна точка [28].
При пациенти със затлъстяване увеличаването на относителната дебелина на стената (най-често използваният индекс на концентричност) и масата на LV също обикновено се свързва с данни за субклинична систолна дисфункция на LV, особено когато хипертонията съществува едновременно, като депресивно съкращаване на средната стена, необичайни намалени скорости на тъканния миокард деформация и скорост на деформация [30, 31]. При наличието на концентрична геометрия на ЛН, фракцията на изтласкване е неточен маркер на систоличната функция [32], тъй като контракцията на кардиомиоцитите се усилва по цялата дебелина на стената чрез взаимодействието на удебеляването на различни влакна и скъсяването на различно подравнените мускулни влакна [33, 34 ].
Предложени са много механизми за обяснение на връзката на затлъстяването с хипертонично увреждане на целевите органи, включително засилена активност на симпатиковата система, производство на възпалителни цитокини и ендотелна дисфункция [35–37]. Тези механизми са свързани със състоянията на кръвообращението и тъканите, свързани със затлъстяването.
Ненормални състояния, свързани със сърдечно-съдови модификации при затлъстяване
Хемодинамично натоварване
Две състояния са чести при затлъстяване, което потенциално помага да се обясни преобладаващата концентрична геометрия на ЛН: тежка обструктивна сънна апнея (OSA) и маскирана хипертония.
Доказано е, че OSA предизвиква концентрична геометрия на НН [38], главно поради честото претоварване под налягане поради фазите на апнеята и последващия спад на насищането с O2 [39]. OSA също причинява хроничен лек възпалителен статус, характеристика, която често се съобщава в контекста на централното затлъстяване [40].
Друг стимул за непрекъснато претоварване под налягане е маскираната хипертония, за която се съобщава, че е по-честа при затлъстяване [41]. Причините за тази асоциация не са напълно ясни. Сърдечният обем е по-голям при затлъстяване, в условия на почивка и ежедневните дейности могат допълнително да увеличат изхода до ниво, което не се компенсира от адекватно намаляване както на пулсиращите, така и на стабилни компоненти на артериалния импеданс, за да се поддържа нормално кръвно налягане [42], главно поради свързана със затлъстяването ендотелна дисфункция [43–45]. Тази ненормална адаптация генерира претоварване под налягане, наложено на „естествения“ модел на претоварване на обема, наблюдаван при затлъстяване. Усъвършенстваните крайни продукти за гликиране и периваскуларните мазнини могат да допринесат за несъответствието между изходящия поток и съдовия капацитет [46, 47].
В допълнение към хемодинамичните промени, които помагат да се обясни разпространението на концентричната геометрия на ЛН, има и някои доказателства, че увеличеното производство на саркомер не е единственото явление, което се включва в увеличената миокардна маса, настъпваща при затлъстяване [48].
Състав на тялото
Парадигма в патофизиологията на затлъстяването е, че увеличената маса на ЛН е функция на увеличената маса без мазнини, типична характеристика на увеличеното телесно тегло и при затлъстели индивиди [49, 50], докато мастната маса има малко влияние [51, 52]. Съставът на тялото обаче има важно въздействие върху геометрията на ЛН при индивиди със затлъстяване с хипертония. Когато се разглежда висцералният компонент на мастната маса, става очевидна тясна корелация с масата на ЛК [53, 54], с разлики между мъжете и жените.
В епидемиологичен мащаб при жените значението на мастната маса върху променливостта на масата на ЛН е толкова високо, колкото при артериалната хипертония [50], докато обезмаслената маса е независимо свързана с масата на ЛН както при мъжете, така и при жените. „Сърдечната стеатоза“ също има функционални последици при жените, но не и при мъжете [55]. Статистическият ефект на мастната маса върху вариабилността на масата на LV при жените е взаимосвързан с висцералното разпределение, както е показано от значителното въздействие на съотношението между талията и ханша (Фиг. 3).
Относителен принос на параметри, свързани с дисперсия на индекса на масата на LV, чрез стандартизирани β-коефициенти, получени чрез множествен линеен регресионен анализ в кохортата на изследването за силно сърце. Мастната маса заедно със съотношението между талията и ханша показват значителна връзка с вариацията на индекса на LV маса само при жените. От Реф. [50]
Мастната маса също влияе върху геометрията на НН. В клинично проучване, включващо слаби, затлъстели и бивши затлъстели индивиди [56], относителната дебелина на стените на ЛН, мощна мярка за концентрична геометрия на ЛН, е тясно свързана с мастната маса (най-вече интраабдоминална), а не с чистата телесна маса. Тази връзка е дори по-близка от връзката на относителната дебелина на стената със систоличния BP. Въз основа на тези констатации може да се предположи, че висцералната мастна тъкан допринася чрез не-хемодинамични пътища за развитието на концентрична геометрия на LV при затлъстели индивиди. Ако този постулат държи на истината, може да се предположи, че при затлъстели лица със сериозни аномалии в телесния състав (т.е. с излишни телесни мазнини/дефицит на мазнини без мазнини), LVH и LV концентричната геометрия трябва да бъдат още по-тежки.
Мазна маса и геометрия на НН
Налице е допълнителна демонстрация, че хипертоничната LVH, развиваща се при затлъстяване, е ненадмината със състоянието на хемодинамично натоварване. Когато геометричната адаптация на ЛН се оценява във връзка с необходимостта от поддържане на хемодинамично натоварване, затлъстяването е свързано с излишък на масата на ЛН, както при мъжете, така и при жените, по отношение на величината на миокардната маса, която би била достатъчна за поддържане на индивидуалното хемодинамично натоварване [50 ]. Жените, при които саркопенията е много по-разпространена, показват нива на излишък от маса на LV, значително по-големи от мъжете, поради което категорично предполагат, че може да има промени в нормалната структура на миокарда, свързани с увеличената маса на LV. Комплексът от тези открития принуждава да се преразгледа старата дефиниция на Вирков за „затлъстелото сърце“ [59].
По този начин, увеличената маса на LV при затлъстяване е свързана не само с повишения мускулен компонент, който се предизвиква от повишеното хемодинамично натоварване. Разширяването на миокардната тъкан, свързано с немускулни компоненти (инфилтрация на адипоцити, фиброза, удебеляване на кардиомиоцитите) [60, 61] помага да се разбере тенденцията към по-разпространена концентрична геометрия на ЛН, тъй като съотношението между мазнините и обезмаслената маса се увеличава. При този сценарий концентричната геометрия на ЛН, свързана със затлъстяването, не би била следствие от удебеляване на кардиомиоцитите поради паралелно наслагване на саркомери, а по-скоро инфилтрация на немускулни компоненти [48]. Налагането на артериална хипертония върху този неблагоприятен структурен модел води до най-високи нива на LVH както поради хемодинамични (комбинирано налягане и обемно претоварване), така и поради нехемодинамични причини (инфилтрация на мазнини, възпаление).
Контрол на кръвното налягане при затлъстял пациент
Като цяло, хемодинамичният модел, типичен за комбинацията от затлъстяване и хипертония, се характеризира с повишен интраваскуларен обемен компонент, който трябва да се вземе предвид при управление на артериалната хипертония [20].
Контролът на кръвното налягане е труден при наличие на затлъстяване. В мрежата за салют в Кампания вероятността за оптимален контрол на кръвното налягане намалява с увеличаване на ИТМ, въпреки по-големия брой използвани лекарства [66, 67]. Честотата на повишено АН въпреки агресивната терапия в контекста на затлъстяването вероятно се дължи на механизмите, свързани с автокринната и паракринната активност на периваскуларната мастна тъкан, а именно производството на ангиотензин II и алдостерон, което прави особен произход на хипертонията при затлъстели индивиди [ 68]. Ние също така постулираме, че изучаването на характеристиките на хемодинамичното натоварване може да помогне за разбирането на по-патофизиологичен начин за управление на артериалната хипертония при наличие на затлъстяване, въз основа на комбинацията между видове хемодинамично претоварване и метаболитни аномалии, както наскоро предложихме [22].
Дори и при наличието на добър контрол на АН, не непременно масата на ЛН следва намалението на АН, когато е налице затлъстяване. В регистъра на HyperGEN частичната корекция на метаболитните аномалии и високият АТ, характеризиращ метаболитния синдром, но без намаляване на централното затлъстяване, не доведе до съответна по-ниска маса на LV [69], което предполага, че при това не може да се постигне постоянно намаляване на масата на LV контекст без програма за намаляване на теглото (фиг. 4).
- Затлъстяване и сърдечни заболявания, причинени от чревни микроби; Йонизатори на живота
- Затлъстяването в средна възраст повишава сърдечните заболявания, рискът от диабет в по-напреднала възраст - ScienceDaily
- Изследването осветява ролята на малката РНК при сърдечни заболявания, затлъстяване YaleNews
- Връзка на родителската история на коронарна болест на сърцето със затлъстяването при млади възрастни International
- Естествено сърдечно затлъстяване Фактор на риска от сърдечни заболявания - IVL