Съдържание
- 1. Въведение
- 2 Епидемиология
- 3 Етиология
- 4 Съответна анатомия
- 5 Патологичен процес
- 6 Характеристики/Клинично представяне
- 7 Диагностика
- 7.1 Диагностични тестове
- 7.2 Рентгенографски открития на ОА
- 8 Лечение/Управление
- 8.1 Консервативни възможности за лечение
- 9 Диференциална диагноза [1]
- 9.1 Преглед
- 9.2 Субективна оценка
- 9.3 Обективна оценка
- 10 Управление на физиотерапията
- 10.1 Роля на физиотерапията
- 10.1.1 Образование
- 10.1.2 Упражнение
- 10.1.3 Други намеси
- 10.1 Роля на физиотерапията
- 11 Медицински мениджмънт
- 12 Заключение
- 13 Ресурси
- 14 Референции
Въведение
Остеоартрит на коляното (ОА), известен също като дегенеративно заболяване на ставите, обикновено е резултат от износване и прогресивна загуба на ставния хрущял. Най-често се среща при възрастни хора и може да бъде разделен на два типа, първичен и вторичен:
- Първичен остеоартрит - представлява ставна дегенерация без видима основна причина.
- Вторичен остеоартрит - е следствие или от необичайна концентрация на сила в ставата, както при посттравматични причини, или от абнормен ставен хрущял, като ревматоиден артрит (RA).
Остеоартритът обикновено е прогресиращо заболяване, което в крайна сметка може да доведе до увреждане. Интензивността на клиничните симптоми може да варира при всеки отделен човек. Въпреки това, те обикновено стават по-тежки, по-чести и по-изтощителни с течение на времето. Скоростта на прогресиране също варира за всеки индивид.
Честите клинични симптоми включват
- Болка в коляното, която е постепенна в началото и се влошава с активност,
- Скованост и подуване на коляното,
- Болка след продължително седене или почивка.
Епидемиология
ОА е най-често срещаното заболяване на ставите в световен мащаб, като коляното е най-често засегнатата става в тялото. [3] Засяга предимно хора на възраст над 45 години.
ОА може да доведе до болка и загуба на функция, но не всеки с рентгенографски находки на ОА на коляното ще бъде симптоматичен: в едно проучване само 15% от пациентите с рентгенографски находки на ОА на коляното са били симптоматични [1] [3] .
- ОА засяга почти 6% от всички възрастни
- Жените са по-често засегнати от мъжете [3]
- Приблизително 13% от жените и 10% от мъжете на 60 и повече години имат симптоматичен остеоартрит на коляното. [1]
- Сред по-възрастните от 70 години разпространението нараства до 40%. [1]
- Разпространението ще продължи да се увеличава с увеличаване на продължителността на живота и затлъстяването.
Етиология
ОА на коляното се класифицира или като първична, или като вторична, в зависимост от причината [3]:
- Първичната ОА на коляното е резултат от дегенерация на ставния хрущял без някаква известна причина. Това обикновено се смята за дегенерация поради възрастта, както и износване.
- Вторичната ОА на коляното е резултат от дегенерация на ставния хрущял поради известна причина. Възможни причини за вторично коляно ОА:
- Затлъстяване
- Свръхмобилност на ставите или нестабилност
- Неправилно разположение на ставата, напр. валгусна/варусна поза
- Предишно нараняване на ставата напр. фрактура по ставната повърхност (фрактура на тибиалното плато)
- Вродени дефекти
- Обездвижване и загуба на подвижност
- Семейна история
- Метаболитни причини напр. рахит
Съответна анатомия
Коляното (арт. Род) е синовиална става, която се състои от 2 артикулации.
- Тибиофеморалната става е разположена между изпъкналите бедрени кондили и вдлъбнатите тибиални кондили (първичната става). [4]
- Пателофеморална става между бедрената кост и пателата
ОА може да възникне в едната или и в двете от тези артикулации на коляното, обикновено пателофеморалната става е засегната първо. [5]
Патологичен процес
Често се наблюдава отпуснатост на сухожилията и мускулна атрофия също с напредване на заболяването. [8]
Характеристики/Клинично представяне
Признаците на ОА на коляното са:
- Болка при движение
- Скованост, особено скованост рано сутрин
- Загуба на обхват на движение
- Болка след продължително седене или лъжа
- Болка при палпация на ставната линия
- Разширяване на ставите. [9]
Диагноза
Диагнозата може да бъде установена чрез клиничен преглед и може да бъде потвърдена с рентгенови лъчи.
ОК на коляното може да се раздели на 5 степени:
- Степен 0: Това е „нормалното” здраве на коляното
- Степен 1: Много малък растеж на костната шпора и не изпитва болка или дискомфорт.
- Степен 2: Това е етапът, при който хората ще изпитват симптоми за първи път. Те ще имат болка след дълъг ден на ходене и ще усетят по-голяма скованост в ставата. Това е лек стадий на състоянието, но рентгеновите лъчи вече ще разкрият по-голям растеж на костната шпора. Хрущялът вероятно ще остане със здрави размери.
- Степен 3: Умерен ОА. Честите болки по време на движение, скованост на ставите също ще бъдат по-налични, особено след дълго седене и сутрин. Хрущялът между костите показва очевидни увреждания, а пространството между костите става все по-малко.
- Степен 4: Това е най-тежкият стадий на ОА. Ставното пространство между костите ще бъде драстично намалено, хрущялът почти напълно ще изчезне и синовиалната течност ще бъде намалена. Този етап обикновено се свързва с високи нива на болка и дискомфорт по време на ходене или движение на ставата. [10]
Диагностични тестове
Кръвни тестове; за да се помогне да се определи вида на артрита
Физически преглед: виж по-долу
Рентгенова снимка: Основна рентгенова снимка се използва за изследване на разграждането на хрущяла, стесняване на ставното пространство, образуване на костни шпори и за изключване на други причини за болка в засегнатата става.
Артроцентеза: Това е процедура, която може да се извърши в лекарския кабинет. Стерилна игла се използва за вземане на проби от ставна течност, която след това може да бъде изследвана за хрущялни фрагменти, инфекция или подагра.
Артроскопия: е хирургична техника, при която в засегнатата става се поставя камера, за да се получи визуална информация за увреждането, причинено на ставата от ОА.
ЯМР. Ядрено-магнитен резонанс (ЯМР). Предоставя изглед, който предлага по-добри изображения на хрущяла и други структури за откриване на ранни аномалии, типични за остеоартрит [11] .
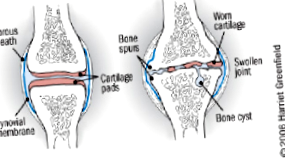
Радиографски находки на OA
- Стесняване на ставното пространство
- Образуване на остеофити
- Субхондрална склероза
- Субхондрални кисти [1]
- Ранните стадии на ОА показват минимално неравномерно стесняване на ставното пространство.
- При тежък ОА ставната линия може да изчезне напълно (вижте изображение 2). [9]
Лечение/управление
Лечението на ОА на коляното може да бъде разделено на консервативно и хирургично лечение.
Първоначалното лечение винаги започва с консервативни модалности и преминава към хирургично лечение, след като консервативното управление бъде изчерпано. Има широк спектър от консервативни начини за лечение на ОА на коляното. Тези интервенции не променят основния процес на заболяването, но целта им е да намалят болката и да оптимизират функцията възможно най-дълго. [1]
Консервативни възможности за лечение
Основното лечение на ОА коляното консервативно е упражняваща терапия в рамките на физиотерапия. [12] Физиотерапията обикновено включва
- Обучение на пациента
- Упражняваща терапия
- Модификация на дейността
- Съвети за отслабване
- Укрепване на коляното
- Лечението от първа линия за всички пациенти със симптоматичен остеоартрит на коляното включва обучение на пациентите и физиотерапия. Доказано е, че комбинация от контролирани упражнения и програма за домашни упражнения имат най-добри резултати. Тези ползи се губят след 6 месеца, ако упражненията бъдат спрени. [12]
- Загубата на тегло е ценна във всички етапи на ОА на коляното. Показан е при пациенти със симптоматична ОА с индекс на телесна маса над 25. Най-добрата препоръка за постигане на загуба на тегло е чрез контрол на диетата и аеробни упражнения с ниско въздействие.
- Може да се използва укрепване на коляното в ОА. Скоби от разтоварващ тип, които изместват товара от засегнатото отделение на коляното. Това може да бъде ефективно, когато има валгусна или варусна деформация.
Други нефизиотерапевтични интервенции включват фармакологично управление [1]:
- Ацетаминофен
- Нестероидни противовъзпалителни лекарства (НСПВС)
- СОХ-2 инхибитори
- Глюкозамин и хондроитин сулфат
- Кортикостероидни инжекции
- Хиалуронова киселина (HA)
- Лекарствената терапия заедно с физиотерапията трябва да бъде първа линия на лечение за пациенти със симптоматична ОА. Налични са голямо разнообразие от НСПВС, но трябва да се внимава при предписване на НСПВС поради техните странични ефекти. [13]
- Глюкозамин и хондроитин сулфат се предлагат като хранителни добавки. Те са структурни компоненти на ставния хрущял и мисълта е, че добавката ще помогне за здравето на ставния хрущял. Не съществуват сериозни доказателства, че тези добавки са полезни при ОА на коляното.
- Интраартикуларните кортикостероидни инжекции могат да бъдат полезни при симптоматична ОА на коляното.
- Интраартикуларните инжекции с хиалуронова киселина (HA) са друга възможност за инжектиране. Локалното доставяне на HA в ставата действа като смазка и може да спомогне за увеличаване на естественото производство на HA в ставата.
Диференциална диагноза [1]
- Менискална патология
- Синдром на пателарно-бедрената болка
- Подагра и псевдоподагра
- Ревматоиден артрит
- Септичен артрит [14]
- Хип OA
- Препоръчана болка в долната част на гърба
- Нараняване на лигамента ACL или PCL руптура
Преглед
Субективна оценка
Вземете правилна анамнеза за болка, включително когато болката е започнала, ако е била постепенна или внезапна, ако е имало някакво предишно нараняване на същото коляно.
Честите субективни симптоми на ОА на коляното са:
- Ранно сутрешна скованост
- Тъпа болна болка
- Болка след седене
- Болка след повишена активност
- ограничена подвижност
- Затруднена тежест на засегнатия крак
- Намаляване на способностите на ежедневното функциониране
- Сънят може да бъде повлиян (червени флагове на екрана по подходящ начин)
Обективна оценка
След задълбочена субективна оценка може вече да е ясна диагнозата на пациента, но винаги е необходимо да се извърши обективна оценка, за да се изключат диференциалните диагнози и да се осигурят обективни изходни мерки като обхват на движение (ROM).
- Наблюдение на коляното: той може да бъде увеличен, подут или зачервен, ако ОА е много реактивен или раздразнен.
- Наблюдение като цяло: модели на движение в покой и при извършване на симулации на ежедневни дейности като ставане и слизане на стол
- Оценка на походката: може да се наложи използване на помощни средства за ходене поради болка, има ли скованост по време на походка, има ли значително намалено тегло носене на засегнатото коляно.
- Палпация: подуване, температурни промени, чувствителност на ставната линия могат да присъстват в остро влошено ОА коляно
- ROM: флексията и удължаването могат да бъдат ограничени поради скованост или образуване на остеофити в ставата
- Сила: намалената сила е нормална за ОА коляно поради болка и декондиция
- Нормални функционални дейности: като изкачване на стълби може да бъде засегнато
- Баланс: може да бъде засегната поради болка, това трябва да бъде оценено, за да се изключи рискът от падане.
Физиотерапевтичен мениджмънт
Физиотерапията трябва да започне с всички пациенти с диагноза ОА [15] .
Болката е често срещан симптом, който се проявява с различна интензивност в зависимост от индивида, не е непременно свързана с тежестта на прогресията на ОА [16] .
Упражнението е доказано ефективно като управление на болката, а също така подобрява физическото функциониране в краткосрочен план. [9] [17] Упражненията трябва да се провеждат под наблюдението на физиотерапевт първоначално и когато са правилно инструктирани, тези упражнения могат да се изпълняват у дома, въпреки че изследванията показват, че груповите упражнения в комбинация с домашните упражнения са по-ефективни. [18]
Роля на физиотерапията
Образование
- Разбиране какво е OA
- Обяснение на болката
- Обяснете дългосрочното управление на OA
- Обучавайте по отношение на модификацията на дейността
- Роля на отслабването
- Насърчаване на активен, здравословен начин на живот
Упражнение
- Намалете болката и възпалението в коляното.
- Нормализиране на обхвата на колянната става.
- Укрепване на долната кинетична верига
- Сърдечно-съдови упражнения
- Подобрете проприоцепцията, пъргавината и баланса.
- Подобряване на функцията
- Използване на помощни средства за ходене, ако е необходимо
Наземните упражнения са идеални за повечето хора и са силно препоръчителни. [19]
Установено е също, че упражненията са полезни за други съпътстващи заболявания и цялостното здраве. Ходене, тренировки за съпротива, колоездене, йога и Тай Чи са примери за такива упражнения. Първоначално индивидуална програма за упражнения трябва да бъде определена от физиотерапевт, като се вземат предвид целите и хобитата на пациента, за да се гарантира дългосрочното спазване на упражненията.
Видеото по-долу дава 5 домашни упражнения за хора с ОА на коляното.
Други интервенции
Съществуват различни форми на терапевтични интервенции, които могат или не могат да бъдат полезни за пациенти с различни степени на доказателства, които да ги подкрепят:
- Хидротерапия - това може да бъде особено полезно, ако болката е много силна и аналгезията не се толерира. Може да бъде полезно за натрупване на сила и намаляване на сковаността около колянната става в неносеща позиция. [21] [22]
- Залепване - работи за разтоварване на ставата, подобно на закрепване, това е полезно в краткосрочен план.
- Мануална терапия - ефективно за подобряване на ROM [23]
- Масаж - може да бъде полезен за контролиране на болката при някои субекти, но това е с малко доказателства, за да покаже своята ефективност [24]
- Укрепване
- Електротерапията - като TENS и мускулната стимулация може да се използва за подобряване на силата на квадрицепса и има някои доказателства, че може да помогне за намаляване на болката. [25]
Медицински мениджмънт
Ако консервативното лечение не е достатъчно за овладяване на болката, могат да бъдат изследвани хирургични интервенции.
- Терапевтични инжекции
- Артроскопия - с цел премахване на остеофити и всякакви дегенеративни сълзи на мениска (това не трябва да се има предвид, ако на XR няма остеофити) [26]
- Висока тибиална остеотомия - ако пациентът отговаря на предоперативното функционално ниво
- Пателофеморална ставна артропластика - ако е засегната само пателофеморалната става, а тибиофеморалните стави са здрави
- Еднокомпонентна артропластика на коляното - ако е засегнато само едно отделение (медиално или странично)
- Общо заместване на коляното
Заключение
Коляното ОА се управлява най-добре първоначално от консервативно ръководство. Неуспехът на тази интервенция и с положителни рентгенографски доказателства за хирургически възможности за ОА може да се обмисли за намаляване на болката в дългосрочен план и подобряване на качеството на живот.
- ОА няма лечение и следователно трябва да се правят опити за предотвратяване прогресирането на заболяването.
- Лечението на ОА на коляното започва с консервативни методи и преминава към възможности за хирургично лечение, когато консервативното лечение е неуспешно.
- Трябва да се възприеме мултидисциплинарен екипен подход за насърчаване на здравословния начин на живот и контрол на болката, т.е. физиотерапевт, диетолог и фармацевт
- Трябва да се обърнат към специалисти по ортопедия, ако болката стане неуправляема.
Ресурси
Стихове Артрит - ресурси за пациенти, предлага и безплатни материали за здравни специалисти
- Как да укрепите квадратите си, за да намалите потенциално риска от артроза на коляното; Здраве
- Остеоартрит на коляното, затлъстяване и упражнения - комплексен проблем Insight Medical Publishing
- Как да облекчим болката от остеоартрит
- Загуба на мазнини в областта на лактите и коляното - Студентската стая
- Интерференционна терапия Интерференционен ток (IFC) - Физиопедия