Шона Уилсън
1 Катедра по патология, Университет в Кеймбридж, Кеймбридж, Великобритания,
Birgitte J. Vennervald
2 DBL - Център за здравни изследвания и развитие, Факултет по науки за живота, Университет в Копенхаген, Frederiksberg C, Дания,
Дейвид У. Дън
1 Катедра по патология, Университет в Кеймбридж, Кеймбридж, Великобритания,
Резюме
Въведение
Методи
Данните за този преглед бяха събрани чрез търсения в NCBI PubMed и от препратките към съответните статии. От обширните досиета на авторите бяха идентифицирани множество статии. Включените проучвания, базирани на населението, изследват или широк възрастов диапазон от училищна възраст до зряла възраст, или се концентрират единствено върху заболеваемостта на децата в училищна възраст. Критериите бяха облекчени за справки, свързани с имунни отговори, свързани с перипортална фиброза, когато се посочват проучвания, изследващи възрастни кохорти.
Перипортална фиброза, свързана с шистозомиаза
Тъй като окончателното място на Schistosoma mansoni са мезентериалните вени, е необходимо яйцата да пресичат чревната стена, причинявайки чревна патология, свързана с диария, понякога кървава и коремна болка [3]. Освободените яйца обаче могат да бъдат пометени от циркулацията на гостоприемника в черния дроб, като попаднат в капан. Имунният отговор на уловени яйца, характеризиращ се с медиирани от Т хелпер 2 (Th2) грануломатозни реакции, може в продължение на години да причини перипортална фиброза [4]. Дългосрочното отлагане на дебел фиброзен материал около чернодробната васкулатура ограничава притока на кръв, което води до портална хипертония. Това е придружено в ранните етапи от твърд, увеличен черен дроб с гладка повърхност, докато в по-късните етапи черният дроб може да стане по-малък и нодуларен. Симптомите на порталната хипертония - пасивна конгестия на кръвния поток, водеща до спленомегалия, наличие на асцит и развитие на варици в съпътстващите вени и, когато те се разкъсат, хематемеза - всички са наблюдавани при тежка хепатоспленен шистозомоза.
В поредица от аутопсионни проучвания, проведени от Alan Cheever през 60-те и 70-те години на миналия век върху чернодробната патология, свързана с S. mansoni, при всички смъртни случаи, причинени от усложнения на порталната хипертония, е налице груба перипортална фиброза [5], [6], с кръвоизлив на варикозни разширения на хранопровода като най-честата причина за смъртта [5]. Перипорталната фиброза е свързана с интензивността на инфекцията, както е показано чрез възстановяване на червеи при перфузия на кръв [6], [7]. Интензивността на инфекцията не е единственият фактор за развитието на тежка чернодробна шистосомоза. Проучванията за аутопсията съобщават за разлики в разпространението на перипорталната фиброза между етническите групи [5], което предполага, че развитието на перипорталната фиброза е под генетичен контрол. Понастоящем е известно, че северноафриканците са по-податливи на перипортална фиброза, отколкото африканците на юг от Сахара, дори когато интензивността на инфекцията е по-голяма в кохортите на юг от Сахара [8], [9]. Настъпват и фамилни модели на заболяване [10] и генетични проучвания са идентифицирали генни полиморфизми, свързани с перипорталната фиброза [11], [12].
Свързана с шистозомиаза заболеваемост в ендемични общности
Cheever каза за своите открития, „тенденциите, съществуващи в общността на ендемичен район, може да не са очевидни в тази серия от аутопсии и обратно.“ Преди въвеждането на ултразвук, тежестта на свързаната с S. mansoni заболеваемост беше достъпна, като се използва наличието и степента на хепатоспленомегалия чрез палпация. След констатациите от работата на Cheever се смята, че уголемяването на черния дроб се дължи на перипортална фиброза и увеличаване на далака поради пасивна конгестия и ретикулоендотелна хиперплазия [4]. В няколко епидемиологични проучвания в общността, проведени в различни части на света и сред различни етнически групи, разпространението на хепатомегалията достигна своя връх при по-големи деца и юноши, възрастовата група, в която интензивността на инфекцията със S. mansoni достига пик [10], [13] - [15 ]. Разпространението на хепатомегалията също се е увеличило, тъй като интензивността на инфекцията със S. mansoni се е увеличила [10], [13] - [17]. Клиничното представяне е с доминиращо уголемяване на левия черен дроб, с твърда консистенция [18], със значителна връзка между степента на разширяване и интензивността на инфекцията [13], [14], [16].
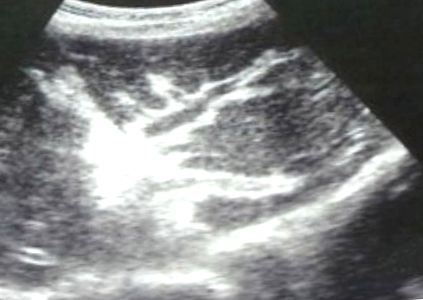
През 80-те години преносимите ултразвукови апарати бяха въведени в епидемиологичните изследвания на свързаната с шистозома заболеваемост. Понастоящем ултрасонографията е метод на избор за откриване на перипортална фиброза при епидемиологични проучвания, тъй като тя е отличителна и ясно видима (Фигура 1), а чувствителността е такава, че могат да бъдат открити леки случаи [19]. Създаден е международен протокол, който е широко тестван в различни ендемични ситуации [20]. Протоколът се основава на кодиране на изобразени модели; степени C и D показват лека фиброза, която често отшумява с лечение, а степени E и F представляват груба фиброза, често с последици, свързани с порталната хипертония, която рядко преминава с лечение [21]. Съгласно протокола се извършват поредица от други измервания - размер на черния дроб и далака, дебелина на стената на порталните клонове от втори ред и диаметри на порталната вена. Наличие на обезпечения и асцит също се записват.
Снимката е направена по време на ултразвуково изследване на изследвана кохорта от село Пийда на брега на езерото Алберт, Уганда, през март 2004 г., и илюстрира структурата на структурата на черния дроб С с „тръбни стъбла“.
Използването на ултрасонография в проучвания, базирани в общността, показва, че разпространението на перипорталната фиброза достига връх в зряла възраст, като случаите се откриват в средна възраст, дори когато интензивността на инфекцията със S. mansoni драстично спада в началото на зрялата възраст (Фигура 2) [22] - [25]. Някои проучвания, в съгласие с аутопсичните проучвания, откриват връзка между перипорталната фиброза и интензивността на инфекцията от S. mansoni; силата на влиянието на интензивността на S. mansoni върху наличието на перипортална фиброза е слаба в сравнение с възрастта и пола [9], [23], [25], [26] и други проучвания не успяват да намерят връзка [8], [22], [27], [28]. Липсата на консенсус относно влиянието на интензивността на инфекцията върху перипорталната фиброза и перипорталната фиброза, настъпващи в зряла възраст, често през четвъртото и петото десетилетие от живота [9], [22], [23], показват, че развитието на фиброза до голяма степен зависи от дългосрочно излагане на S. mansoni, заключение, подкрепено от продължителността на пребиваване в ендемични райони, а не възрастта сама по себе си, е силно свързано с наличие на перипортална фиброза [24]. Поради важността на продължителността на инфекцията за развитието на перипортална фиброза, тя е рядка при деца в училищна възраст и когато е налице, обикновено е лека [9], [23], [24], [26], [29].
Данните са от рандомизирана кохорта, избрана от жителите на село Буома на брега на езерото Алберт, Уганда. Единственият критерий за избор е роден в Booma или над 10 години пребиваване. Левият дял на черния дроб беше измерен в парастерналната линия чрез ултразвук и беше стандартизиран за височина чрез линейна регресия. Сравнение на заболеваемостта сред по-голямо население от това село и съседното е публикувано подробно в [24].
Прегледът на клинични изследвания, проведени през 70-те и 80-те години и ултразвукови изследвания, проведени от края на 80-те години нататък, ни позволява да видим, че в общностите разпространението и степента на хепатоспленомегалия с възрастта, в повечето ендемични ситуации, отразява характерна крива на интензивността на инфекцията, докато перипорталната фиброза е по-често в по-възрастна възрастова група (Фигура 2). Хепатоспленомегалията често е значително свързана с интензивността на инфекцията от S. mansoni, връзка, която е по-трудно да се установи за перипортална фиброза. Проучвания, които са използвали клинични и ултразвукови изследвания в тандем, потвърждават, че много деца със свързана с S. mansoni хепатоспленомегалия не показват признаци на перипортална фиброза [28], [30], [31]. Това подкрепя предложението, направено през 1987 г., че „младежката хепатомегалия вероятно не се дължи на окончателен фиброзен процес, а по-скоро на имунни отговори“ [15].
Детска хепатоспленомегалия: възпалителен процес
Ролята на съвместно излагане на малария
Тъй като продължаващото хронично излагане на малария е етиологичен агент на хепатоспленомегалия при деца в училищна възраст, възрастовата група, в която разпространението и степента на свързана с шистосомоза хепатоспленомегалия също е на върха си, двете инфекции могат да влошат хепатоспленомегалията, причинена една от друга. В едно от ранните проучвания инфекцията с двата паразита, а не с двете инфекции, е свързана с наличието на хепатоспленомегалия [48]. Напоследък това е разгледано допълнително в поредица от изследвания върху детската хепатоспленомегалия, проведени в съседните квартали Machakos и Makueni в Кения.
Снимката е направена по време на полеви проучвания, проведени през 1988 г. Степента на осезаеми органи е обозначена с маркировка с тебешир. Скарификацията, която се вижда, е от „лечението“ на органомегалия, прилагано от традиционните лечители. Традиционният лечител ще направи малки разфасовки по ръба на осезаемия орган. Когато се видят няколко реда белези (както е показано), това представлява повторно „лечение“ и следователно показва прогресията на разширяването на органа с времето.
Обостряне на възпалителния процес с едновременно излагане на шистозомоза и малария
Последствия от детска хепатоспленомегалия
Други потенциални етиологични агенти
В проучванията, проведени в областите Мачакос и Макуени, висцералната лайшманиоза е намалена, тъй като през 15-те години, в които тази поредица от проучвания не е имало огнища; и въпреки че е разследван от изследователи от Кенийския изследователски институт, няма доказателства, че бруцелозата допринася, въпреки че контактът с добитъка е норма (A. E. Butterworth, лична комуникация). Други инфекциозни агенти включват вирусите на хроничния хепатит B и C. В проучванията Machakos/Makueni не са наблюдавани случаи на декомпенсирана цироза, а фината, компенсирана цироза не се открива чрез ултразвук. Въпреки това, в много от изследваните африкански популации разпространението на хепатоспленомегалия е твърде голямо и възрастовата група, в която се наблюдава твърде млада, за да може вирусният хепатит да бъде основен фактор, допринасящ за това [71], [72].
Макар и косвени доказателства, имаше наблюдавано подобрение в здравето на децата от Макуени след въвеждането на програмата за хранене в училище фини, дългосрочни последици за здравето бяха наблюдавани, но тежките последици от асцит и варици вече не се виждаха. Следователно лошото хранене не може да бъде отхвърлено като важен модификатор на хепатоспленомегалията и нейните последици.
Заключения
Ключови точки за обучение
Профили на разпространение на възрастта на пика на хепатоспленомегалия, свързан с S. mansoni в юношеството, съответстващ на пика на интензивността на инфекцията на S. mansoni, докато профилите на възрастова честота на перипортална фиброза достигат връх в по-стара възрастова група.
Свързана с S. mansoni детска хепатоспленомегалия е наблюдавана при липса на перипортална фиброза.
Перипорталната фиброза е свързана с високи нива на специфични Th2 отговори, докато детската хепатоспленомегалия е свързана с високи нива на Th1 отговори.
Свързаната с S. mansoni детска хепатоспленомегалия се влошава от едновременното излагане на плазмодиеви инфекции.
Детската хепатоспленомегалия не е доброкачествена, като се свързват както разширяване на порталната система, така и спиране на растежа.
Основни публикации
Cheever AW (1968) Количествено изследване след смъртта на Schistosomiasis mansoni при човека. Am J Trop Med Hyg 17: 38–64.
Lehman JS Jr, Mott KE, Morrow RH Jr, Muniz TM, Boyer MH (1976) Интензивността и ефектите на инфекцията с Schistosoma mansoni в селска общност в североизточна Бразилия. Am J Trop Med Hyg 25: 285–294.
Homeida M, Ahmed S, Dafalla A, Suliman S, Eltom I, et al. (1988) Заболеваемост, свързана с инфекция с Schistosoma mansoni, определена чрез ултразвук: проучване в Gezira, Судан. Am J Trop Med Hyg 39: 196–201.
Vennervald BJ, Kenty L, Butterworth AE, Kariuki CH, Kadzo H, et al. (2004) Подробно клинично и ултразвуково изследване на деца и юноши в ендемичен район на Schistosoma mansoni в Кения: хепатоспленен заболяване при липса на портална фиброза. Trop Med Int Health 9: 461–470.
Wilson S, Vennervald BJ, Kadzo H, Ireri E, Amaganga C, et al. (2007) Хепатоспленомегалия при кенийски ученици: обостряне при едновременно хронично излагане на малария и инфекция с Schistosoma mansoni. Trop Med Int Health 12: 1442–1449.
Благодарности
Авторите биха искали да благодарят на Хилда Кадзо, Националната болница Kenyatta, Найроби, Кения, за Фигура 1 и Антъни Е. Батъруърт, Университет на Малави, Блантайр, Малави, за Фигура 3 .
Бележки под линия
Авторите са декларирали, че не съществуват конкуриращи се интереси.
- Диета при хронично бъбречно заболяване в средиземноморска африканска държава BMC Нефрология Пълен текст
- Изследване на индивидуални и училищни характеристики, свързани с детското затлъстяване, с помощта на многостепенно ниво
- Диетични фибри, енергиен прием и хранителен статус по време на лечението на хронични деца
- Допринасящи фактори за затлъстяването при афроамериканските деца в рамките на Съединените щати OMICS
- Детско затлъстяване и хранителна среда Извадка, базирана на населението, от деца в държавни училища в