Секция по гастроентерология, Медицински факултет на Университета Темпъл, Филаделфия, Пенсилвания, САЩ
Адресирайте цялата кореспонденция до H.P. Parkman, GI Section - Parkinson Pavilion 8th Floor, Temple University School of Medicine, 3401 North Broad Street, Philadelphia, PA 19140, USA. Търсене на още статии от този автор
Секция по гастроентерология, Медицински факултет на Университета Темпъл, Филаделфия, Пенсилвания, САЩ
Адресирайте цялата кореспонденция до H.P. Parkman, GI Section - Parkinson Pavilion 8th Floor, Temple University School of Medicine, 3401 North Broad Street, Philadelphia, PA 19140, USA. Търсене на още статии от този автор
Резюме
Съкращения:
Гастропарезата е хронично стомашно разстройство, проявяващо се със забавено изпразване на твърди вещества и течности без данни за механична обструкция. 1 Фармакокинетични и стомашни двигателни проучвания, проведени през последните 40 години, показват, че забавено изпразване на стомаха може да настъпи при пациенти с мигрена. 1 Тази статия предоставя общ преглед на гастропарезата за специалиста по главоболие, обсъжда изследванията за връзката на гастропарезата и мигрената и разглежда клиничните последици от тази асоциация.
Общ преглед на гастропарезата
Честота и разпространение
Епидемиологията на гастропарезата не е систематично изследвана. В Съединените щати състоянието изглежда често срещано и се среща по-често при жените, отколкото при мъжете. Данните от Проекта за епидемиология на Рочестър, база данни на свързани медицински досиета на жители на окръг Олмстед, Минесота, показват, че коригираната по възраст честота на определена гастропареза на 100 000 човеко-години за годините 1996 до 2006 е била 9,8 за жените и 2,4 за мъжете 2 (определена гастропареза беше определена като диагноза със забавено изпразване на стомаха чрез стандартна сцинтиграфия и симптоми на гадене и/или повръщане, пълнота след хранене, ранно засищане, подуване на корема или болка в епигастриума за повече от 3 месеца). Приспособеното към възрастта разпространение на определена гастропареза на 100 000 души е 37,8 при жените и 9,6 при мъжете.
Разпространението на гастропарезата може да се увеличава. Данните от американския проект за разходи за здравни грижи и национална проба за стационарно лечение, национално представителна извадка от 5 до 8 милиона хоспитализации годишно, показват, че от 1995 до 2004 г. хоспитализациите с гастропареза като основна диагноза са се увеличили с 158%, а тези с гастропареза като вторичната диагноза се е увеличила със 136% в сравнение с 13% увеличение при всички хоспитализации. 3 От 5-те състояния на горната част на стомашно-чревния тракт, изследвани като първични диагнози (т.е. гастропареза, гастроезофагеална рефлуксна болест, стомашна язва, гастрит, неспецифично гадене/повръщане), гастропарезата е имала най-дълъг престой и вторите най-големи разходи през 1995 и 2004 Увеличаването на процента на хоспитализация за гастропареза може да отразява нарастващото разпространение и/или ефектите от повишената информираност за и по-доброто идентифициране на гастропарезата. 3
Симптоми
Честите симптоми на гастропареза включват гадене (> 92% от пациентите), повръщане (84% от пациентите) и ранно засищане (60% от пациентите). 4 Други симптоми включват пълнота след хранене; разтягане на корема след хранене; коремна болка, която често е предизвикана от хранене и нощна; и подуване на корема. 5, 6 Симптомите могат да бъдат постоянни или да се проявяват като епизодични пристъпи.
Профилът на симптомите може да се установи и тежестта на симптомите да се оцени с индекса за кардинални симптоми на гастропареза, подмножество на оценката на пациентите за горните стомашно-чревни симптоми. 7 GCSI включва 3 субскали (гадене и повръщане, пълнота след хранене и ранно засищане и подуване на корема), които пациентът отбелязва по отношение на предходните 2 седмици. 7 Вариант на GCSI, дневникът на GCSI, може да се използва за ежедневно записване на симптомите и може да бъде по-точен при запис на симптоми. 8
Етиология
Основната етиология на гастропарезата е диабетна, следоперативна и идиопатична. 1, 9, 10 По-рядко срещаните причини за гастропареза включват заболяване на съединителната тъкан, исхемия, рак, неврологично заболяване като Паркинсон, хранителни разстройства, метаболитни или ендокринни състояния, лекарства като антихолинергици или опиати и критични заболявания. 9
Гастропарезата е относително често усложнение на диабета: забавено изпразване на стомаха изглежда се появява при приблизително една трета до две трети от пациентите с дългогодишен диабет тип 1 и приблизително една трета от пациентите с диабет тип 2. 9 Диабетичната гастропареза, която вероятно се дължи на свързано с болестта увреждане на блуждаещия нерв, често се наблюдава във връзка с други диабетни усложнения като невропатия, ретинопатия и нефропатия. Глюкозата може да промени тестовете за изпразване на стомаха и симптомите; хипергликемията може да забави изпразването на стомаха и да влоши симптомите на гастропареза, докато хипогликемията може да ускори изпразването на стомаха. 11.
Постоперативната гастропареза може да възникне при много видове операции, но най-често се наблюдава след процедури в горната част на корема поради нараняване на блуждаещия нерв. 1 Бариатричните операции и хирургията на панкреаса също са свързани с гастропареза.
Профилите на 243 пациенти с идиопатична гастропареза, записани в Националния институт по диабет и храносмилателни и бъбречни заболявания Гастропареза Регистър на клиничните изследователски консорциуми, наскоро бяха характеризирани въз основа на медицинска история, въпросници за симптоми и сцинтиграфия за изпразване на стомаха. 12 Средната възраст на пациентите е 41 години, а по-голямата част (88%) са жени. Приблизително половината от пациентите са с наднормено тегло или със затлъстяване (46%). Половината (50%) са имали остро начало на симптомите. Най-честите проявяващи се симптоми са гадене (34%), повръщане (19%) и коремна болка (23%). Тежко забавяне на изпразването на стомаха (> 35% задържане на 4 часа) е налице при 28% от пациентите. Тежкото забавяне на изпразването на стомаха е свързано с по-тежки симптоми на гадене и повръщане и загуба на апетит в сравнение с пациенти с леко или умерено забавяне. Процентите на пациентите с тежка тревожност и тежка депресия са съответно 36% и 18%; 86% отговарят на критериите за функционална диспепсия. Авторите заключават, че идиопатичната гастропареза е хетерогенен синдром, който засяга предимно млади жени и често засяга индивиди с наднормено тегло или затлъстяване.
Патофизиология
Стомашното изпразване се медиира от вегетативната нервна система, която регулира фундалното настаняване, контракцията на антралите и релаксацията на пилора. 1 Тези регионални промени в стомашната подвижност при поглъщане на храна се медиират чрез гладкомускулни клетки, които контролират стомашните контракции; интерстициални клетки на Cajal, които регулират стомашната пейсмейкър активност; и ентерични неврони, които инициират активността на гладкомускулните клетки. 1 Патофизиологията на гастропарезата не е напълно изяснена, но изглежда включва аномалии във функционирането на всичките 3 елемента (автономна нервна система, гладкомускулни клетки, чревни неврони). Хистологичните проучвания показват дефекти в морфологията на ентеричните неврони, гладкомускулните клетки и интерстициалните клетки на Cajal и повишени концентрации на възпалителни клетки в стомашната тъкан. 1, 9, 10
Малцинство от пациенти с идиопатична гастропареза (19% в Националния институт по диабет и заболявания на храносмилателната система и бъбреците, изследване на клиничния изследователски консорциум, регистрирано по-рано 12) съобщават за първоначален инфекциозен продром като гастроентерит или респираторна инфекция. Предполага се, че идиопатичната гастропареза с остро начало с инфекциозен продром може да представлява поствирусно или вирусно увреждане на нервната инервация на стомаха или интерстициалните клетки на Cajal в стомаха.
Диагноза
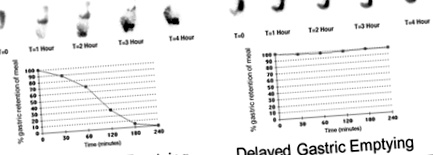
Диференциалната диагноза на гастропарезата включва изключване на други възможни причини, включително запушване на стомашния изход, язвена болест, неоплазма, запушване на тънките черва и възпалително чревно разстройство. 9 За оценка на двигателната функция на стомаха, стандартният тест е сцинтиграфия за изпразване на стомаха, която използва белязан изотоп, свързан с твърда храна, за да изобрази стомашната подвижност. 9, 13 Примери за нормални и забавени нива на изпразване на стомаха, измерени със сцинтиграфия за изпразване на стомаха след консумация на сандвич брашно с ниско съдържание на мазнини с вода са показани на фигурата.
Илюстрации на нормална и забавена скорост на изпразване на стомаха (% стомашно задържане на хранене) след нискомаслено яйце бяло сандвич хранене с вода. С любезното съдействие на д-р. Хенри Паркман и Алън Моурер.
Използването на безжична подвижна капсула за количествено определяне на луминалното рН и налягане е алтернатива на сцинтиграфията за изпразване на стомаха. 9 Този тест измерва транзит през цялото черво - т.е. изпразване на стомаха, транзит в тънките черва и транзит на дебелото черво. Изпразването на стомаха се проявява чрез значително, продължително повишаване на pH, когато капсулата преминава от киселия стомах към алкалното тънко черво.
Дихателните тестове, друга алтернатива на сцинтиграфията за изпразване на стомаха, измерват радиомаркиран CO2 в проби с издишан дъх след дуоденална обработка на консумиран субстрат. 9 Резултатите обикновено корелират добре с резултатите от сцинтиграфия за изпразване на стомаха. Този тест се използва клинично в Европа, докато в САЩ дихателните тестове се използват най-често в научни изследвания и рядко се използват в клиниката.
Докато тестовете за стомашна моторика са полезни при диагностицирането на гастропареза, тя има недостатъци. Първо, скоростта на изпразване на стомаха, измерена чрез стомашни двигателни тестове, обикновено корелира слабо със симптомите и въздействието на гастропарезата върху качеството на живот. 14, 15 Това откритие предполага, че факторите в допълнение към бавното изпразване на стомаха допринасят за симптомите. Относително високата междуиндивидуална и интраиндивидуална вариабилност в скоростта на изпразване на стомаха, измерена със стомашни двигателни тестове, представлява друго ограничение на стомашните двигателни тестове. 9 Относителният принос към тези променливости на методологията за стомашно двигателно тестване и биологичното несъответствие при изпразването на стомаха понастоящем не са известни.
Управление
Управлението на гастропарезата се ръководи от целите за коригиране на течностите, електролитите и хранителните дефицити; идентифициране и лечение на причината за забавено изпразване на стомаха (например диабет); и потискане или елиминиране на симптомите. 1 Подходите за лечение включват диетична модификация, лекарства за подобряване на изпразването на стомаха или контрол на повръщането, хирургични и ендоскопски подходи и психологически интервенции. 9, 16 Много подходи не са оценявани в плацебо контролирани проучвания и предстои да се установи относителната полезност на различните възможности за лечение. 9
Диетичните мерки включват корекция на състава и честотата на хранене. 1, 9 Яденето на малки ястия се препоръчва, тъй като пациентите често имат ранна ситост, тоест чувстват се сити, когато ядат нормален размер храна. Освен това по-големите хранения могат да променят времето за изпразване на стомаха. 17, 18 Консумирането предимно на течности като супи и яхнии може да бъде полезно, тъй като изпразването на течности от стомаха често се запазва при пациенти с гастропареза. 1 Препоръчва се избягване на мазнини и несмилаеми фибри, тъй като те забавят изпразването на стомаха. 1, 9 Когато в гастропарезната диета се използват малки хранения, често са необходими по-чести хранения, 4-5 хранения на ден, за да се поддържа калоричният прием.
Лекарствата със стомашни прокинетични свойства, които са основата на лечението на гастропареза, включват метоклопрамид, еритромицин и домперидон. 16, 19 Метоклопрамид е единственото лекарство, лицензирано в САЩ за лечение на гастропареза. 1 Антиеметиците включват производни на фенотиазин (напр. Прохлорперазин), антагонисти на серотонин-3 рецептора (напр. Ондансетрон), антагонисти на допаминовите рецептори (напр. Метоклопрамид), антагонисти на хистаминовите рецептори (напр. Дифенхидрамин) и бензодиазепини (напр., лоразепам). 1, 19
Хирургически и ендоскопски подходи се разглеждат при пациенти, при които медикаментозната терапия е неефективна и които не могат да отговорят на техните хранителни нужди. 1 Ендоскопското лечение включва инжектиране на ботулинов токсин (Botox; Allergan, Inc., Irvine, CA, USA) в пилорния сфинктер. Инжекциите с ботокс намаляват спазмите на пилоричните мускули, за които се смята, че допринасят за забавено изпразване на стомаха. Въпреки че това може да помогне при някои пациенти, контролираните клинични проучвания не са показали ефикасност на това лечение.
Хирургичното лечение включва поставяне на йеюностомични тръби и стомашна електрическа стимулация. 1 Тези възможности обикновено се разглеждат само при пациенти с тежка, рефрактерна гастропареза.
Мигрена и гастропареза
Данните сочат, че пристъпите на мигрена са свързани със забавено изпразване на стомаха. 20 Гаденето, симптом на стомашен застой, също е определяща характеристика на мигренозното главоболие. Епизодичната мигрена, съгласно Международната класификация на главоболието, критерии за второ издание, се проявява с главоболие, което не се отдава на друго разстройство и продължава 4 до 72 часа (нелекувано или неуспешно лекувано) с поне 2 от характеристиките на (1) едностранно местоположение; (2) пулсиращо качество; (3) умерена или силна интензивност на болката; и (4) влошаване чрез или причиняване на избягване на рутинна физическа активност с (1) гадене и/или повръщане и/или (2) фотофобия и фонофобия. 21 Естеството на връзката между стомашния застой и свързаното с мигрена гадене е неизвестно. Предполага се, че стомашният застой е причина за гаденето, което се появява при главоболие. Алтернативно или в допълнение се смята, че острото гадене забавя изпразването на стомаха. 20.
Първоначалните доказателства за връзката между мигрена и гастропареза идват от проучвания за оценка на фармакокинетиката на лекарствата, използвани при лечението на мигрена. 22-25 Резултатите показват, че степента на усвояване на мигренозните лекарства обикновено е по-бавна по време на мигренозни атаки, отколкото по време на безмигреновите периоди и при мигренарите по време на мигренозни атаки в сравнение с немигриращите. В допълнение, скоростта на абсорбция на лекарства за мигрена може да бъде подобрена чрез прилагане на метоклопрамид, който улеснява изпразването на стомаха. 23, 25
Например, в поредица от проучвания, абсорбцията на салицилат от ефервесцентни таблетки аспирин е намалена при пациенти с мигрена по време на мигренозен пристъп спрямо период без мигрена и при пациенти с мигрена в сравнение с немигриращи контролни индивиди. 22 Намалената абсорбция има терапевтични последици, тъй като пациентите, при които абсорбцията на аспирин е забавена, отнемат повече време, за да реагират на терапията, и е по-вероятно да се нуждаят от допълнително лечение, отколкото тези, при които абсорбцията не е забавена. Метоклопрамид подобрява скоростта на абсорбция на аспирин. При други изследвания абсорбцията на перорално приложена толфенаминова киселина се забавя по време на мигренозен пристъп в сравнение с период без мигрена при 7 жени с мигрена 23 Предварително лечение с ректално приложен метоклопрамид преди мигренозни атаки засилва абсорбцията на перорално приложена толфенаминова киселина. Документиран е подобен ефект на мигренозния пристъп върху абсорбцията на перорално приложен ацетаминофен. 24, 25
Абсорбцията на триптани, подобно на неспецифичните лекарства, описани по-рано, може да бъде засегната по време на пристъп на мигрена, 26 въпреки че някои изследвания не са доказали този ефект. 27, 28 В отворено, двупериодно проучване, пероралната абсорбция на золмитриптан 10 mg е сравнена по време на умерена или тежка мигренозна атака спрямо период без мигрена при 20 пациенти. 26 Золмитриптан се абсорбира по-бързо по време на пристъп на мигрена в сравнение с периода без мигрена. Средната площ под кривата (AUC) е била с 15,7 ng/ml/h по-ниска по време на мигрена (средна AUC: 18,4 ng/ml/h) в сравнение с период без мигрена (средна AUC: 33,4 ng/ml/h), и времето за достигане на максимална плазмена концентрация се забави. Плазмените концентрации на золмитриптан обикновено са по-високи при тези пациенти, които са се повлияли от лечението. 26
Степента на забавяне на изпразването на стомаха, измерена чрез епигастрален импеданс, корелира със тежестта на симптомите на мигрена при 14 мигрени, изследвани по време на 20 мигренозни атаки. 30 Стомашното изпразване се забавя по време на умерени или тежки пристъпи и закъсненията са в значителна корелация с интензивността на главоболие, гадене и фотофобия. За разлика от това, изпразването на стомаха, измерено чрез епигастрален импеданс, попада в рамките на предвидените нормални граници при 64 пациенти с немигриран контрол и 46 пациенти с мигрена извън пристъп. Резултатите от това проучване трябва да се интерпретират в контекста на неговите ограничения, които включват липса на информация за употребата на съпътстващи лекарства, които могат да повлияят изпразването на стомаха, и използването на все още невалидираната техника на епигастрален импеданс. Констатациите налагат разширяване в проучвания, използващи други методи за измерване на стомашната двигателна функция.
Заключения
Естеството, причините, корелатите и последиците от стомашния застой при мигрена тепърва започват да се изясняват; много по-нататъшно проучване е оправдано. Наличните до момента данни показват, че стомашният застой при мигрена изглежда клинично важен, тъй като стомашният застой може да забави абсорбцията на перорално лекарство, да забави пиковите му серумни концентрации и да забави ефективността му. Тези резултати предполагат, че пероралните лекарства за мигрена, които разчитат на абсорбция от стомашно-чревния тракт, могат да бъдат по-малко ефективни за използване в контекста на свързана с мигрена стомашна стаза. Налични са или се разработват няколко не-орални формулировки, които не разчитат на стомашно-чревна абсорбция за лечение на мигрена. В контекста на стомашен застой, свързан с мигрена, последните формулировки трябва да се имат предвид при лечението на пациента.
Благодарности
Този ръкопис е взет отчасти от лекция, озаглавена „Мигренозно главоболие и гастропареза от гледна точка на гастроентеролога“, изнесена през май 2011 г. от д-р Хенри Паркман. Авторът признава д-р Джейн Сайърс (The WriteMedicine, Inc.) за съдействието при редактирането на ръкописа. Работата на д-р Сайърс е финансирана от NuPathe Inc.
- Мигренозна диета за мигрена - диетолог
- Мигрена MedlinePlus
- Мигрена в по-късен живот - The Migraine Trust
- Облекчаване на мигрена за жени
- Лекари гастроентеролог в Сакраменто, Калифорния - 10 симптоми на пептична язва, болка, диета, лечение, лечение