Резюме
Заден план
Тъй като затлъстяването става все по-разпространено, то представлява техническо предизвикателство за минимално инвазивна хирургия на колоректална резекция. Различни проучвания са изследвали клиничните резултати при затлъстели хирургични пациенти. Въпреки това пациентите със затлъстяване със затлъстяване (ИТМ ≥ 35) стават все по-чести. Това проучване има за цел да изследва краткосрочните хирургически резултати на пациенти със затлъстяване със затлъстяване, подложени на минимално инвазивна колоректална хирургия, и да ги сравнява и с двете със затлъстяване (30 ≤ ИТМ
Минимално инвазивната хирургия (MIS) се превърна в новия стандарт за колоректални заболявания в развития свят и нейните предимства като по-кратък престой в болница, по-малко следоперативна болка, ранна мобилизация и подобрена козмеза са добре установени [1,2,3,4, 5,6]. Тези ползи са от решаващо значение за високорисковите групи пациенти, като клинично затлъстяването, чието представяне е ясно свързано с няколко съпътстващи заболявания като захарен диабет и сърдечно-съдови заболявания, в допълнение към по-високия риск от страдание от инфекции на хирургичното място и белодробни емболии [7]. Въз основа на това се спекулира, че по-малко инвазивен подход към операцията би бил оптимален за тази група пациенти [8].
Въпреки че пациентите със затлъстяване могат да спечелят много от минимално инвазивния подход към колоректалната хирургия, увеличеното количество висцерална мастна тъкан, срещано при пациенти със затлъстяване, увеличава техническата трудност на операцията [8]. Затлъстелите пациенти често имат удебелен и прекомерен салник и мезентерия, което ограничава достъпа, изкривява хирургическите равнини и може да доведе до проблематично кървене [9]. Дали повишената техническа трудност, срещана при тази група пациенти, води до по-висок процент на конверсия и по-лоши краткосрочни резултати е предмет на дебат. Например, проучвания са изследвали краткосрочните резултати от пациенти със затлъстяване при лапароскопска колоректална хирургия, като много от тях са докладвали за по-ниски краткосрочни резултати при затлъстели [10,11,12], докато други демонстрират подобни резултати между пациенти със затлъстяване и с наднормено тегло [13, 14].
Материали и методи
Последователни пациенти от три центъра, два от Обединеното кралство и един от Португалия, които са получили минимално инвазивни колоректални хирургични резекции между 2006 и 2016 г., са идентифицирани от проспективно събрани бази данни. Всички пациенти, чийто ИТМ е докладван, са включени в проучването. Пациентите са категоризирани като болестно затлъстяващи (BMI ≥ 35), затлъстели (30 ≤ BMI 2 тест за категорични променливи, тест на Kruskal – Wallis за непараметрични непрекъснати променливи и еднопосочен ANOVA за параметрични непрекъснати променливи. P стойности на
Резултати
Общо 1386 пациенти са претърпели минимално инвазивна операция на колоректална резекция от хирург от всяко изследвано място. От тях 84 (6%) са били със затлъстяване, 246 (18%) със затлъстяване и 1056 (76%) с наднормено тегло.
Базови характеристики
Базовите характеристики на трите групи са обобщени в Таблица 1. Характеристиките на изходните пациенти са сходни по възраст, диагноза, оперативен хирург, хирургичен подход и Т стадий, но се различават по отношение на степента на ASA, пола и начина на операция.
Както се очакваше, степента на ASA беше по-лоша в групата със затлъстяване. Имаше повече пациенти от женски пол в групата със затлъстяване и по-малко в групата със затлъстяване в сравнение с групата със затлъстяване (пациенти с морбилно затлъстяване срещу затлъстяване срещу не-затлъстяване: 58,3% срещу 38,6% срещу 46,7%; стр = 0,005). Групата със затлъстяване е имала най-малко пациенти, получаващи спешна операция, а групата със затлъстяване най-много (болестно затлъстяване срещу затлъстяване срещу не-затлъстяване: 2,4% срещу 0,8% срещу 3,9%; стр = 0,045). Оперативните процедури, извършени в трите групи, са обобщени в таблица 2.
Периоперативни характеристики и резултати
Периоперативните характеристики на трите групи са обобщени в Таблица 3. Времето на операция и загубата на кръв са различни в трите кохорти (болестно затлъстяване срещу затлъстяване срещу затлъстяване: средно време на операция 185 срещу 188 срещу 170 минути, стр = 0,000; средна прогнозна загуба на кръв 20 срещу 20 срещу 10 ml, стр = 0,003). Коефициентът на конверсия е сходен за трите групи с общ процент на конверсия от 1,2% (стр = 0,251).
Следоперативни клинични и патологични резултати
Няма разлики в нито един от следоперативните клинични резултати (продължителност на престоя, 30-дневна честота на реадмисия, 30-дневна скорост на повторна операция, скорост на изтичане на анастомоти, 30-дневна смъртност) или патологични резултати (добив на лимфни възли и клирънс на CRM) ) между трите кохорти, както е обобщено в таблица 4.
Логистичен и линеен регресионен анализ
Едномерният анализ на логистичната регресия показа, че ИТМ не влияе върху конверсията, за да се отвори за участниците в това проучване. Това все още е така при многовариантния анализ, когато се коригират други клинично значими фактори (възраст, степен на ASA, начин на операция, диагноза). Констатациите са обобщени в Таблица 5. Освен това, едномерният логистичен регресионен анализ (Таблица 6) показа, че ИТМ не влияе върху заболеваемостта и смъртността. Това все още е така при многовариантния анализ, когато се коригират други клинично значими фактори (възраст, степен на ASA, начин на операция, диагноза).
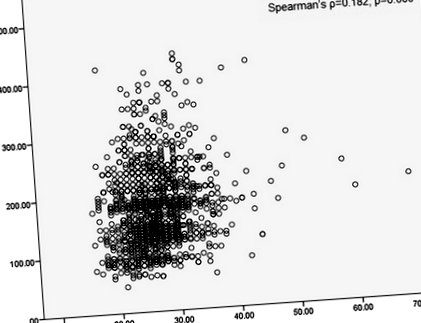
Имаше обаче слаба, но значителна връзка между ИТМ и оперативното време (Spearman’s ρ = 0,182; стр = 0,000). Едномерният анализ на линейната регресия показа, че за всяка единица увеличение на BMI оперативното време се увеличава приблизително с 2 минути (б = 2.243, 95% CI 1.524-2.962; стр= 0,000). Това все още е така при многовариантния анализ, когато се вземат предвид други клинично значими фактори (степен на ASA, начин на операция) (б = 2.295, 95% CI 1.554-3.036; стр = 0,000). Констатациите са обобщени в таблица 7. Фигура 1 представя разпръснатия график на ИТМ спрямо оперативното време.
Разпръснат график на ИТМ спрямо оперативното време
Анализи на подгрупи
Пациенти с 35 ≤ ИТМ
Дискусия
Болестното затлъстяване става все по-често и хирургичните резултати от тази група пациенти налагат допълнителни изследвания [15, 16]. В това проучване установихме, че повишената техническа трудност, срещана при пациенти със затлъстяване и болестно затлъстяване при минимално инвазивна колоректална хирургия, води до по-високи оперативни времена и загуба на кръв. Степента на конверсия, продължителност на престоя, 30-дневна реадмисия, 30-дневна реоперация, изтичане на анастомоти и 30-дневна смъртност са сходни при пациенти със затлъстяване, затлъстяване и болестно затлъстяване. В допълнение, нашите резултати показват, че при пациенти с рак не е имало разлики в добива на лимфни възли и степента на клирънс на CRM (R0) между трите кохорти. Освен това не е установено, че ИТМ влияе върху степента на конверсия или заболеваемостта и смъртността при логистичен регресионен анализ. Тези констатации затвърждават аргумента, че чрез стандартизиране на оперативната техника и следоперативните грижи минимално инвазивната хирургия за болни със затлъстяване и затлъстяване е безопасна, осъществима и не води до по-висока хирургична заболеваемост.
В нашето проучване установихме, че оперативното време и изчислената загуба на кръв са по-високи при групите със затлъстяване и болестно затлъстяване. Въпреки това, времето на операция и загубата на кръв на групите със затлъстяване и болестно затлъстяване са сходни. Това е различно от това, което очаквахме, тъй като нарастващата техническа трудност, свързана с оперирането на болни със затлъстяване пациенти, се очакваше да доведе до още по-дълго време на операция и по-висока загуба на кръв. Освен това трябва да се отбележи, че макар и статистически значими, разликите в оперативното време и загубата на кръв не са клинично значими. Пациентите в групите със затлъстяване и болестно затлъстяване са имали допълнителни 15 минути, за да оперират и са имали допълнителни 10 ml загуба на кръв. Като се има предвид, че средното оперативно време за хората със затлъстяване е над 3 часа, по-дългото оперативно време и по-високата загуба на кръв при затлъстелите и заболелите от затлъстяване е малко вероятно да повлияят значително на клиничните резултати на пациента, тъй като нашите резултати предполагат.
В нашето проучване установихме, че ИТМ е толкова независим фактор за оперативното време, както е показано при линейния регресионен анализ. Въпреки че действителната корелация беше слаба (ρ = 0,182), това е статистически значимо и линейният регресионен анализ показва, че за всяко увеличение на една единица BMI оперативното време се увеличава приблизително с 2 минути. Ние не сме първото проучване, което демонстрира, че ИТМ е независим фактор за прогнозиране за оперативното време, като три по-рано публикувани проучвания показват сходни резултати [22,23,24], едно от които сравнява оперативното време на заболелите със затлъстяване (ИТМ ≥ 35) пациенти до пациенти със затлъстяване [22].
Неотдавна публикувано американско проучване на Champagne et al. изследва резултатите от пациентите със затлъстяване с лапароскопска колектомия въз основа на степента на затлъстяване [26]. В това проучване пациентите със затлъстяване бяха разделени на три групи (затлъстели, болестно затлъстели и супер-затлъстели) и техните резултати бяха оценени. Този ръкопис заключава, че нарастващата тежест на затлъстяването корелира с по-лоши периоперативни резултати. Въпреки това, по-голямата част от представените краткосрочни резултати (оперативно време, процент на конверсия, следоперативна заболеваемост и продължителност на престоя) са сходни между групите със затлъстяване и заболеваемост със затлъстяване, като тези резултати само се влошават в групата със свръхзатлъстяване (ИТМ ≥ 50). По отношение на заболелите със затлъстяване, техните резултати са подобни на нашите открития, като не показват реални разлики между пациенти със затлъстяване и затлъстяване. По-лошите краткосрочни резултати, представени в групата със супер затлъстяване, могат да бъдат вторични за силно увеличеното висцерално затлъстяване и размера на коремната стена, което допълнително увеличава техническата сложност на операцията. В нашето проучване оценката на популацията на свръхзатлъстелите хирургични резултати беше забранена поради малкия размер на пробата (н = 4).
Анализът на подгрупата на данните според резекции на дясно дебело черво, ляво дебело черво и ректума демонстрира сходни резултати с тези на общата кохорта. Трябва обаче да се отбележи, че процентът на реадмисия е бил по-висок в групата със затлъстяване при ректални резекции, докато е сходен между групите със затлъстяване и затлъстяване. Може да се окаже, че при пациенти с морбидно затлъстяване (ИТМ ≥ 35) ректалната резекция представлява техническо предизвикателство за още по-стегнато тазово пространство, заето от доста голям мезоректум, което може да доведе до още по-голяма интраоперативна трудност, водеща до по-висока заболеваемост, отразена от по-висока процент на реадмисия. Това обаче е изолирана положителна констатация, която не е била потвърдена в логистичния регресионен анализ (данните не са показани).
Основните силни страни на това проучване са големият размер на извадката, фактът, че данните са събрани от три центъра от две различни държави и фактът, че и тримата участващи хирурзи следват едни и същи модулни стандартизирани оперативни техники. Въпреки това, както при всички изследвания, има специфични ограничения, които трябва да бъдат надлежно признати и признати. Въпреки събирането на данни от базите данни, сравнени в перспектива, дизайнът на проучването имаше ретроспективен характер. Събирането на данни от проспективно поддържани бази данни свежда до минимум пристрастията при наблюдение и чрез включване на всички последователни пристрастия на подбора на пациентите се свежда до минимум. На второ място, ние определихме заболеваемото затлъстяване като ИТМ ≥ 35 в съответствие с конференцията на NIH [17]. Въпреки това, много проучвания, изследващи болестното затлъстяване, използват BMI 40 като предел. Въпреки че ИТМ ≥ 40 по-добре би ни позволил да оценим ефекта от непрекъснато нарастващия ИТМ върху хирургичните резултати, имахме само малък брой пациенти с ИТМ ≥ 40 (н = 20). Анализ на подгрупа на пациенти с 35 ≤ ИТМ
Препратки
Jayne DG, Thorpe HC, Copeland J, Quirke P, Brown JM, Guillou PJ (2010) Петгодишно проследяване на изследването на Съвета за медицински изследвания CLASICC на лапароскопски асистирана срещу открита хирургия за рак на дебелото черво. Br J Surg 97: 1638–1645. https://doi.org/10.1002/bjs.7160
Kennedy RH, Francis EA, Wharton R, Blazeby JM, Quirke P, West NP, Dutton SJ (2014) Мултицентрово рандомизирано контролирано проучване на конвенционална срещу лапароскопска хирургия за рак на дебелото черво в рамките на подобрена програма за възстановяване: запишете се. J Clin Oncol 32: 1804–1811. https://doi.org/10.1200/JCO.2013.54.3694
Veldkamp R, Kuhry E, Hop WC, Jeekel J, Kazemier G, Bonjer HJ, Haglind E, Pahlman L, Cuesta MA, Msika S, Morino M, Lacy AM (2005) Лапароскопска хирургия срещу открита хирургия при рак на дебелото черво: краткосрочно резултати от рандомизирано проучване. Lancet Oncol 6: 477–484. https://doi.org/10.1016/s1470-2045(05)70221-7
Van der Pas MH, Haglind E, Cuesta MA, Furst A, Lacy AM, Hop WC, Bonjer HJ, Fürst A, Lacy AM, Hop WC, Bonjer HJ, Colorectal cancer Laparoscopic or Open Resection II (COLOR II) Study Group (2013) ) Лапароскопска срещу отворена хирургия за рак на ректума (COLOR II): краткосрочни резултати от рандомизирано, фаза 3 проучване. Lancet Oncol 14: 210–218. https://doi.org/10.1016/S1470-2045(13)70016-0
Kang S-BB, Park JW, Jeong S-YY, Nam BH, Choi HS, Kim D-HD-WDYD-WD-HYHWD-W, Lim S-BB, Lee T-GG, Kim D-HD-WDYD-WD -HYHWD-W, Kim JHJ-SSJH, Chang HJ, Lee H-SS, Kim SY, Jung KH, Hong YS, Kim JHJ-SSJH, Sohn DK, Kim D-HD-WDYD-WD-HYHWD-W, Oh JH (2010) Отворена срещу лапароскопска хирургия за среден или нисък рак на ректума след неоадювантна химиорадиотерапия (проучване COREAN): краткосрочни резултати от открито рандомизирано контролирано проучване. Lancet Oncol 11: 637–645. https://doi.org/10.1016/S1470-2045(10)70131-5
Jeong S-YY, Park JW, Nam BH, Kim SYS, Kang S-BB, Lim S-BB, Choi HS, Kim D-HD-WDYDWDH, Chang HJ, Kim D-HD-WDYDWDH, Jung KH, Kim T- YY, Kang GH, Chie EK, Kim SYS, Sohn DK, Kim D-HD-WDYDWDH, Kim JHJ-SS., Lee HS, Kim JHJ-SS., Oh JH (2014) Отворена срещу лапароскопска хирургия за средна ректална или ниско-ректален рак след неоадювантна химиорадиотерапия (проучване COREAN): Резултати от оцеляването при отворено, неинфериорно, рандомизирано контролирано проучване. Lancet Oncol 15: 767–774. https://doi.org/10.1016/S1470-2045(14)70205-0
Merkow RP, Bilimoria KY, McCarter MD, Bentrem DJ (2009) Ефект на индекса на телесна маса върху краткосрочните резултати след колектомия за рак. J Am Coll Surg 208: 53–61. https://doi.org/10.1016/j.jamcollsurg.2008.08.032
Lascano C, Kaidar-Person O, Szomstein S, Rosenthal R, Wexner SD (2006) Предизвикателства на лапароскопската колектомия при затлъстял пациент: преглед. Am J Surg 192: 357–365. https://doi.org/10.1016/j.amjsurg.2006.04.011
Harr JN, Luka S, Kankaria A, Juo Y-YY, Agarwal S, Obias V (2017) Роботизирана колоректална хирургия при пациенти със затлъстяване: серия, съвпадаща със случая. Surg Endosc Other Interv Tech 31: 2813–2819. https://doi.org/10.1007/s00464-016-5291-1
He Y, Wang J, Bian H, Deng X, Wang Z (2017) ИТМ като предиктор за периоперативен резултат от лапароскопска колоректална хирургия: обобщен анализ на сравнителни проучвания. Dis Colon Rectum 60: 433–445. https://doi.org/10.1097/DCR.0000000000000760
Fung A, Trabulsi N, Morris M, Garfinkle R, Saleem A, Wexner SD, Vasilevsky CA, Boutros M (2017) Лапароскопски резекции на колоректален рак при затлъстелите: систематичен преглед. Surg Endosc Other Interv Tech 31: 2072–2088. https://doi.org/10.1007/s00464-016-5209-y
Yang T, Wei M, He Y, Deng X, Wang Z (2015) Влияние на висцералното затлъстяване върху резултатите от лапароскопската колоректална хирургия: мета-анализ. ANZ J Surg 85: 507–513. https://doi.org/10.1111/ans.13132
Ribas H, Zakeri Y, Nunes S, Murphy QM, Bhan J, Wexner C SD (2016) Влиянието на затлъстяването и индекса на телесна маса върху резултата от лапароскопската колоректална хирургия: систематичен преглед на литературата. Цветен Dis 18: O337 – O366. https://doi.org/10.1111/codi.13406
Khoury W, Kiran RP, Jessie T, Geisler D, Remzi FH (2010) Лапароскопският подход към колектомията безопасен ли е за болните със затлъстяване? Surg Endosc Other Interv Tech 24: 1336–1340. https://doi.org/10.1007/s00464-009-0770-2
Ogden CL, Carroll MD, Kit BK, Flegal KM (2012) Преобладаване на затлъстяването в Съединените щати, 2009–2010. Хранене. https://doi.org/10.1001/jama.2014.6228
Hscic (2014) Статистика за затлъстяването, физическата активност и диетата Heal San Fr 1: 112. 978–1-84636-274-3
(1991) NIH конференция. Стомашно-чревна хирургия при тежко затлъстяване. Конферентен панел за развитие на консенсуса. Ann Intern Med 115: 956–961
Мишкович D, Foster J, Agha A, Delaney CP, Francis N, Hasegawa H, Karachun A, Kim SH, Law WL, Marks J, Morino M, Panis Y, Uriburu JCP, Wexner SD, Parvaiz A (2015) Стандартизация на лапароскопски тотална мезоректална ексцизия за рак на ректума: структуриран международен експертен консенсус. Ann Surg 261: 716–722. https://doi.org/10.1097/SLA.0000000000000823
Hemandas A, Flashman KG, Farrow J, O’Leary DP, Parvaiz A (2011) Модулното обучение по лапароскопска колоректална хирургия увеличава възможностите за обучение без клиничен компромис. World J Surg 35: 409–414. https://doi.org/10.1007/s00268-010-0837-1
Ahmed J, Panteleimonitis S, Parvaiz A (2016) Модулен подход за роботизирана колоректална хирургия с едно докинг. J Vis Surg 2: 109–109. https://doi.org/10.21037/jovs.2016.06.07
Kehlet H, Wilmore DW (2002) Мултимодални стратегии за подобряване на хирургическия резултат. Am J Surg 183: 630–641
- Затлъстяването след посттиреоидектомия в корейско население има значение на степента на хирургията
- Минимизиране на минимално инвазивната хирургия за карцином на ендометриума Американско клинично дружество
- Отзиви за метаболитно подновяване - наистина ли работи
- Морбидно затлъстяване и хирургично лечение - бариатрична хирургия
- Молекулярните инструменти разкриват диети на насекомоядни птици от фекални вещества на хищници SpringerLink