Съдържание
- 1 Определение/описание
- 2 Етиология
- 3 Епидемиология
- 4 Характеристики/Клинично представяне
- 5 Лечение
- 6 Прогноза
- 7 Оценка
- 8 Управление на физикалната терапия
- 8.1 Показания за сърдечна рехабилитация
- 9 Профилактика
- 10 Лекарства
- 11 ресурси
- 12 Референции
Определение/описание
Миокарден инфаркт (ИМ) или „инфаркт“ се причинява от намалено или пълно спиране на притока на кръв към част от миокарда.
- Може да бъде „мълчалив“ и да остане неоткрит, или може да е катастрофално събитие, водещо до влошаване на хемодинамиката и внезапна смърт.
- Главно поради основното заболяване на коронарните артерии. Когато коронарната артерия е запушена, миокардът е лишен от кислород. Продължителното лишаване от снабдяване на миокарда с кислород може да доведе до смърт и некроза на миокардните клетки.
- Може да бъде свързано с промени в ЕКГ и повишени биохимични маркери като сърдечни тропонини
Пациентите могат да проявят дискомфорт в гърдите или натиск, който може да излъчва към шията, челюстта, рамото или ръката. [1]
Етиология
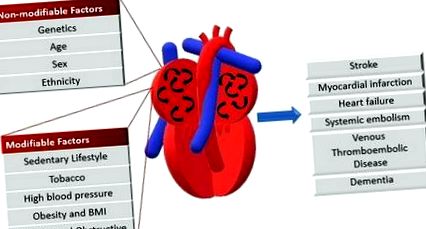
Миокардният инфаркт е тясно свързан с коронарна артериална болест и рисковите фактори за ИМ са свързани по същия начин със следните:
- Пушене
- Ненормален липиден профил/кръвен аполипопротеин (повишен ApoB/ApoA1)
- Хипертония
- Захарен диабет
- Коремно затлъстяване (съотношение талия/ханш) (над 0,90 за мъже и над 0,85 за жени)
- Психосоциални фактори като депресия, загуба на локуса на контрол, глобален стрес, финансов стрес и житейски събития, включително брачна раздяла, загуба на работа и семейни конфликти
- Липса на ежедневна консумация на плодове или зеленчуци
- Липса на физическа активност
Някои немодифицируеми рискови фактори за миокарден инфаркт включват:
- Напреднала възраст
- Мъжки пол (мъжете са склонни да имат миокарден инфаркт по-рано в живота)
- Генетика (има повишен риск от ИМ, ако роднина от първа степен има анамнеза за сърдечно-съдови събития преди 50-годишна възраст). Ролята на генетичните локуси, които увеличават риска от ИМ, е в процес на активно разследване [1]
Епидемиология
Характеристики/Клинично представяне
Миокардната исхемия може да се прояви като
- Болка в гърдите, болка в горните крайници, долночелюстен или епигастрален дискомфорт, който се появява по време на натоварване или в покой и обикновено не се влияе от позиционни промени или активно движение на региона. Болка в гърдите (обикновено ретростернална), понякога описвана като усещане за натиск или тежест.
- Болка, излъчваща се към лявото рамо, врата или ръцете (без очевидни ускоряващи фактори) и може да бъде периодична или постоянна.
- Диспнея или умора.
- Болка с продължителност повече от 20 минути
- Допълнителни симптоми като изпотяване, гадене, коремна болка, диспнея и синкоп също могат да присъстват.
- Нетипично за фините находки като сърцебиене
- Драматични прояви, като сърдечен арест. [1]
- Безшумен, т.е. без симптоми.
Признаците и симптомите варират в зависимост от пола.
- Най-честият симптом, който изпитват и двата пола, е болка в гърдите или дискомфорт.
- Жените обикновено изпитват други симптоми като SOA, гадене и повръщане и болка във врата или челюстта [4] .
Лечение
Диагностиката и лечението на пациенти с ИМ се извършва най-добре с междупрофесионален екип. В повечето болници има кардиологични екипи, които са посветени на управлението на тези пациенти.
За пациентите, които имат болка в гърдите, ключът към лечението на ИМ е времето за лечение.
- Трябва незабавно да се направи кардиологична консултация, за да се гарантира, че пациентът ще бъде лекуван в рамките на препоръките за времеви рамки.
- Тъй като ИМ може да бъде свързан с няколко сериозни усложнения, тези пациенти се управляват най-добре в интензивно отделение.
Дългосрочно управление
Няма лечение за исхемична болест на сърцето и всички лечения са ориентирани към симптомите.
- Ключът към подобряването на резултатите е предотвратяването на коронарна артериална болест.
- Доставчикът на първична медицинска помощ, физиотерапевтът и практикуващият медицинска сестра трябва да обучават пациента за ползите от здравословната диета, значението на контрола на кръвното налягане и диабета, редовното упражняване, прекъсването на тютюнопушенето, поддържането на здравословно телесно тегло и поддържането на съответствие с лекарства.
- Фармацевтът трябва да обучи пациента за видовете лекарства, използвани за лечение на исхемична болест на сърцето, техните ползи и потенциални неблагоприятни ефекти.
Прогноза
Остър ИМ носи смъртност от 5-30%; по-голямата част от смъртните случаи настъпват преди пристигането в болницата.
- През първата година след ИМ има допълнителна смъртност от 5% до 12%.
- Общата прогноза зависи от степента на увреждане на сърдечния мускул и фракцията на изтласкване. Пациентите със запазена функция на лявата камера обикновено имат добри резултати.
Факторите, които влошават прогнозата, включват:
- Диабет
- Напреднала възраст
- Забавена реперфузия
- Ниска фракция на изтласкване
- Наличие на застойна сърдечна недостатъчност
- Повишаване на нивата на С-реактивен протеин и В-тип натриуретичен пептид (BNP)
- Депресия [1]
Оценка
Трите компонента при оценката на ИМ са клиничните характеристики, констатациите на ЕКГ и сърдечните биомаркери.
ЕКГ в покой с 12 отводи е диагностичен инструмент от първа линия за диагностика на остър коронарен синдром (ОКС). Трябва да се получи в рамките на 10 минути след пристигането на пациента в спешното отделение. Острият ИМ често се свързва с динамични промени във формата на ЕКГ. Серийното мониториране на ЕКГ може да даде важни указания за диагнозата, ако първоначалната ЕКГ не е диагностична при първоначалното представяне [1] .
2. Откриване на биомаркер на MI
- Сърдечните тропонини (I и T) са компоненти на съкратителния апарат на миокардните клетки и се експресират почти изключително в сърцето.
- Тест за тропонин измерва нивата на тропонин Т или тропонин I протеини в кръвта. Тези протеини се освобождават, когато сърдечният мускул е повреден, като това се случва при инфаркт. Колкото повече увреждане има на сърцето, толкова по-голямо количество тропонин Т и I ще има в кръвта [5] .
- Използва се за оценка на миокардната перфузия, жизнеспособността на миокарда, дебелината на миокарда, удебеляването и движението и ефекта от загубата на миоцити върху кинетиката на парамагнитни или радионепрозрачни контрастни вещества, показващи миокардна фиброза или белези.
- Някои начини за изобразяване, които могат да бъдат използвани, са ехокардиография, радионуклидно изображение и сърдечно-магнитен резонанс (сърдечен ЯМР).
Управление на физикалната терапия
Кардиологичната рехабилитация е полезна за пациенти от всички възрасти, които са прекарали инфаркт, ИБС, ангина или СНС. Други лица, които могат да се възползват от това, включват постхирургична CABG, перкутанна интервенция (PCI) или пациенти с коронарна ангиопластика.
Показания за сърдечна рехабилитация
- При първоначалната консултация се завършва медицински преглед, за да се определят нуждите и ограниченията на пациента.
- Резултатите от изпита се интерпретират, екипът създава програма за рехабилитация и поставя цели за лечение.
- Лечението обикновено се състои от програма за физическа активност в групова обстановка, където жизнените показатели могат да бъдат постоянно наблюдавани. С напредването на програмата пациентът се учи как да наблюдава собствените си жизнени показатели и преминава към по-предизвикателни аеробни дейности.
- Циклов ергометър Използването в следоперативния период след сърдечна хирургия е безопасен избор за рехабилитация на пациента [6] .
- Наред с физическата активност, обучението на пациентите също е много важна част от сърдечната рехабилитация. Пациентите могат да работят с диетолог или да получават съвети как да спрат пушенето, ако е необходимо.
Според Американска сърдечна асоциация, ползите от сърдечната рехабилитация включват:
- Редовната физическа активност помага на сърцето и останалото тяло да станат по-силни и да работят по-добре. Физическата активност подобрява енергийното ви ниво и повдига настроението ви. Също така намалява шансовете ви за бъдещи сърдечни проблеми, включително инфаркт.
- Консултирането и образованието могат да ви помогнат да се откажете от пушенето, да се храните правилно, да отслабнете и да намалите кръвното си налягане и нивата на холестерола. Консултирането може също да ви помогне да се научите да управлявате стреса и да се чувствате по-добре за здравето си.
- Имате съвети и строг надзор на здравни специалисти, които да ви помогнат да подобрите здравето си и да намалите риска от бъдещи проблеми. Тези специалисти могат също така да общуват с вашия лекар или кардиолог. [7]
Предотвратяване
Базираните на доказателства интервенции за вторична профилактика включват употребата на аспирин, бета-блокери, инхибитори на ангиотензин конвертиращия ензим; лекарства за понижаване на липидите и други антихипертензивни средства, както и промяна на рисковото поведение, свързано с начина на живот.
Физически упражнения
Въпреки че ролята на упражненията само за намаляване на сърдечно-съдовите резултати не е ясна, систематичните прегледи на RCT са установили, че сърдечната рехабилитация, която включва физически упражнения, подобрява коронарните рискови фактори и намалява риска от големи сърдечни събития при хора след ИМ. [2]
Диетична промяна
Спиране на пушенето
Освен тези фармакологични мерки за вторична превенция, има доказателства, че мерките за начин на живот като спиране на тютюнопушенето, насърчаване на здравословна диета и упражнения също могат значително да допринесат за намаляване на сърдечно-съдовата смъртност при хора с установена ССЗ. Данните от епидемиологични проучвания показват, че хората с коронарна болест на сърцето, които спират бързо пушенето, намаляват риска от повтарящи се коронарни събития или смърт. В случая на преживели инсулт, наблюдателни проучвания показват, че излишният риск от инсулт сред бивши пушачи до голяма степен изчезва 2-4 години след отказването от тютюнопушенето [2] .
Лекарства
След МИ пациентите най-вероятно ще бъдат предписвани под някаква форма на медикаменти до края на живота си [8] .
- Радиационни странични ефекти и синдроми - Физиопедия
- Синдром на тазова конгестия - Физиопедия
- Прогноза за анормална релаксация на миокарда от ЕКГ на обработена от сигнала повърхност - ScienceDirect
- Остеохондрит дисеканти на лакътя - Физиопедия
- Нефролитиаза (камъни в бъбреците) - Физиопедия