Последна актуализация: 31 март 2020 г.
Ревизии: 23.
Последна актуализация: 31 март 2020 г.
Ревизии: 23.
- 1 Етиология
- 2 Клинични характеристики
- 3 Диференциална диагноза
- 4 Разследване
- 5 Управление
- 5.1 Първоначално управление
- 5.2 Консервативно управление
- 5.3 Хирургическа интервенция
- 5.4 Дългосрочно управление
- 6 Усложнения
- 7 ключови точки
Остра исхемия на крайниците се дефинира като внезапно намаляване на перфузията на крайниците че заплашва жизнеспособността на крайника.
Пълна или дори частична запушване на артериалното снабдяване до крайник може да доведе до бърза исхемия и лоши функционални резултати в рамките на часове.
В тази статия ще разгледаме причините, клиничните особености и лечението на пациент с остра исхемия на крайниците.
Етиология
Острата исхемия на крайниците има честота около 1,5 на 10 000 човешки години. Неговите причини могат да бъдат класифицирани в 3 основни групи:
- Емболизация при което тромб от проксимален източник пътува дистално, за да запуши артерията (най-често)
- Оригиналният тромбен източник може да е резултат от AF, стенографски тромб след МИ, аневризма на коремната аорта или протезни сърдечни клапи
- Тромбоза in situ при което атеромна плака в артерията се разкъсва и тромб се образува върху капачката на плаката (представя се като остър или остър на хроничен)
- Травма (по-рядко), включително синдром на отделението
Клинични характеристики
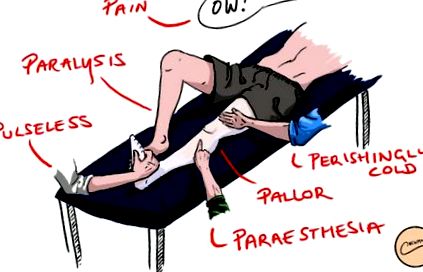
Класически признаците и симптомите на остра исхемия на крайниците могат да бъдат описани с помощта на 6 Ps (първите три тук са най-често срещаните първоначални характеристики):
- Pайн
- Pалор
- Pбеззъзност
- Pарестезия
- Pстрашно студено
- Pарализа
Фигура 1 - 6-те Ps при остра исхемия на крайниците
Острата исхемия на крайниците често се характеризира с a внезапно начало от тези симптоми. Нормалният, пулсиращ контралатерален крайник е чувствителен признак на емболична оклузия.
В историята на причини за потенциална емболизация трябва да се проучи. Те включват хронична исхемия на крайниците, предсърдно мъждене, скорошен ИМ (в резултат на стенопис тромб) или симптоматичен AAA (попитайте за болки в гърба/корема) и периферни аневризми.
Колкото по-късно пациентът се яви в болница, толкова по-вероятно е да е настъпило необратимо увреждане на нервно-мускулните структури (по-често> 6 часа след появата на симптомите), което в крайна сметка ще доведе до парализиран крайник.
Венозен доплер
Таблица 1 - Клинични категории на остра исхемия на крайниците, адаптирана от Rutherford et al., 2009
Диференциална диагноза
Диференциалните диагнози за остра исхемия на крайниците включват критична хронична исхемия на крайниците, остра ДВТ (може да се прояви като Phlegmasia cerulea dolens и Phlegmasia alba dolens) или компресия на гръбначния мозък или периферния нерв.
Разследване
Рутинна кръв, включително серумен лактат (за оценка на нивото на исхемия), скрининг за тромбофилия (ако Управление
Първоначално управление
Острата исхемия на крайниците е хирургична спешност. Пълната артериална оклузия ще доведе до необратимо увреждане на тъканите в рамките на 6 часа. Ранната хирургическа подкрепа в ранна възраст е жизненоважна.
Започнете пациента с кислород с голям поток и осигурете адекватен IV достъп. Терапевтична доза хепарин или за предпочитане болусна доза тогава инфузия на хепарин трябва да се започне веднага щом е практично.
Консервативно управление
Консервативно управление често могат да се считат за тези Ръдърфорд 1 и 2а; а продължителен курс на хепарин може да бъде най-ефективното неоперативно лечение на остра исхемия на крайниците.
Всеки пациент, започнал консервативно лечение с хепарин, ще се нуждае редовно оценяване да се определи неговата ефективност чрез мониторинг на APPT и клиничен преглед. Хирургични интервенции могат да бъдат оправдани, ако не се забележи значително подобрение.
Хирургическа интервенция
Хирургическа интервенция е задължително за случаи, представени в Ръдърфорд 2б
Ако причината е емболична, опциите са:
- Емболектомия чрез катетър Fogarty
- Местен интраартериален тромболиза*
- Байпасна хирургия (ако има недостатъчен поток обратно)
Ако причината се дължи на тромботично заболяване, възможностите са:
- Местен интраартериален тромболиза
- Ангиопластика (Фиг. 3)
- Байпасна хирургия
Фигура 3 - Схема, демонстрираща как се извършва ангиопластика
Необратима исхемия на крайниците (пъстър небледняващ външен вид с твърди дървесни мускули) изисква спешна ампутация или палиативен подход.
Повечето следоперативни случаи изискват високо ниво на грижи, обикновено в единица с висока зависимост, поради синдром на реперфузия на исхемия.
* Интраартериалната тромболиза често е трудна за провеждане в рамките на 6 часа, поради което често се използва за Rutherford 2a
Дългосрочно управление
Намаляване на риска от сърдечно-съдова смъртност в тази група пациенти е от ключово значение. Повишаване редовно упражнение, спиране на тютюнопушенето, и отслабване според необходимостта.
Повечето случаи трябва да започват на антитромбоцитен агент, като ниски дози аспирин или клопидогрел или дори антикоагулация с варфарин или DOAC. Всички основни предразполагащи състояния към острата исхемия на крайниците трябва да бъдат лекувани, напр. неконтролиран AF.
Случаите, водещи до ампутация, ще изискват трудова терапия и физиотерапия, с дългосрочен план за рехабилитация обсъдени и прехвърлени в междинен център за рехабилитация.
Усложнения
Острата исхемия на крайниците има a смъртност от около 20%, с 30-дневна смъртност след хирургично лечение на остра исхемия на крайниците при 15%.
Важно усложнение на острата исхемия на крайниците е реперфузионно нараняване; внезапното увеличаване на пропускливостта на капилярите може да доведе до:
- Синдром на отделението
- Освобождаване на вещества от увредени мускулни клетки, като:
- K + йони, причиняващи хиперкалиемия
- H + йони, причиняващи ацидоза
- Миоглобин, което води до значителни AKI
Наложително е пациентите с риск от синдром на отделението да бъдат внимателно наблюдавани и бързо лекувани. Електролитният дисбаланс поради реперфузионно увреждане изисква внимателно наблюдение и потенциално хемофилтрация.
Ключови точки
- Повечето случаи на остра исхемия на крайниците ще се проявят с внезапна поява на болка и бледност, причинени или от остър тромб in-situ, или от емболизация
- КТ ангиографията е златното стандартно изследване
- Предлагат се разнообразни възможности за лечение, в зависимост от основната причина, регионалната анатомия и съпътстващия статус
- Уверете се, че се наблюдава синдром на реперфузия в случаи на остра исхемия на крайниците
Опитайте отново, за да постигнете 100%. Използвайте информацията в тази статия, за да ви помогне с отговорите.
Brearley S, British Medical Journal
Остра исхемия на крайниците се дефинира като внезапно намаляване на перфузията на крайниците че заплашва жизнеспособността на крайника.
Пълна или дори частична запушване на артериалното снабдяване до крайник може да доведе до бърза исхемия и лоши функционални резултати в рамките на часове.
В тази статия ще разгледаме причините, клиничните особености и лечението на пациент с остра исхемия на крайниците.
Етиология
Острата исхемия на крайниците има честота около 1,5 на 10 000 човешки години. Неговите причини могат да бъдат класифицирани в 3 основни групи:
- Емболизация при което тромб от проксимален източник пътува дистално, за да запуши артерията (най-често)
- Оригиналният източник на тромб може да е в резултат на AF, стенографски тромб след МИ, аневризма на коремната аорта или протезни сърдечни клапи
- Тромбоза in situ при което атеромна плака в артерията се разкъсва и тромб се образува върху капачката на плаката (представя се като остър или остър на хроничен)
- Травма (по-рядко), включително компартмен синдром
Клинични характеристики
Класически признаците и симптомите на остра исхемия на крайниците могат да бъдат описани с помощта на 6 Ps (първите три тук са най-често срещаните първоначални характеристики):
- Pайн
- Pалор
- Pбеззъзност
- Pарестезия
- Pстрашно студено
- Pарализа
Острата исхемия на крайниците често се характеризира с a внезапно начало от тези симптоми. Нормалният, пулсиращ контралатерален крайник е чувствителен признак на емболична оклузия.
В историята на причини за потенциална емболизация трябва да се проучи. Те включват хронична исхемия на крайниците, предсърдно мъждене, скорошен ИМ (в резултат на стенописен тромб) или симптоматично ААА (попитайте за болки в гърба/корема) и периферни аневризми.
Колкото по-късно пациентът се яви в болница, толкова по-вероятно е да е настъпило необратимо увреждане на нервно-мускулните структури (по-често> 6 часа след появата на симптомите), което в крайна сметка ще доведе до парализиран крайник.
Венозен доплер
Таблица 1 - Клинични категории на остра исхемия на крайниците, адаптирана от Rutherford et al., 2009
Диференциална диагноза
Диференциалните диагнози за остра исхемия на крайниците включват критична хронична исхемия на крайниците, остра ДВТ (може да се прояви като Phlegmasia cerulea dolens и Phlegmasia alba dolens) или компресия на гръбначния мозък или периферния нерв.
Разследване
Рутинна кръв, включително серумен лактат (за оценка на нивото на исхемия), скрининг за тромбофилия (ако
Управление
Първоначално управление
Острата исхемия на крайниците е хирургична спешност. Пълната артериална оклузия ще доведе до необратимо увреждане на тъканите в рамките на 6 часа. Ранната хирургическа подкрепа в ранна възраст е жизненоважна.
Започнете пациента с кислород с голям поток и осигурете адекватен IV достъп. Терапевтична доза хепарин или за предпочитане болусна доза тогава инфузия на хепарин трябва да се започне веднага щом е практично.
Консервативно управление
Консервативно управление често могат да се считат за тези Ръдърфорд 1 и 2а; а продължителен курс на хепарин може да бъде най-ефективното неоперативно лечение на остра исхемия на крайниците.
Всеки пациент, започнал консервативно лечение с хепарин, ще се нуждае редовно оценяване да се определи неговата ефективност чрез мониторинг на APPT и клиничен преглед. Хирургични интервенции могат да бъдат оправдани, ако не се забележи значително подобрение.
Хирургическа интервенция
Хирургическа интервенция е задължително за случаи, представени в Ръдърфорд 2б
Ако причината е емболична, опциите са:
- Емболектомия чрез катетър Fogarty
- Местен интраартериален тромболиза*
- Байпасна хирургия (ако има недостатъчен поток обратно)
Ако причината се дължи на тромботично заболяване, възможностите са:
- Местен интраартериален тромболиза
- Ангиопластика (Фиг. 3)
- Байпасна хирургия
Необратима исхемия на крайниците (пъстър небледняващ външен вид с твърди дървесни мускули) изисква спешна ампутация или палиативен подход.
Повечето следоперативни случаи изискват високо ниво на грижи, обикновено в единица с висока зависимост, поради синдром на реперфузия на исхемия.
* Интраартериалната тромболиза често е трудна за провеждане в рамките на 6 часа, поради което често се използва за Rutherford 2a
Дългосрочно управление
Намаляване на риска от сърдечно-съдова смъртност в тази група пациенти е от ключово значение. Повишаване редовно упражнение, спиране на тютюнопушенето, и отслабване според необходимостта.
Повечето случаи трябва да започват на антитромбоцитен агент, като ниски дози аспирин или клопидогрел или дори антикоагулация с варфарин или DOAC. Всички основни предразполагащи състояния към острата исхемия на крайниците трябва да бъдат лекувани, напр. неконтролиран AF.
Случаите, водещи до ампутация, ще изискват трудова терапия и физиотерапия, с дългосрочен план за рехабилитация обсъдени и прехвърлени в междинен център за рехабилитация.
Усложнения
Острата исхемия на крайниците има a смъртност от около 20%, с 30-дневна смъртност след хирургично лечение на остра исхемия на крайниците при 15%.
Важно усложнение на острата исхемия на крайниците е реперфузионно нараняване; внезапното увеличаване на пропускливостта на капилярите може да доведе до:
- Синдром на отделението
- Освобождаване на вещества от увредени мускулни клетки, като:
- K + йони, причиняващи хиперкалиемия
- H + йони, причиняващи ацидоза
- Миоглобин, което води до значителни AKI
Наложително е пациентите с риск от синдром на отделението да бъдат внимателно наблюдавани и бързо лекувани. Електролитният дисбаланс поради реперфузионно увреждане изисква внимателно наблюдение и потенциално хемофилтрация.
- Клинична практика на Американския колеж по гастроентерология за управление на остър панкреатит
- Атопията е рисков фактор за остър апендицит Проспективно клинично проучване SpringerLink
- Остра термична травма на хранопровода от клиничен курс на твърда храна и ендоскопски находки
- Остра диета - рецензии, менюта, характеристики
- Алергични реакции към аспирин и други болкоуспокояващи - Австралийско общество по клинична имунология