Резюме
Разпространението на затлъстяването се е увеличило драстично в световен мащаб, предразполагайки хората към повишен риск от заболеваемост и смъртност поради сърдечно-съдови заболявания и диабет тип 2. По-малко признат е фактът, че затлъстяването може да играе значителна роля в патогенезата на белодробните заболявания чрез механизми, които могат да включват провъзпалителни медиатори, произведени в мастната тъкан, които допринасят за нискостепенно състояние на системно възпаление. При животински модели е доказано, че възпалителните реакции в белия дроб влияят върху производството на адипоцитокини, лептин и адипонектин, цитокини, протеини с остра фаза и други медиатори, произведени от мастна тъкан, които могат да участват в имунните реакции на белия дроб. Повишената маса на мастната тъкан може също да повлияе на податливостта към белодробни инфекции, да усили белодробното възпаление, свързано с експозицията на околната среда, и да влоши обструкцията на дихателните пътища при съществуващи белодробни заболявания. По-голямото разбиране на механизмите, чрез които затлъстяването влияе върху белодробното възпаление, може да улесни развитието на нови терапевтични интервенции за лечение на белодробни заболявания.
разпространението на затлъстяването при възрастни и деца в САЩ и други развити страни се е увеличило до епидемични размери. Въз основа на настоящите оценки 32% от възрастното население и 16% от децата на възраст 2–19 години в САЩ са „затлъстели“, въз основа на класификация на теглото по индекс на телесна маса (ИТМ) (63, 64). Затлъстяването увеличава заболеваемостта и смъртността от много хронични заболявания, като сърдечно-съдови заболявания, диабет тип 2, дислипидемия и чернодробно заболяване (55). Много по-малко ценен е фактът, че респираторни заболявания, като обструктивна сънна апнея, аспирационна пневмония, синдром на хиповентилация, белодробна емболия, хроничен бронхит и астма също са свързани със затлъстяването. Затлъстяването, в частност коремното затлъстяване, компрометира белодробната механика, като ограничава обемите на белите дробове, намалява съответствието на гръдната стена и намалява ефективността на дихателните мускули (55). По-малко се знае по отношение на влиянието на излишната мастна тъкан върху възпалителните реакции в белия дроб, които могат да са в основата на белодробни заболявания, често наблюдавани при затлъстяване. Този преглед ще се фокусира върху доказателствата, че затлъстяването играе критична роля при белодробното възпаление и механизмите, чрез които медиаторите, произведени в условията на затлъстяване, могат значително да променят възпалителните реакции в белия дроб.
ТРУДНОСТИ В СВЪРЗВАНЕТО НА ЕФЕКТИТЕ НА ЗАТЪЛВАНЕТО С ИМУННИТЕ РЕАКЦИИ В БЕЗЛЪГИТЕ
Трябва да се отбележи, че интерпретацията на проучвания, които са оценявали белодробно възпаление в условията на затлъстяване, се усложнява от съпътстващи нарушения. Затлъстяването е сложно метаболитно състояние, което влияе върху много физиологични системи, включително имунната функция. Промените в една от тези физиологични системи самостоятелно или в комбинация могат драматично да повлияят на отговора на белите дробове на възпалителни стимули. Това допринася за трудността при приписването на увеличаване на масата на мастната тъкан при затлъстяването на промените в имунния отговор в белите дробове в условията на заболяването. Например, гастроезофагеалната рефлуксна болест е често срещано съпътстващо състояние, свързано със затлъстяването при хората. Гастроезофагеалната рефлуксна болест също е важен рисков фактор за аспирационна пневмония (44) и астма (40). Други съпътстващи заболявания, като хипертония и дислипидемия, също могат да допринесат за белодробно възпаление, наблюдавано при затлъстели астматици (76). Следователно е вероятно затлъстяването и съпътстващите го заболявания да променят колективно имунния отговор в белите дробове, увеличавайки податливостта към астма и аспирационна пневмония.
Животинските модели на затлъстяване също могат да бъдат усложнени от съпътстващи състояния, като липса на лептин (ob/ob мишка) и дефицит на лептинов рецептор (db/db мишка). Ob/ob и db/db мишки проявяват метаболитни аномалии, често наблюдавани при затлъстели хора, като хипергликемия, излишък от глюкокортикоиди и инсулинова резистентност, заедно с дефектни вродени и адаптивни имунни отговори (12, 30, 32–34, 51, 53). В допълнение, тези затлъстели животни притежават анатомични аномалии, като намален обем на носоглътката, следствие от по-малки черепно-лицеви структури и по-малки дихателни пътища и бели дробове (76, 95). Тези физиологични и анатомични аномалии, свързани с ob/ob и db/db мишки, усложняват използването им като модели на затлъстяване при белодробно заболяване. Въпреки че индуцираното затлъстяване може да осигури по-подходящ модел на човешко затлъстяване, високото съдържание на наситени мазнини в животинската чау, използвана за производство на излишно затлъстяване, може диференцирано да регулира възпалителните реакции, тъй като наситените мастни киселини са известни като лиганди за Toll-подобен рецептор- 4 (15, 48). Следователно изследователите трябва внимателно да обмислят объркващи фактори, свързани със затлъстяването и възпалителните реакции в белия дроб, когато тълкуват резултатите от проучвания, които използват използването на затлъстели хора и животински модели.
АДИПОЗНАТА ТЪКАНА Е НЕОБХОДИМ ИЗТОЧНИК НА ПРОФИЛАМАТОРНИ МЕДИАТОРИ, КОИТО МОГАТ ДА ВЪЗДЕЙСТВАТ НА ПЛЮМОНАРНО ВЪЗПАЛЕНИЕ
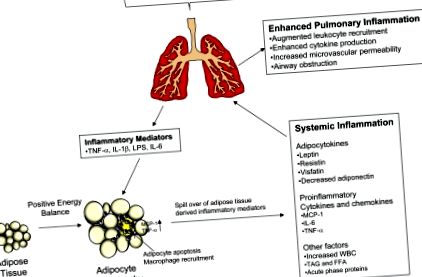
Мастната тъкан се състои от зрели адипоцити, преадипоцити, мезенхимни клетки и стромални клетки, които включват съдови ендотелни клетки, макрофаги и фибробласти. Като депо за съхранение, мастната тъкан буферира притока на хранителни липиди, като изчиства циркулацията на триацилглицерол (TAG) и инхибира освобождаването на свободни мастни киселини. По време на затлъстяване адипоцитът е претоварен с TAG и способността му да съхранява повече липиди намалява. В резултат на това нивата на TAG и свободните мастни киселини в циркулацията се увеличават, което води до ектопично съхранение на липиди в скелетните мускули, панкреатичните островчета и черния дроб (25). Тъй като мастните киселини са лиганди за Toll-подобен рецептор-4, увеличаването на циркулиращите мастни киселини може също да допринесе за системно възпаление (74).
В допълнение към съхранението на триглицериди, бялата мастна тъкан функционира и като ендокринен орган чрез разработване на адипоцитокини (производни на адипоцити хормони, които са структурно подобни на цитокини), цитокини, реагенти с остра фаза, простагландини и други, които участват в местни и дистални физиологични процеси. Нивата на адипоцитокини влияят върху хомеостазата на глюкозата и информират гостоприемника чрез централната нервна система относно съхранението на липидна енергия. В условията на затлъстяване се увеличава способността на мастната тъкан да изработва адипоцитокини, които притежават противовъзпалителни свойства, като лептин, резистин и висфатин, и синтезът на противовъзпалителен адипоцитокин, адипонектин, намалява. Производството на IL-6, TNF-α, реактори с остра фаза, С-реактивен протеин, серумен амилоид А, комплементен фрагмент С3 и други имуномодулиращи медиатори също се увеличават (86).
По време на развитието на затлъстяване отделните адипоцити се подлагат на хипертрофия и васкулатурата не успява адекватно да перфузира разширяването на мастната тъкан, което води до тъканна хипоксия и апоптотична клетъчна смърт (13, 90). Клетъчните остатъци, останали от тези клетки, индуцират разработването на хемокини, като моноцитен хемоаттрактант протеин-1, който набира макрофаги и Т клетки от периферната циркулация (43, 71). Набраните макрофаги произвеждат TNF-α, IL-6 и други цитокини, които инхибират диференциацията на адипоцитите, предотвратявайки съзряването на преадипоцитите, които биха могли да буферират увеличения приток на TAG. В резултат на това зрелите адипоцити продължават да хипертрофират, стават хипоксични и претърпяват апоптоза и цикълът на набиране на макрофаги и производството на цитокини продължава. Провъзпалителните медиатори, произведени в мастната тъкан, се разливат в периферната циркулация и допринасят за нискостепенно състояние на хронично системно възпаление (73, 86).
Мастната тъкан може да реагира на провъзпалителни стимули, инициирани в белия дроб чрез системното кръвообращение, за да изработи адипоцитокини и други възпалителни медиатори. Показано е, че различни инхалаторни стимули при лабораторни животни, като бактерии, озон (O3), алергени и частици (PM), активират мастната тъкан чрез системната циркулация, за да произведат лептин, IL-6 и други имуномодулиращи адипоцитокини, които може да повлияе на белодробно възпаление (31, 36–39, 47, 51, 52, 84). По същия начин системното приложение на бактерии, IL-1β, LPS и TNF-α е показало, че повишава системните нива на адипоцитокини (21, 26, 33). Въз основа на тези наблюдения при животни мастната тъкан изглежда функционира като ендокринна жлеза чрез освобождаване на адипоцитокини, цитокини и други медиатори, които усилват локални и системни възпалителни реакции.
ПОВИШЕНИ ПЕРИФЕРНИ КРЪВНИ ЛЕВКОЦИТИ ПРИ ЗАТЪЛВАНЕ
РОЛЯ НА АДИПОЦИТОКИНИТЕ В ПЪЛНОВОТО ВЪЗПАЛЕНИЕ.
Първоначално лептинът е описан като хормон на ситостта, произведен от адипоцити, който информира домакина за периферно съхранение на липидна енергия (98). Способността на лептина да влияе на имунния отговор, особено в условията на затлъстяване, е във фокуса на многобройни доклади относно неговия потенциал да засили системното и белодробното възпаление (31, 36–38, 51, 75). Дългата (LepRb) и късата изоформи (LepRa) на лептиновия рецептор се експресират от бронхиални и алвеоларни епителни клетки и алвеоларни макрофаги в белия дроб (3, 6, 10). Други клетки на имунната система, като моноцити, неутрофили, дендритни клетки, мастоцити, В и Т лимфоцити и естествени клетки убийци, също експресират тези рецептори (46). Доказано е, че лептинът залага на левкоцити за повишен синтез на цитокини (24, 97), повишен реактивен кислороден междинен продукт и производство на азотен оксид (11, 70) in vitro.
Лептинът и адипонектинът са обекти на многобройни изследвания, тъй като са най-разпространените адипоцитокини в серума и търговската наличност на трансгенни животни и реагенти. Докато нашето разбиране за ролята на тези адипоцитокини при белодробно заболяване все още се оформя, са необходими повече изследвания, за да се определи дали други адипоцитокини (висфатин, резистин, ретинол свързващ протеин-4, васпин, оментин и много други) участват при възпалителни заболявания на белия дроб.
ЗАтлъстяване и възпаление на белите дробове по време на инфекциозна пневмония
Има ограничен брой доклади, които оценяват ефектите от затлъстяването върху белодробното възпаление по време на бактериална (31, 51), микобактериална (65, 91) или вирусна (79, 80) пневмония при животински модели. По принцип мишките с дефицит на лептин (ob/ob) и липса на лептин рецептори (db/db) са по-податливи на бактериални инфекции и пневмония (31, 33, 51, 53, 66). В сравнение с техните слаби аналози от див тип (WT), възпалителният цитокин [TNF-α, IL-12, IL-6 и макрофагите възпалителен протеин-2 (MIP-2)] производството не е различно (51), намалено (92 ) или повишени (TNF-α, MIP-2, PGE2) (31) при ob/ob мишки след интрапулмонално предизвикателство с бактерии. В доклада на Hsu et al. (31), белодробните бактериални натоварвания и полиморфонуклеарните неутрофили, наети в белите дробове, са по-високи при ob/ob мишки, което би осигурило по-силен стимул за производството на възпалителни медиатори. По същия начин други съобщават за по-силен и постоянен възпалителен отговор при затлъстели db/db мишки след подкожна бактериална инфекция (59).
Wieland и колегите му наблюдават по-ниски нива на IFN-γ при ob/ob мишки при миша туберкулоза, в сравнение с слаби WT животни, въпреки по-високите белодробни натоварвания от M. tuberculosis (91). По същия начин, проучване на Ordaway и колеги (65) съобщава, че притокът на IFN-y + CD4 + Т клетки е забавен в ob/ob, в сравнение с WT мишки, след предизвикателство на M. abcessus. В тези експерименти тежестта на M. abcessus е по-висока при ob/ob мишки и микобактериалният клирънс се забавя. Тъй като е известно, че липсата на лептин или лептинов рецептор потиска както вродения, така и адаптивния имунен отговор, промените в белодробното възпаление при ob/ob мишки след микобактериална инфекция не могат да се отдадат само на затлъстяването (31, 51, 52, 65, 91).
Има също доказателства, че затлъстяването уврежда адаптивните имунни реакции срещу вирусна инфекция. Например, индуцирани от диета затлъстели мишки показват повишена смъртност, която е свързана с нарушена цитотоксичност на естествените клетки-убийци, забавяне на производството на IL-6 и TNF-α и минимална индукция на IFN-α и -β, след инфекция с грип Вирус (79). Последващо проучване разкрива, че индуцираното от диетата затлъстяване нарушава набирането на мононуклеарни и CD8 + Т клетки в белия дроб, намалява представянето на антиген на дендритни клетки и намалява производството на IL-2 и IL-12 (80). Въпреки че няма проучвания, които да доказват, че хората със затлъстяване са по-податливи на респираторни вирусни инфекции, при затлъстели хора са наблюдавани намалени отговори на антителата към ваксинацията (20, 89). Тези наблюдения предполагат, че затлъстяването може да наруши защитата на белодробния гостоприемник срещу вирусна инфекция и да отслаби адаптивните имунни отговори в белите дробове. В светлината на потенциала за пандемичен грип и нарастващата популация наднормено тегло и затлъстяване се насърчава по-нататъшното изследване на влиянието на затлъстяването върху отговора на гостоприемника на респираторни вирусни инфекции.
ПОДОПУСТИМОСТ НА ЗАТЪЛВАТЕЛЯ ДО БЕЛИМОЛНО ВЪЗПАЛЕНИЕ, ИНДУЦИРАНО О3 ИЛИ РМ
Затлъстелите могат да бъдат уникално уязвими към възпаление на белите дробове, предизвикано от O3, тъй като хората със затлъстяване и животните проявяват засилени белодробни възпалителни реакции след излагане (37, 38, 77). Излагането на O3 е подходящ замърсител на околната среда, за който е известно, че засилва белодробното възпаление чрез увеличаване на секрецията на възпалителни цитокини и набиране на левкоцити в белите дробове и предизвиква изтичане на плазмена течност в алвеоларното пространство чрез нарушаване на целостта на алвеоларния епител (29). Тези отговори могат да бъдат засилени при хора със затлъстяване, тъй като експозицията на O3 предизвиква по-голям спад в белодробната функция при затлъстелите в сравнение с хора, които не са с дебелина (1, 4). След експозиция на O3, протеинът на бронхоалвеоларната промивка, IL-6, хемоаттрактантите, KC, MIP-2, моноцитният хемоаттрактант протеин-1 и неутрофилите бяха увеличени при мишки със затлъстяване Cpe мазнини/мазнини в сравнение с техните слаби колеги WT (38). По същия начин, протеинът от бронхоалвеоларна промивка, IL-6, KC, MIP-2, IP-10 и еотаксин са увеличени при затлъстяване, предизвикано от диета, в сравнение с постни мишки (37).
Нивата на серумен лептин се повишават при затлъстели хора с астма и е доказано, че лептинът изостря индуцираното от O3 възпаление на белите дробове (36, 49, 88). Не всички проучвания обаче съобщават за тази връзка (35, 81, 85). Увеличени белодробни възпалителни отговори към O3 са наблюдавани както при ob/ob, така и при db/db мишки (49, 77). При ob/ob мишки (47), увеличеният бронхоалвеоларен лаважен протеин, IL-6 и неутрофилите след излагане на O3 може да бъде смекчен с неутрализиращо антитяло срещу IL-6. Въз основа на тези доклади изглежда, че засиленото възпаление в белите дробове на затлъстяването след излагане на O3 не зависи от лепин. Въпреки това, лептинът може да изостри белодробното възпаление в отговор на O3, но други фактори, като IL-6, могат да бъдат отговорни за това подобрение (77).
Затлъстяването може да бъде по-податливо на белодробни възпалителни реакции, индуцирани от PM, въпреки че ограничени доказателства подкрепят тази хипотеза. Промените в белодробната механика, като повишена честота на дишане за компенсиране на намален дихателен обем, могат да увеличат отлагането на РМ в белите дробове на затлъстяването. В проучване на Bennett и Zeman (5) ИТМ се свързва със степенно увеличаване на очакваната обща белодробна доза фини частици в инхалационно проучване, включващо здрави деца на възраст от 6 до 13 години. В допълнение, засилената системна възпалителна реакция, както се посочва от нивата на серумен С-реактивен протеин, осреднени за 1–7 дни, е по-голяма при затлъстелите след излагане на околна фина PM (18). Предвид възможността за влошени белодробни възпалителни реакции при затлъстяване след излагане на PM и други видове замърсяване на въздуха, са необходими допълнителни проучвания.
ХРОНИЧЕН БРОНХИТ И ЗАТЪЛВАНЕ
Хроничната обструктивна белодробна болест (ХОББ) е водеща причина за заболеваемост и смъртност в световен мащаб и все повече се свързва със затлъстяването (23). Докато разпространението на затлъстяването е по-често при ХОББ, отколкото сред общата популация, наднорменото тегло и затлъстяването най-често се свързват с хроничен бронхит, а не с емфизем (19, 27). Затлъстяването променя клиничния ход на ХОББ чрез увеличаване на мускулните усилия, необходими за вентилация с по-голяма диспнея и в крайна сметка намалена толерантност към упражненията (23). В резултат на това заседналото поведение при пациенти с хроничен бронхит води до по-голямо натрупване на мазнини и потенциално до по-нататъшна обструкция на дихателните пътища. Докато е доказано, че загубата на тегло намалява обструкцията на дихателните пътища при астматици (82) и подобрява симптомите, свързани с обструктивна сънна апнея при затлъстели (62), не са докладвани промени в белодробната функция, свързани със загуба на тегло при хроничен бронхит (69).
Обструкцията на дихателните пътища при хроничен бронхит се причинява от хиперсекреция на слуз и удебеляване на бронхиалната стена, които допринасят за стесняване на лумена на дихателните пътища. Въпреки че няма проучвания, които да оценяват въздействието на затлъстяването върху обструкцията на дихателните пътища или възпалението при хроничен бронхит, ниското степенно системно възпаление и повишен брой левкоцити в периферната кръв, наблюдавани при затлъстяване, могат потенциално да влошат хроничната обструкция на дихателните пътища и острите обостряния. Като се има предвид повишеното разпространение на затлъстяването при пациенти с хроничен бронхит (27), силно се насърчава оценката на въздействието на затлъстяването върху механизмите на обструкция на дихателните пътища и възпаление.
ЗАКЛЮЧЕНИЯ
Постигнат е значителен напредък към разбирането на биологията на мастната тъкан чрез изследване на адипоцитокините и как те могат да свържат затлъстяването с имунната система и хроничните възпалителни заболявания. Проучвания, проведени върху лабораторни животни, показват, че възпалителните реакции, инициирани в белия дроб, могат да индуцират производството на лептин, IL-6 и други провъзпалителни медиатори от мастната тъкан. В допълнение се очертава ролята на адипонектина като инхибитор на белодробното възпаление. Други адипоцитокини, реагенти с остра фаза и липиди, разработени от мастна тъкан, също могат да регулират възпалителните реакции в условията на белодробно заболяване при затлъстяване (обобщено на фиг. 1). Докато затлъстяването е все по-известно като важен фактор, допринасящ за патогенезата на астмата, много по-малко е известно относно въздействието на повишеното затлъстяване върху имунния отговор в белите дробове по време на респираторни инфекции, излагане на замърсяване на въздуха и обструкция на дихателните пътища, свързани с хроничен бронхит. Бъдещите изследвания, които разкриват механизмите, чрез които затлъстяването влияе върху възпалението, ще осигурят по-голяма представа за лечението на белодробна болест и могат да допринесат за развитието на нови терапевтични интервенции.
ПРЕДОСТАВЯ
Тази работа беше подкрепена от Националния институт за сърце, бял дроб и кръв Grant HL077417 .
ОПОВЕСТЯВАНИЯ
Не се декларират конфликти на интереси от автора (авторите).
- Роля на лептина при свързана със затлъстяването хипертония - Haynes - 2005 - Експериментална физиология - Wiley
- Патофизиология и клинични характеристики на хипоталамусното затлъстяване при деца и юноши
- Затлъстяването променя метаболизма на естрогена и допринася за европейската белодробна артериална хипертония
- Затлъстяване и остра белодробна травма RT
- Роля на пътя на mTOR-FOXO1 при свързано със затлъстяването бъбречно тубулоинтерстициално възпаление