Пациенти с бъбречна недостатъчност са били лекувани консервативно, преди да е налице диализа. Те бяха поставени на диета с ниско съдържание на протеини, ниско съдържание на сол, ниско съдържание на калий и с висока енергия, тъй като експериментите показаха, че това намалява степента на влошаване на кръвните тестове и по-специално избягва опасно високите стойности на калий и претоварването с течности. Недохранването е било съображение при пациенти при някои от тези много рестриктивни диетични режими. Диетата беше спокойна през годините, когато диализата стана достъпна.
Налице е консервативно лечение преди диализа
Остра бъбречна недостатъчност
През 40-те години е разработена концепцията за използване на диета за запазване на живота, докато бъбреците не се възстановят от обида. Възстановимата остра бъбречна недостатъчност се наричаше остра супресия на урината; сега бихме го нарекли
Остра тубуларна некроза
Диети като показаните по-долу бяха алтернативата на диализата в ранните дни - а при липса на диализа те сигурно са спасили живота. Контролът на приема на течности и сол вероятно е бил поне толкова важен, колкото ограничаването на протеините. Управлението на диетата остава важно при пациенти, лекувани с диализа, но диетата може да се отпусне малко.
Две диети за остра бъбречна недостатъчност Те съдържаха почти нулев протеин, строго ограничена течност и никаква сол.
Borst, 1948 (Амстердам) Ежедневен прием при остра бъбречна недостатъчност:
- Вода 1,5 литра
- Крем-крем на прах 100гр
- Захар 150гр
- Масло 100гр
- Глюкоза 400гр
- Фъстъчено масло 100гр
- Витамини по избор
- Вода до 1 литър
Хронична бъбречна недостатъчност
Джордано (през 1963 г.) и Джовани Маджоре (през 1964 г.) показват, че биохимичното и симптоматично подобрение настъпва, ако приемът на протеин при пациенти с тежка хронична бъбречна недостатъчност е ограничен до 18 g на ден (състоящ се от незаменими аминокиселини или естествени протеини с висока биологична стойност ) (Робсън JS, 1969).
Диетите с много ниско съдържание на протеини намаляват производството на урея от организма и това най-малко прави кръвните тестове да изглеждат по-добре. През 60-те години се смяташе, че диетата с ниско съдържание на протеини може да забави смъртта и да увеличи продължителността на живота. Те могат да направят това при липса на диализа, но много от тях все още са умрели. Протеинът е ограничен до 18 грама на ден (приемът на протеин при неограничен човек е около 60-80 g/ден). 18-те грама протеин включват незаменими аминокиселини, допълнителни незаменими аминокиселини или кетоаналози на незаменими аминокиселини понякога се дават на пациентите. Съдържанието на протеини в диетата беше изчислено щателно. Диетата беше толкова строга, че дори коледната вечеря не можеше да бъде изключение.
„Този вид хляб се продаваше в местните кооперативни магазини в Единбург за бъбречни пациенти и пациенти с чувствителност към глутен.“
(Елизабет Слоун, бъбречен диетолог 1974-2001)
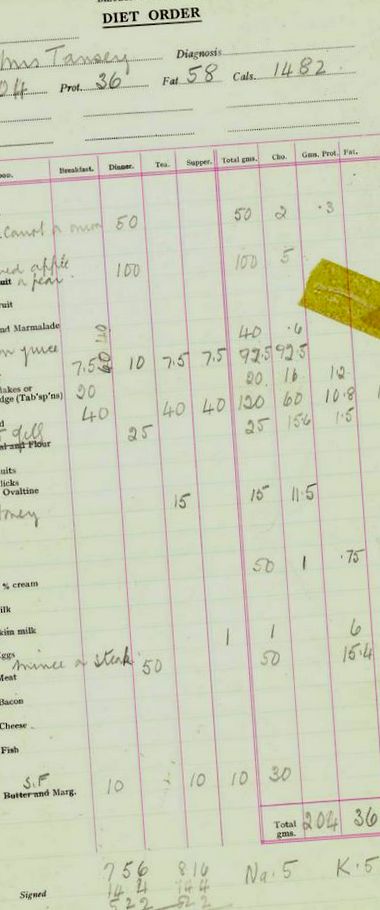
Пример за диетичен ред в диетичния отдел RIE (1960-те):
Диета за пациенти с хронична бъбречна недостатъчност, които са на хемодиализа
Стандартните диетични ограничения през 60-те години за пациенти с CRF на HD са 60 грама протеин на ден, ограничение на калия, без добавяне на сол (сол по време на готвене е разрешено), ограничение на течности от 500 ml плюс количество, еквивалентно на обема на отделената урина. Пациентите с лошо контролирана хипертония бяха посъветвани да приемат напълно безсолна диета, въпреки че стана очевидно, че това пречи на удоволствието от храненето толкова много, че беше изоставено. По това време на малко пациенти се даваха антихипертензивни лекарства.
До 70-те и 80-те години на миналия век стандартните диетични съвети за пациенти с ХНН на HD включват по-нормален прием на протеини от 60-80 g/ден, съчетан с ограничение на калия, без добавяне на сол, ограничаване на течности, както преди. Все по-голямо внимание се отделя на контрола на фосфатите чрез диетични манипулации в комбинация с фосфатно свързващи агенти.
Диета за пациенти на CAPD
Когато през 70-те години на миналия век в САЩ беше въведена CAPD, пациентите имаха безплатна диета и прием на течности. Те използваха много хипертоничен глюкозен разтвор, за да изтеглят излишната течност, но по-късно се подозира, че те увреждат перитонеума, намалявайки неговите диализиращи свойства. След това бяха въведени контролирани приема на течности заедно с известна степен на ограничаване на солта. Пациентите бяха насърчавани да увеличат приема на протеин, за да компенсират загубата на протеин по време на CAPD. Приемът на калий не е проблем, тъй като е по-лесно да се контролира PD - наистина някои пациенти се нуждаят от диета с високо съдържание на калий, за да поддържат нормален плазмен калий.
Други точки
1972 Алуминиева токсичност
Установено е, че алуминият в капсулите алуминиев хидроксид, използван за свързване на диетичен фосфат при пациенти с бъбречна недостатъчност и на диализа, се абсорбира в тялото при някои хора, допринасяйки за „диализна деменция“, анемия и влошаване на бъбречно костно заболяване. Впоследствие в Единбург се използва калциев карбонат; впоследствие са разработени и други не-алуминиеви фосфатни свързващи вещества.
1980-те
Въвеждането на ACE инхибитори, които могат да причинят хиперкалиемия, доведе до това, че повече пациенти (особено тези, които не са на диализа) се нуждаят от ограничаване на пероралния прием на калий.
Ефектът на ацидозата върху храненето беше подчертан - ацидозата увеличава катаболизма на протеините и намалява производството на албумин.
Дебатът за използването на диети с ниско съдържание на протеини в консервативното лечение продължи, но философията в Единбург беше, че намаляването на приема на протеин и по този начин киселинното натоварване, заедно с предписването на натриев бикарбонат ще контролира ацидозата и ще сведе до минимум рисковете от недохранване, като същевременно контролира нивата на урея в кръвта.
1995 Централизирана бъбречна служба
Пациентите с трансплантация, които преди това са били лекувани в Западната обща болница, са били под грижите на бъбречните диетолози в Кралския инфимари в Единбург. Съображенията за диета за пациенти след успешна бъбречна трансплантация са здравословно хранене, с акцент върху приема на липиди, поддържане на нормално тегло и запазване на костите чрез даване на добавки с калций и витамин D.
- Ефективността на диетата FODMAP в Израел за облекчаване на симптомите на пациенти с раздразнително черво
- Защо препоръчвам диета с високо съдържание на въглехидрати за моите пациенти с диабет Новини против стареене
- Тексаски блог за замаяност Диета с ниско съдържание на сол за пациенти с вестибуларни нарушения
- Кетогенната диета за педиатрични пациенти със супер рефрактерен епилептичен статус във фебрил
- Много нискокалорична кетогенна диета за намаляване на теглото при пациенти с цироза серия от случаи