Валери Лемейн
1 Отдел по пластична хирургия, Катедра по хирургия, клиника Мейо, Рочестър, Минесота
Ченк Кайчи
1 Отдел по пластична хирургия, Катедра по хирургия, клиника Мейо, Рочестър, Минесота
Патриша С. Симънс
2 Отдел по детска и юношеска гинекология, Катедра по детска и юношеска медицина, клиника Mayo, Рочестър, Минесота
Пол Пети
1 Отдел по пластична хирургия, Катедра по хирургия, клиника Мейо, Рочестър, Минесота
Резюме
Гинекомастията се определя като уголемяване на мъжката гърда. Често е доброкачествен и може да бъде източник на значително смущение и психологически стрес. Общата медицинска история и внимателният физически преглед са от съществено значение за разграничаване на нормалните варианти на развитие от патологичните причини. Лечението е насочено към специфичната етиология, когато се идентифицира. В повечето случаи на пубертетна гинекомастия наблюдението и успокояването са основите на терапията, тъй като състоянието обикновено преминава естествено. Фармакологичното лечение и операцията се препоръчват само в избрани случаи.
Гинекомастията, пролиферация на жлези в мъжките гърди, е често срещано клинично състояние, което може да се появи при мъже от всички възрасти. „Гинекомастия“ произлиза от гръцките термини gynec (женски) и mastos (гърди) и е създаден за първи път от Гален през втория век след Христа. Състоянието може да е случайна находка при рутинен физически преглед или може да се прояви като новопоявима осезаема маса на гърдата със или без масталгия. Тя може да бъде едностранна, двустранна и/или асиметрична. Псевдогинекомастията (мастните гърди) често се наблюдава при затлъстели мъже и се различава от гинекомастията по това, че уголемяването на гърдите се дължи на увеличено отлагане на мазнини без пролиферация на жлезите. Гинекомастията може да причини значително смущение и психологически стрес при засегнатите мъже. В тази статия авторите се фокусират върху пубертетна гинекомастия и правят преглед на медицинските и хирургични подходи за управление на юноши от мъжки пол с това състояние.
Разпространение
Хистопатогенеза
Естрогенните и андрогенните рецептори присъстват както в мъжките, така и в женските гърди. Естрогените силно стимулират млечната жлеза, докато андрогените имат слаб инхибиторен ефект. При раждането мъжките и женските гърди са хистологично еднакви, образувани главно от големите млечни канали. 8 През детството тъканта на гърдата остава в покой до пубертета. В пубертета се наблюдава по-нататъшна диференциация и при двата пола. При мъжете се получава преходна пролиферация на каналите и околната мезенхимна тъкан, вероятно поради по-големи физиологични ефекти на естрогените върху гръдната тъкан, вторични поради временния дисбаланс в съотношението андроген/естроген. 9, 10 С напредването на пубертета нивата на циркулиращите андрогени се повишават, което води до инволюция и атрофия на каналите.
Етиологии
Етиологията на гинекомастията остава неясна. Смята се, че повечето случаи на гинекомастия са резултат от дисбаланс между естрогени и андрогени. 1, 11 Въпреки това, при пубертетна гинекомастия по-голямата част от юношите имат нормални нива на естроген, въпреки че няколко проучвания показват повишени нива при някои пациенти. 12, 13, 14 Пубертетна гинекомастия се смята за физиологичен феномен и най-често се наблюдава в средата на пубертета с 3–4 срамни косми на Tanner в стадий 3-4 и обеми на тестисите от 5 до 10 ml двустранно. 3 В 3-годишно надлъжно проучване на хормонални промени по време на пубертета бяха сравнени участниците в проучването със и без гинекомастия. 15 Не е открита връзка с расата и не е открита значителна разлика в серумните нива на естрадиол, тестостерон, съотношение естроген/тестостерон или нива на дехидроепиандростерон-сулфат. 15
Патологичната гинекомастия е рядка при юноши и момчета в предпубертетна възраст. Това е свързано със състояния, при които е налице абсолютен или относителен излишък на естроген: (1) с екзогенен прием, (2) с ендогенно производство, или (3) с повишено периферно превръщане на андрогени в естрогени, вторично вследствие на изобилна ароматазна активност, андрогенен дефицит, или нечувствителност към андроген. 3 Това са често срещани механизми за гинекомастия вследствие на лекарства, надбъбречни и тестикуларни новообразувания, синдром на Klinefelter, синдром на Peutz-Jeghers, тиреотоксикоза, цироза, първичен хипогонадизъм, вродена хиперплазия на надбъбречната жлеза, андрогенна нечувствителност, недохранване и стареене. 3, 14 Освен това има противоречиви резултати по отношение на наличието на корелация между гинекомастия и затлъстяване. 4, 15, 16 Въпреки че връзката между тези две състояния не е потвърдена, известно е, че мастната тъкан е важно място за ароматизиране и образуване на естроген, което на теория би могло да подкрепи наблюдението, че младите мъже с по-висок процент на телесни мазнини често се развиват гинекомастия. В повечето случаи на патологична гинекомастия рядко се установява конкретна причина, дори след цялостно и внимателно разследване.
Клинична оценка
Анамнезата и физическият преглед са най-важните компоненти при оценката на пациент с гинекомастия. Подробна история трябва да се съсредоточи върху времето на появата и продължителността на гинекомастията, свързаните симптоми (напр. Масталгия, кървене или отделяне на зърната), наличие на системно заболяване (особено на черния дроб, бъбреците, надбъбречните жлези, щитовидната жлеза, тестисите и простатата), история на скорошна промяна на теглото, наличие на рискови фактори за рак на гърдата 17 (напр. носители на BRCA2) и употреба на лекарства и лекарства за отдих (напр. лекарства без рецепта, анаболни стероиди, хранителни добавки, марихуана).
Физикалният преглед трябва да включва етап на пубертетно развитие, включително оценка на гласовите промени, увеличаване на височината, размер на тестисите, развитие на окосмяване по лицето и тялото, размер и развитие на пениса и увеличаване на мускулната маса и наличие на тестикуларни маси. Гърдите трябва внимателно да бъдат инспектирани и палпирани за наличие на необичайна твърдост, асиметрия, отделяне на зърната, аксиларна лимфаденопатия, както и за разграничаване на истинската гинекомастия от псевдогинекомастията. Нормалната мъжка гърда е относително плоска с известна степен на пълнота около комплекса зърно-ареола (NAC). 18, 19 Това може да варира в зависимост от степента на хипертрофия на гръдния мускул, която често се наблюдава при спортисти и строители на тялото. Средно зърното е разположено на 20 cm от стерналния изрез при мъжете, а NAC е с размери 28 mm.
След изчерпателна медицинска история и констатации от физически преглед за подходящо за възрастта физическо и сексуално развитие, не е оправдано допълнително разследване. Наблюдението и успокоението трябва да бъдат основите на лечението. Ако гинекомастията е налице при момчета в предпубертетна възраст, трябва да се предприемат допълнителни изследвания за търсене на ендокринопатия. При юноши с гинекомастия от мъжки пол, ако физическият преглед дава признаци за основно заболяване, диагностичните кръвни тестове за оценка на серумните нива на лутеинизиращ хормон, фоликулостимулиращ хормон, тестостерон, естрадиол, пролактин, дехидроепиандростерон и човешки хорионгонадотропин могат да бъдат полезни. 2, 3
Класификация
Bannayan et al 20 са описали три хистологични типа гинекомастия: флоридна, влакнеста и междинна. Флоридният тип се характеризира с дуктална хиперплазия и пролиферация, с хлабава и оточна строма. Фиброзният тип съдържа повече стромална фиброза и по-малко канали. Както подсказва името му, междинният тип гинекомастия представя характеристики на двете. В повечето случаи, ако продължителността на гинекомастията е по-голяма от една година, влакнестият тип е по-разпространен и необратим, което може да ограничи успеха на медицинските лечения.
Лечение
Когато основното хормонално разстройство се идентифицира като причина за гинекомастия, подходящото лечение трябва да е достатъчно, за да предизвика регресия на уголемяването на гръдната тъкан. В случаите на лекарствено индуцирана гинекомастия, спирането на нарушаващото лекарство обикновено води до регресия. Най-често доставчикът на здравни услуги ще бъде консултиран от подрастващи момчета с пубертетна гинекомастия. Пуберталната гинекомастия се самоограничава при 75 до 90% от юношите и регресира над 1 до 3 години. Наблюдението и успокояването се смятат за най-безопасното и разумно лечение. Тъй като обаче гинекомастията при юноши се проявява в чувствителен момент, когато момчетата все повече осъзнават собствения си образ, доставчиците на здравни услуги могат да бъдат разпитани от пациента и/или неговото семейство относно ролята на фармакологичните или хирургичните терапии.
Фармакологично лечение
Медицинското лечение на гинекомастия има за цел да коригира естроген-андрогенния дисбаланс по три възможни пътя: (1) блокиране на ефектите на естрогените върху гърдите (напр. Кломифен, тамоксифен, ралоксифен), (2) прилагане на андрогени (напр. Даназол) и (3) инхибиране на производството на естроген (напр. Анастрозол, тестолактон). 3, 21
Данните за ефикасността на фармакологичното лечение на гинекомастия при юноши са най-вече ограничени до малки серии от случаи и доклади без контролни групи, което прави изводите трудни за правене. 22, 23, 24, 25, 26, 27 Рандомизирано двойно-сляпо контролирано проучване от Plourde et al. 28 не установи значителна разлика в намаляването на обема на гърдите при мъжете юноши с пубертетна гинекомастия, които са получавали анастрозол спрямо плацебо веднъж дневно в продължение на 6 месеца. В малко неконтролирано ретроспективно кохортно проучване, оценяващо ефикасността на тамоксифен и ралоксифен при лечението на персистираща пубертетна гинекомастия, Lawrence и сътр. 29 заключават, че ралоксифен и в по-малка степен тамоксифен могат да се използват успешно за лечение на това състояние. Пречка обаче при изучаването на фармакологичното лечение на пубертетна гинекомастия е трудността при количественото определяне на терапевтичния ефект поради естествената история на спонтанна регресия при повечето юноши. В светлината на наличната информация настоящите данни са недостатъчни за подпомагане на фармакологичната терапия на персистираща пубертетна гинекомастия. В такива случаи може да се помисли за операция, ако не се наблюдава регресия след период на наблюдение от поне една година.
Хирургично лечение
Хирургично лечение на пубертетна гинекомастия може да се обмисли при неносещи юноши от мъжки пол, които имат постоянно нарастване на гърдите след период на наблюдение от поне 12 месеца, неразрешима болка в гърдите или болезненост и/или значителен психосоциален дистрес. Съществуват няколко класификационни системи, базирани на клиничните характеристики на гинекомастията, които могат да ръководят избора на хирургична процедура.
През 1973 г. Simon et al 30 идентифицират четири степени на гинекомастия:
Степен I: Малко уголемяване без излишък на кожата
Степен IIa: Умерено уголемяване без излишък на кожата
Степен IIb: Умерено уголемяване с лек излишък на кожата
Степен III: Значително уголемяване с излишна кожа, имитираща птоза на женската гърда
Rohrich et al 31 предлагат подобна класификация на гинекомастията с четири степени на тежест:
Степен I: Минимална хипертрофия (500 g) с птоза I степен
Степен IV: Тежка хипертрофия с птоза степен II или степен III
Първият доклад за хирургично лечение на гинекомастия датира от Paulas Aegineta (625–690 г. сл. Н. Е.), Византийски гръцки лекар, който извършва редукционна мамопластика чрез лунатен разрез под гърдата. 32 През 1946 г. Уебстър е първият, който изоставя екзоареларните кожни разрези в полза на полукръгъл интраареолен разрез. 32, 33 Съвременните хирургични техники благоприятстват стандартната аспирационна липектомия (SAL) и ултразвуковата асистирана липосукция (UAL) 31 пред ексцизионните техники, с предимството да създават по-малки белези. През 1996 г. Morselli et al 34 за първи път описват изтеглящата техника, която комбинира SAL в подкожната и субгландуларната равнина, както и субареоларна паренхимна ексцизия. В поредица от случаи от 2012 г. от 260 пациенти на възраст от 10 до 59 години авторите съобщават за добри общи хирургични резултати с ниски нива на усложнения. Въпреки че авторите не предоставят методите за измерване на резултатите, те отчитат високо удовлетворение на пациентите от тази техника. 35 Други хирурзи са използвали успешно изтеглящата техника с UAL 36 или силова асистирана липосукция (PAL). 37 През 2010 г. Petty et al 22 съобщават за своя опит с UAL и артроскопската самобръсначка за резекция на субареоларния влакнест компонент.
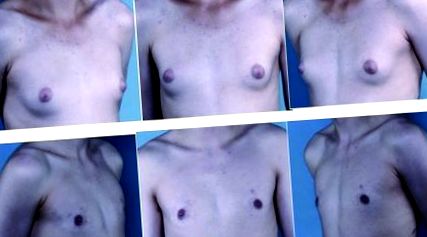
Предоперативни изгледи на 16-годишно момче с пубертетна гинекомастия I степен от Симон I степен с плътна гръдна тъкан (горен ред). Постоперативен резултат след 15 месеца (долен ред) след липосукция с помощта на ултразвук и артроскопско отстраняване на кърмата.
- Гинекомастия след отслабване Американско общество на пластичните хирурзи
- Лечение на гинекомастия в Лондон за мъже със затлъстяване или с наднормено тегло
- ГИНЕКОМАСТИЯ СЛЕД ТЕЖКО СТАРВАЦИЯ Анали на вътрешната медицина
- Гинекомастия и затлъстяване - има ли връзка
- Гинекомастия Хирургия, лечение, симптоми и причини