Преглед на статия том 4 брой 5
Si Ching Lim, 1
Проверете Captcha
Съжаляваме за неудобството: предприемаме мерки за предотвратяване на измамни подавания на формуляри от екстрактори и обхождане на страници. Моля, въведете правилната дума на Captcha, за да видите имейл идентификатор.
1 Старши консултант, Обща болница Чанги, Катедра по гериатрична медицина, Сингапур
2 Директор на хирургия на глава и шия, Обща болница Чанги, Сингапур
Кореспонденция: Si Ching Lim, MB ChB, MRCP (Великобритания), старши консултант, Катедра по гериатрична медицина, Обща болница Changi, Сингапур
Получено: 29 юни 2017 г. | Публикувано: 9 август 2017 г.
Цитат: Лим SC, Koh AJH. Хранене и възрастни хирургични пациенти. MOJ Surg. 2017; 4 (5): 114-120. DOI: 10.15406/mojs.2017.04.000.000
Недохранването е често срещано сред възрастните хирургични пациенти. Хирургичните наранявания на тъканите причиняват каскада от ендокринни и метаболитни промени, които могат да възпрепятстват пълното възстановяване след операцията. Доказано е, че активният скрининг за недохранване, проактивната предоперативна интервенция и хранителната подкрепа след операцията намаляват разграждането на мускулната маса, намаляват катаболизма и инсулиновата резистентност поради хирургични наранявания и намаляват следоперативните усложнения.
Ключови думи: възрастни хора, недохранване, инсулинова резистентност, периоперативен катаболизъм, периоперативна хранителна подкрепа
Злокачествеността често се свързва с лош апетит (анорексия) и ранно засищане. Анорексията се среща при до 50% от пациентите с рак и води до лош прием на храна. Кахексията се отнася до загуба на тегло поради загуба на скелетна мускулатура и мастна тъкан с аномалии в електролитния и водния баланс. Кахексията често се придружава от анорексия. Загубата на тъкан поради глад включва главно загуби на мастна тъкан със запазване на скелетната мускулна маса, докато при рак Кахексия загубата на телесна маса е предимно от скелетни мускули, причинявайки мускулна слабост, обездвижване и евентуална смърт от слабост на дихателните мускули.
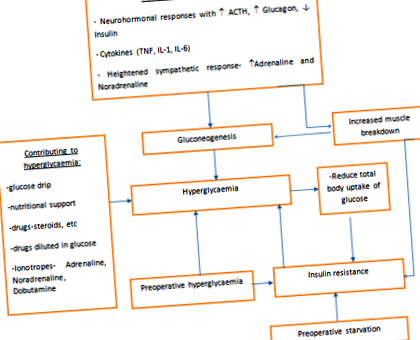
Хирургията е лечение, при което се наблюдават контролирани и умишлени наранявания на части от тялото с каскада от физиологични и метаболитни промени, водещи до катаболизъм. Вижте Фигура 1. Възстановяването от хирургичната процедура изисква обръщане на метаболизма от катаболно към анаболно състояние. Хранителната подкрепа е от съществено значение за ограничаване на катаболното състояние и за подпомагане на анаболизма.
Фигура 1 Диабет на нараняване.
Метаболитни ефекти на гладуването преди операцията
Понастоящем в световен мащаб пациентът гладува през нощта за операция, за да се сведе до минимум рискът от аспирация по време на обща анестезия. Наскоро беше показано, че приемът на течности до 2 часа преди операцията е безопасен, без увеличаване на риска от аспирация или стомашно съдържание. 13 За да се подобри метаболитното състояние по време на операцията, е доказано, че въглехидратната напитка (400 ml 50 g глюкоза), приета на 2-3 часа преди операцията, има достатъчно калории, за да стимулира инсулина до нива, наблюдавани след хранене. В резултат на това инсулиновата резистентност намалява с около 50% следоперативно, когато се избягва предоперативното гладуване. Повишеното освобождаване на инсулин подобрява периферното усвояване на глюкоза и по-малкото производство на глюкоза. 14.
Глюкозен метаболизъм и инсулинова резистентност
В рамките на часове след започване на операцията, инсулиновата резистентност се развива поради нараняване на тъканите. Степента на инсулинова резистентност е пропорционална на големината на операцията. Скоростта на метаболизма се увеличава и настъпва катаболизъм с разграждане на гликоген, мазнини и протеини. Нараняванията на тъканите, които се случват по време на операцията, причиняват поредица от ендокринно-възпалителни промени в периоперативния период, водещи до повишена глюконеогенеза от увеличено освобождаване на катехоламини, глюкагон, ACTH и цитокини. В резултат често нивото на серумна глюкоза е високо и периферното усвояване на глюкоза е нарушено, като ниските базални нива на инсулин причиняват инсулинова резистентност. Промените в метаболизма на глюкозата са подобни на нелекувания диабет. Хипергликемията се допринася допълнително чрез вливане на глюкоза капково и прехранване с високо въглехидратно натоварване. 15 За разлика от глада, няма метаболитна адаптация за намаляване на загубата на чиста телесна маса постоперативно.
Инсулиновата резистентност постоперативно е предиктор за нежелани събития, с по-дълъг престой. На всеки 20% намаляване на инсулиновата чувствителност, рисковете от смъртност, сърдечна недостатъчност, инсулт, нужда от диализа и инфекция сред сърдечно-хирургичните пациенти се удвояват повече, независимо от състоянието им на диабет. 16,17 Хирургичните техники с по-малко нараняване на тъканите като лапароскопските процедури имат по-малко влияние върху метаболизма на глюкозата в сравнение с лапаротомията. 18 При елективни операции всички описани метаболитни промени могат да бъдат обърнати от инсулина. В следоперативния период са необходими няколко пъти по-високи дози инсулин за нормализиране на нивото на глюкозата и намаляване на разграждането на чистата телесна маса, което предполага наличие на инсулинова резистентност в следоперативния период. 19.
Протеинов катаболизъм
Загубата на мускулна маса настъпва рано и бързо по време на стрес и е по-тежка сред пациентите с полиорганна недостатъчност. За здрав възрастен човек избирателната коремна операция води до загуба на 1,2-2,4 кг скелетна мускулна маса. Пациентите с изгаряния и сепсис губят до 800g на ден мускулна маса. За пациентите с диабет, подложени на операция на колоректален рак, загубите им могат да бъдат с 50% по-високи, отколкото при недиабетно болните. 20,21 Възрастните хора показват подобна величина на протеинов катаболизъм и мускулен разпад. Възрастните хора са още по-уязвими от загубите на мускулна маса и произтичащите от това физически увреждания и функционален спад, тъй като те често имат вече съществуваща саркопения поради процеса на стареене, недохранване и ниски физически активности. 3,22
Следоперативно гладуване
Основните цели на ранното възстановяване са ранното връщане към предоперативното ниво на функциониране и благосъстояние. Инсулиновата резистентност, започнала през предоперативния период, продължава в следоперативния период, причинявайки неефективен транспорт на глюкоза в мускулните клетки, непрекъсната загуба на протеин от мускулите и по-малко синтез на гликоген. Те водят до загуба на мускулна маса и сила с функционален спад. Почивката в леглото и постоянството на ниския прием на храна през устата в следоперативния период допълнително допринасят за инсулинова резистентност и загуба на мускулна сила. Метаболитно, следоперативният период има за цел да върне пациента в анаболното състояние от катаболизма на операцията с ранно хранене и мобилизация. С ранното хранене в следоперативния период освобождаването на инсулин се увеличава с около 6-8 пъти, което стимулира усвояването на глюкоза в периферията и изключва глюконеогенезата. В някои следоперативни случаи може да се наложи изкуствено хранене по ентерален или парентерален път, ако пероралният прием е недостатъчен, за да отговори на предписаните калории. 15
Стратегии за подобряване на цялостното възстановяване след операция
Нараства осведомеността за намаляване на стреса от операцията, с подкрепа за засилване на анаболизма и минимизиране на катаболизма с цел подобряване на постоперативното възстановяване. Програмата за ускорена хирургия се разви в подобрено възстановяване след операция (ERAS), използвайки мултимодален и мултидисциплинарен подход за грижи. ERAS е разработен за елективни операции на дебелото черво, но сега е разширен, за да включва пациенти и за други големи операции като ректални, гинекологични, чернодробни, горни стомашно-чревни и урологични операции. Целите на ERAS са да подобри общия хирургичен резултат, като се фокусира върху хранителната подкрепа, управлението на болката и ранната мобилизация, за да подпомогне ранното връщане на функцията. Доказано е, че ERAS е безопасен и полезен за възрастните хора. Препоръчителните мерки и обосновка са изброени в таблица 1. За да бъдат ефективни, пациентите трябва да получават комбинация от всички тези мерки, а не как се прави всеки компонент. 23,24
Основни елементи
Препоръки
Консултации и информация за приемане
Писмени и устни инструкции с ясни роли по конкретни задачи през периоперативния период за подобряване на придържането към пътя на грижа.
Предоперативна подготовка на червата
Не е посочено, освен ако не е необходима колоноскопия по време на операцията. Стресиращо за пациенти, особено възрастни хора и не е доказано, че намалява инфекциите.
Няма доказателства, че бързо за една нощ намалява риска от аспирация. Настоящи препоръки - 6 часа бързо за твърда храна и бистри течности до 2 часа преди анестезия.
Преанестетичен анксиолитик и аналгезия
Не е доказано, че е полезно, причинява следоперативна седация, с изключение на пациенти с продължителна седативна употреба.
Профилактика на венозна тромбоза
Предпочитан нискомолекулен хепарин. Започнете от 2-12 часа преди операцията, докато пациентът стане напълно мобилен, с компресионни чорапи.
Профилактика на еднократна доза срещу аеробни и анаеробни организми, преди разрязване на кожата и интраоп, ако оп е> 3h.
Лекарства за анестезия с кратко действие и аналгезия, за да позволят ранно възстановяване.
Няма консенсус относно напречни/извити Vs надлъжни разрези за колоректална операция. Препоръка - минимизира дължината на разреза.
Назогастрална сонда за декомпресия
Не се препоръчва рутинно, повишен риск от треска, ателектаза и пневмония.
Поддържайте интраоперативна нормотермия
Подобрява ендокринно-метаболитния профил, намалява кървенето, нуждите от трансфузия, раневите инфекции и сърдечните усложнения.
Периоперативни IV течности
Поддържайте баланса на течностите и избягвайте претоварване. Започнете орални течности 2 часа след операцията.
Дренаж на перитонеалната кухина
Не се препоръчва рутинно, тъй като затруднява мобилността, без доказани ползи.
Препоръчва се само по време на гръдната епидурална. Най-ранното отстраняване на катетъра за улесняване на мобилността.
Следоперативно гадене и повръщане
Избягвайте лекарства, които са еметогенни, използвайте антиеметици селективно, целящи да постигнат ранно хранене.
Епидурална, НСПВС, парацетамол в комбинация за постигане на добри аналгетични ефекти за подпомагане на ранната мобилизация.
Пациентите трябва да бъдат насърчавани да ядат през устата 4 часа след операцията. ONS трябва да се приема от деня на операцията, докато приемът през устата достигне нормалното ниво. За пациенти с недохранване, по-дългите предварително ONS да бъдат последвани от по-дълго отлагат ONS.
Излизане от леглото за 2 часа в деня на операцията и 6 часа след това
маса 1 компоненти на ERAS 23
Стратегии за управление на храненето
Избраните компоненти на ERAS, които са от значение за хранителната подкрепа за възрастни хора, ще бъдат споменати по-долу по-подробно. Тези мерки са важни не само за подобряване на хранителния статус на възрастните хирургични пациенти, подобряване на техния метаболитен профил, но и за подобряване на цялостното им възстановяване след операция.
Предоперативно гладуване и натоварване с въглехидрати
През последното десетилетие се наблюдава промяна в практиката за намаляване на предоперативния период на гладно до 2-3 часа преди анестезия за планова операция. Пациентите се насърчават да се хранят нормално до вечерта преди операцията, в допълнение към въглехидратна напитка преди анестезия. Доказано е, че тази промяна е безопасна без увеличаване на риска от аспирация, с изключение на спешни операции или пациенти със забавено изпразване на стомаха. Поддържането на пациента в хранене увеличава секрецията на инсулин в организма и намалява състоянието на хипергликемия и инсулинова резистентност постоперативно.
Сега има тенденция към даване на изоосмоларна богата на въглехидрати напитка вечер преди операцията и една до 2-3 часа преди анестезия. Доказано е, че тази стратегия е безопасна, тъй като течността се изчиства бързо от стомаха и намалява дискомфорта на пациентите от жажда, глад, тревожност и намалява риска от дехидратация. По-важното е, че тази стратегия води пациента до операция в хранено състояние, а не в състояние на глад, което подобрява инсулиновата чувствителност и запазва скелетната мускулна маса в следоперативния период. По този начин пациентът е в анаболно състояние с по-голяма полза да поддържа усвояването на глюкоза в периферията и да поддържа чиста телесна маса от следоперативно хранене. 25 Следователно настоящата препоръка за гладуване е 6-часово твърдо бързо и прием на бистри течности до 2 часа преди започване на анестезия. За пациентите, изключени от пероралната въглехидратна напитка предоперативно, интравенозната инфузия на глюкоза с или без инсулин води до същия ефект с 5 mg/kg/min инфузия на глюкоза. 15
Предоперативна подготовка на червата
За пациенти, подложени на резекция на червата, беше традиционно изчистването на червата от фекален материал с цел намаляване на риска от следоперативна инфекция, ако възникне анастомотичен теч. Технически, празното дебело черво също улеснява манипулацията с лапароскопска хирургия, а празното дебело черво улеснява хирурга да палпира за тумора на дебелото черво. Свитото дебело черво също е по-малко вероятно да развие исхемия от натиск поради прекомерно разтягане от фекално натоварено дебело черво. Почистването на червата обаче не се оказа полезно. Напротив, увеличава следоперативната инфекция, не показва разлика в изтичането на анастомоза в сравнение с пациентите, на които не е предписано прочистване на дебелото черво. За пациентите, които не са имали предоперативно прочистване, те имат по-кратък LOS и по-ранно възстановяване на функцията на червата. 26 Подготовката на червата е стресираща за пациентите, особено в напреднала възраст, които могат да развият дехидратация с аномалии на течности и електролити. 27 Независимо от това, за пациентите, които трябва да се подложат на предоперативно прочистване на червата, те се насърчават да приемат хранителни добавки през устата (ONS) по време на или след прочистването, за да намалят цялостния предоперативен период на гладно и абсорбцията на хранителни вещества не се нарушава от прочистването на червата. 15
Периоперативно управление на течностите
Излишното задържане на сол и вода забавя връщането на стомашно-чревната функция, причинявайки чревен оток и повишено вътрекоремно налягане, което компрометира мезентериалната перфузия. Претоварването със сол и вода, заедно с мезентериалната исхемия, увеличава риска от изтичане на анастомоз, забавяне на изпразването на стомаха и следоперативен илеус. 31 Следоперативният илеус има отрицателни ефекти върху пациентите с постоянна болка и дискомфорт, увеличава белодробните усложнения и засилва катаболизма поради лошо хранене и в резултат увеличава продължителността на престоя. 32 Стратегии за намаляване на следоперативния илеус включват епидурална анестезия, избягване на опиоиди, претоварване с течности и орален магнезиев оксид (1 g BD вечер на операцията до изписване). 23.
Следоперативен хранителен прием през устата
Периоперативна хранителна подкрепа
Хранителната подкрепа е хранителна подкрепа или чрез диета (обогатена храна и напитки или перорална хранителна добавка), която може да се дава ентерално или парентерално. Хранителната подкрепа обикновено е индивидуализирана и включва диетични консултации и съвети.
Основните аспекти на грижите за периоперативно хранене включват:
- Идентифицирайте хранителния риск и включете намесата в общия мениджмънт по-рано.
- Избягвайте продължителното гладуване.
- Възстановете храненето през устата възможно най-рано след операцията.
- Метаболитен контрол на кръвната глюкоза, течности и електролити.
- Идентифицирайте и премахнете фактори, които изострят катаболизма или влошават възвръщаемостта на функцията на стомашно-чревния тракт.
- Ранно мобилизиране за улесняване на протеиновия синтез и мускулната функция.
Основните цели на хранителната подкрепа при хирургични пациенти са да се намали катаболизмът и недохранването. Показателите за хранителна подкрепа включват подобрено качество на живот и възвръщаемост на функцията следоперативно. Хранителната подкрепа не е показана само за пациенти с недохранване. Трябва да се обмисли по-рано, ако се очаква хирургичният пациент да има неадекватен или никакъв перорален прием за повече от 5 дни периоперативно, или пациентите, които не са в състояние да поддържат над 50% от препоръчаното количество през устата за повече от 7 дни. Препоръчително е да започнете поддръжка на храненето веднага щом се установят рискове, вместо да чакате, докато се появи недохранване. Парентерално хранене се изисква, ако пероралният и ентералният начин на прием не могат да отговорят на> 50% от изискването за повече от 7 дни. Подкрепата за ентерално хранене е предпочитаният метод за добавяне. Парентералното хранене се обмисля само ако стомашно-чревният тракт не функционира и трябва да се започне рано, ако е посочена хранителна подкрепа. 33 За пациенти в напреднала възраст се препоръчва да се направи цялостна гериатрична оценка при постъпване, която да показва наличието на хранителни рискове, особено загуба на тегло> 5% за 3 месеца, намален прием на храна, тежест на заболяването и ИТМ 2. 36
Предоперативна хранителна подкрепа
За възрастните пациенти с общо хирургично лечение два параметъра, загуба на тегло> 10% през предходните 6 месеца и нисък серумен албумин са надеждни предиктори за хранителния статус и са свързани с следоперативния резултат. 37 Обосновката за предоперативната хранителна подкрепа е лечение и профилактика на недохранване, тъй като операцията често включва продължителни периоди на гладуване и катаболизъм. 33
За леко недохранени пациенти или пациенти с хранителен риск се препоръчва краткосрочна предоперативна хранителна подкрепа от 7-10 дни. За тежко недохранените пациенти е необходим по-дълъг период на хранителна подкрепа, в комбинация с тренировки за устойчивост. Хирургията може да бъде отложена за подобряване на рисковете, освен ако не е спешна процедура. За пациентите с тежко недохранване хирургичните процедури трябва да бъдат ограничени, за да се сведат до минимум нараняванията на тъканите, за да се намали стресът от операцията и да се сведе до минимум катаболизмът. 33 За пациентите със значителен дефицит предоперативно няколко седмици добавки преди операцията са идеални за заместване на дефицита, но рядко се понасят по различни причини. Възрастните хора със саркопения се считат за високорискови. За пациенти с тежък хранителен риск, недохранване или неспособност да консумират калорични нужди ентерално, се препоръчва парентерално хранене в продължение на 7-14 дни предоперативно. 33
Следоперативна хранителна подкрепа
Възрастните хирургични пациенти са сложни и предизвикателни за грижи, в сравнение с по-младите пациенти поради многобройните им съпътстващи заболявания и лош резерв. Лошото хранене е често срещано сред възрастните хора и често не се проверява активно от здравните работници. Недохранването и загубата на тегло сред хирургичните пациенти са предиктори за лош резултат, смъртност и заболеваемост. Обхватът на операцията е важен, за да се сведе до минимум по-нататъшният катаболизъм на тяхната чиста телесна маса и да се предотврати по-нататъшният функционален спад след операцията. Хранителната намеса, заедно с ERAS през периоперативния период се оказа полезна и постигна значителен напредък през последните години.
- Хранене и критични грижи при пациенти в напреднала възраст с инсулт SpringerLink
- Стари руски семейни диетични растения - MedCrave онлайн
- Невропсихологичен модел по време на безглутенова диета (GFD) при пациенти в напреднала възраст с целиакия Gut
- Бременни жени с болестно затлъстяване бременност и перинатални резултати - MedCrave онлайн
- MedCrave онлайн