Аджай Киран Мудду
1 Катедра по гастроентерология, Обща болница в Саутхемптън, Саутхемптън, Великобритания
Майкъл Страуд
2 Университетски болници в Саутхемптън NHS Trust, Медицински факултет на Университета в Саутхемптън и Биомедицински изследователски отдел в Саутхемптън NIHR в областта на храненето, диетата и начина на живот, Саутхемптън, Великобритания
Резюме
През последните години се наблюдава постоянно нарастване на броя на амбулаторните пациенти с известна степен на хронична чревна недостатъчност (IF) 1, характеризиращо се с намаляване на функциониращата чревна маса, което води до невъзможност да се поддържа протеиново-енергиен, течен, електролитен или микроелементен баланс. 2 3 IF може да възникне вторично след хирургична резекция с резултат синдром на късо черво (SBS), нарушена чревна подвижност или нарушена абсорбционна функция на лигавицата, въпреки че в някои случаи се прилага комбинация от тези фактори. Важно е да се оцени, че както при други нарушения на функцията на органите, например бъбречна недостатъчност, IF може да бъде частичен или пълен и обратим или необратим, а тежестта и обратимостта на IF във всеки отделен случай ще определя дали парентералното хранене (PN) и/или интравенозната течност е необходима за поддържане на здравето или дали пероралните хранителни добавки, диетичните модификации и/или пероралните фармакологични мерки могат да бъдат достатъчни.
Пациентите с IF са сложни и ефективни; управлението трябва да включва: лечение на основното медицинско или хирургично състояние, когато е възможно; оптимизиране на храненето и приема на течности на пациента по най-малко инвазивния наличен метод; и предотвратяване или лечение на всякакви усложнения, произтичащи от подкрепа за изкуствено хранене, когато е необходимо. 4
Методи
Критериите за насочване към комбинираната хранителна гастроентерологична клиника бяха широки, но включваха всички пациенти с хронична ИФ, вариращи от тези, които се нуждаят от диетични модификации и/или перорални добавки, до тези, които се нуждаят от домашно ентерално хранене или домашно парентерално хранене (HPN). В допълнение, клиниката понякога се използва за преглед на други пациенти, изискващи специализирано клинично хранене (напр. Пациенти с хранително разстройство с много значително недохранване).
Събиране на данни и дефиниции
Клиничната информация е събрана ретроспективно от бележките за случаи на пациенти, посещаващи хранителната стомашно-чревна клиника за период от 1 година между 1 август 2008 г. и 31 юли 2009 г. Пациентите са идентифицирани от списъци с клиники, генерирани чрез преглед на системата за администриране на пациенти. Тъй като всички пациенти под активно проследяване получават поне 6-месечен ангажимент, беше изчислено, че крайният набор от данни ще представлява практически всички пациенти, активно управлявани от клиниката по хранене. Събраните данни включват пол, възраст при последното посещение в клиниката, местно или третично направление, първична диагноза, причината за основния ИФ (когато е подходящо) и вид нужна хранителна подкрепа.
Проучванията за удовлетвореност на пациентите бяха изпратени на всички пациенти въз основа на Проучването за удовлетвореност на пациентите AGA 6, за да се определи общата удовлетвореност на пациентите, модифицирано, за да се определи дали пациентите предпочитат комбиниран мултидисциплинарен преглед пред отделен преглед и дали това намалява общия брой на необходимите посещения в болница и по този начин влияе по-малко за нормалния живот. Домейните на въпросника за удовлетвореност на пациентите включват въпроси относно времето за изчакване за назначения в клиниката, професионализма на персонала на рецепцията, дали пациентите смятат, че техните опасения са били изслушани, колко добре са обяснени диагнозата, планът за лечение и каквито и процедури и дали пациентът се чувства здравето им се подобри в резултат на консултацията. Пациентите бяха помолени да посочат своето ниво на удовлетвореност спрямо конкретно твърдение, използвайки скала 1–5, като 1 показва, че пациентът изобщо не е доволен, а 5 показва, че пациентът е много доволен. Пациентите също имаха възможност да правят безплатни текстови коментари за услугата и как това може да бъде подобрено. Получените коментари бяха групирани в теми въз основа на въпросите, зададени във въпросника за удовлетвореност на пациента.
Резултати
Изходни данни и характеристики на пациента
Седемдесет и три пациенти са посещавали хранителната стомашно-чревна клиника по време на 1-годишния одитен период. Средната възраст е 55 години (диапазон 18–88 години) със съотношение между жени и мъже 2,65 (53 жени, 20 мъже).
По-голямата част от пациентите са живеели в зоната на собствената ни болница от около 500 000, като само 19 от 73 пациенти са били насочени от други консултанти гастроентеролози в региона на Уесекс. Шестдесет и трима от 73-те пациенти, посещаващи клиниката, са имали някаква степен на хроничен необратим IF, като основните диагнози са изброени в таблица 1. Преобладаващите диагнози, лежащи в основата на ИФ, са възпалителни заболявания на червата и усложнения от коремна хирургия.
маса 1
Основни диагнози на пациенти с ИФ в клиника по хранене
| Възпалително заболяване на червата | 23. | 36.5 |
| Хирургични усложнения, водещи до IF | 11. | 17.5 |
| Дисмотилитет | 4 | 6.3 |
| Недохранване, вторично след бариатричната хирургия | 4 | 6.3 |
| Мезентериален инфаркт | 3 | 4.8 |
| Склеродермия | 3 | 4.7 |
| Радиационен ентерит | 2 | 3.2 |
| АКО поради други причини | 13 | 20.6 |
| Обща сума | 63 | 100 |
АКО, чревна недостатъчност.
Механизмът, лежащ в основата на ИФ при 63 пациенти, беше: СБС (77,7%); раздвиженост (15,9%); чревна обструкция (1,6%) и ентерокутанна фистула (4,8%).
Таблица 2 обобщава вида на хранителната подкрепа, която се изисква при пациентите с IF, насочени към нашата клиника по гастроентерология. Тридесет и осем от 63-те пациенти са били лекувани без използване на ентерална или интравенозна подкрепа, като само 14 са се нуждаели от HPN, а други трима са изисквали интравенозни течности. Първоначално седемнадесет пациенти бяха насочени от други центрове, за да обмислят стартиране на HPN, но при осем (47%) от тях беше възможно да се избегне необходимостта от каквато и да е интравенозна подкрепа, използвайки подходите, обобщени в каре 1.
Таблица 2
Изисква се хранителна подкрепа при пациенти с ИФ
| Само диетично управление | 20. | 5 | 25 |
| Перорални хранителни добавки самостоятелно | 6 | 0 | 6 |
| Глюкоза/физиологичен разтвор | 6 | 1 | 7 |
| Хранене с ентерална сонда | 6 | 2 | 8 |
| Интравенозни течности | 1 | 2 | 3 |
| Домашно парентерално хранене | 7 | 7 | 14. |
АКО, чревна недостатъчност.
Клетка 1
—Приходи, които трябва да се имат предвид при лечението на пациенти с ИФ
- ▶ Оценете дължината и функцията на останалото черво
- ▶ Изключете/лекувайте други причини, които биха могли да допринесат за IF (напр. Активна IBD, свръхрастеж на тънките черва, ентеро-ентерална фистула)
- ▶ Минимизирайте бързия транзит, като използвате лекарства против подвижност (напр. Висока доза лоперамид 2–8 mg четири пъти дневно ± кодеин фосфат 30–60 mg четири пъти на ден)
- ▶ Добавете антисекреторни лекарства, ако стома с висока производителност например, омепразол 40 mg веднъж дневно
- ▶ Намалете оралните хипотонични течности (може да се наложи ограничение до 500 ml/ден с допълнителна глюкоза/физиологичен разтвор - вижте по-долу)
- ▶ Консултирайте пациентите относно употребата на глюкоза/физиологичен разтвор (напр. Разтвор на St Mark/диоралит с двойна сила) до 1 или от време на време 1,5 l/ден
- ▶ Осигурете пълна диетична оценка и осигурете хранителна подкрепа, ако е необходимо, позволявайки малабсорбция, вторична за късото черво
- ▶ Наблюдавайте хранителни, хидратационни и електролитни състояния, особено насочени към нормализиране на нивата на натрий в урината при пациенти със стома
Хранителна подкрепа при пациенти без IF
Десет пациенти, посещаващи клиниката по хранителна гастроентерология, не са имали ИФ, като четирима са имали хранителни разстройства, водещи до значително недохранване, а шестима са имали лош прием през устата поради неврологични състояния. Петима от тези пациенти се нуждаят от дългосрочно ентерално хранене, докато трима се нуждаят от перорални хранителни добавки, а двама се управляват само с диетични модификации.
Удовлетвореност на пациента
За съжаление само 20 от 73-те пациенти са попълнили въпросника за удовлетвореност на пациентите - процент на отговор от 27%. Независимо от това, общите резултати за удовлетвореност на пациентите бяха високи във всички домейни, със среден резултат от 4.42 и диапазон от 4.1-4.65. Най-ниският рейтинг беше за времето за изчакване, с коментари в свободен текст, включително, че е трудно да се уговорите на среща в разумен срок и тъй като клиниката се провежда в определен час от деня, може да е трудно да присъствате на срещата. Записани са най-високи резултати за това колко добре пациентът се е чувствал с грижите си, личния маниер на екипа и колко добре са обяснени процедурите, диагнозите и леченията.
Комбинираният мултидисциплинарен преглед се счита за изгоден за повечето пациенти, като 17 пациенти (85%) се съгласяват или категорично се съгласяват, че предпочитат да бъдат наблюдавани в клиниката по гастроентерология по хранене в сравнение с обща клиника по гастроентерология или други амбулаторни условия. Шестнадесет пациенти (80%) смятат, че прегледът на клиниката за хранене намалява броя на случаите, в които трябва да посещават клиника, докато 14 (70%) смятат, че прегледът в клиниката по хранене влияе по-малко върху живота им, отколкото при преглед в отделни клиники.
Дискусия
Това проучване отчита нашия опит с управлението на сложни IF и други проблеми, свързани с хранителната подкрепа за период от 1 година. Демографията на пациентите и основните диагнози на нашата кохорта с IF са подобни на тези, публикувани преди в други единични и многоцентрови проучвания. 7 8 Препращанията към тази клиника са предимно от местни клиницисти, с относително малко третични направления, които предимно са пациенти, за които се смята, че се нуждаят от дългосрочна интравенозна подкрепа, например HPN. В действителност обаче това често не беше така, тъй като управлението на тези „HPN реферали“ преди посещаването им в нашата клиника често беше неоптимално, особено за пациенти със СБС, които често бяха насърчавани да „пият повече течност“ - стъпка, която често влошава стомашно-чревните загуби и по този начин води до повишен риск от дехидратация, изчерпване на солта и нуждата от интравенозна подкрепа.
Използвайки мерките, изброени в каре 1, успяхме значително да подобрим хранителния статус и да намалим нивото на хранителна подкрепа, което се изисква в много случаи. Това беше особено важно за третичните направления, при които успяхме да предотвратим необходимостта от стартиране на HPN при почти половината от пациентите, посочени изрично за започване на тази инвазивна и скъпа терапия. Следователно нашите данни повдигат въпроси относно нивото на експертиза на областните болнични гастроентеролози във връзка с ИФ, проблем, който вероятно се дължи на настоящата липса на структурирано обучение по хранене. 9
Комбинираният мултидисциплинарен преглед на пациентите е от съществено значение за успеха на хранителната гастроентерологична служба, тъй като дава възможност за ефективна комуникация между гастроентеролозите, диетолозите и специалистите по хранене и позволява да се формулира ясен, оптимален план за управление за всеки пациент. Освен това, това позволи по-ефективно обучение на пациента, особено с разработването на нашите информационни брошури за пациентите, свързани с IF, относно SBS и други теми. 10 Комбинацията от индивидуализирани диетични съвети и листовки с информация за пациента вече е показала, че подобрява резултатите за пациента. 11 Комбинираният преглед също намалява броя на клиничните срещи, от които пациентът се нуждае, и въпреки че данните ни за удовлетвореността на пациентите са ограничени, те категорично препоръчват пациентите да предпочитат комбиниран мултидисциплинарен подход, който намалява въздействието върху живота им и им позволява да разберат по-добре състоянието си . Много разочароващите нива на отговор за нашето проучване на удовлетвореността на пациентите може да се дължат на факта, че на пациентите са изпратени въпросниците по пощата и са помолени да ги върнат в предплатен плик, а в бъдеще планираме да потърсим обратна връзка с пациента веднага след преглед в клиниката, за да за подобряване на степента на отговор.
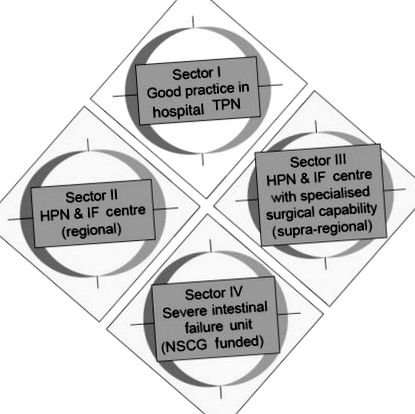
Предложена мрежова структура. HPN, домашно парентерално хранене; IF, чревна недостатъчност; IV, интравенозно; NSCG, Национална специализирана комисионна група; TPN, общо парентерално хранене.
В обобщение показахме, че комбинираната мултидисциплинарна специализираща хранителна гастроентерологична клиника работи добре и дава възможност на по-голямата част от пациентите с ИФ да бъдат управлявани без прибягване до PN. Услугата е предпочитана от пациентите и намалява броя на необходимите болнични срещи.
Бележки под линия
Конкуриращи се интереси: Нито един.
Провенанс и партньорска проверка: Не е въведен в експлоатация; външно партньорска проверка.
- Каква е хранителната стойност на марулята Love my Salad
- Ползи от воден кефир, хранителна стойност и предпазни мерки Топ 10 домашни средства
- Факти за доматен сок, ползи за здравето и хранителна стойност
- Какво може да ви разкаже цветът на яйчния жълтък за неговата хранителна стойност HuffPost Life
- Защо белият ориз е обвинен за увеличаване на теглото, декодиращ хранителната стойност на белия ориз