Като преподавател по диабет и автор, много пъти са ме питали за връзката между панкреатит и диабет. Мислех, че ще споделя отговора с всичките си читатели. Първо трябва да определим панкреатит. Също така ще ви разкажа за най-често срещаните форми и ще ви разкажа за връзката с диабета.
 Определението за панкреатит
Определението за панкреатит

Когато думата завършва с „itis“, това е суфикс, използван, за да ни уведоми, че има възпаление. (1) И така ... панкреатитът е възпаление на панкреаса. Има два често срещани вида панкреатит, остър и хроничен.
Остър панкреатит - определението за „остър“ е състояние, което се появява внезапно и е тежко. (2) Следователно остър панкреатит е възпаление и подуване на панкреаса, което се появява внезапно! (3)
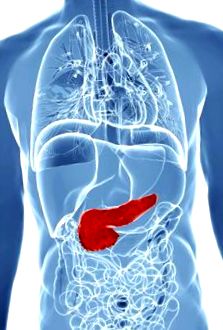
Панкреасът
Панкреасът е уникален орган, който има много функции. Хората с диабет обикновено се учат, че бета клетките в островчетата Лангерханс на панкреаса произвеждат хормона инсулин. Те също така са научени, че панкреасът произвежда други хормони като глюкагон. Работата, която панкреасът има при производството на хормони и контрола на кръвната захар, се нарича ендокринни функции на панкреаса. Хормоните се освобождават от панкреаса и отиват директно в кръвния поток. Те пътуват през тялото, за да стигнат до необходимите места.
Панкреасът, който се намира зад стомаха и е много близо до тънките черва, също има това, което наричаме екзокринни функции. Ензимите се произвеждат според нуждите, за да подпомогнат храносмилането на мазнини, протеини и въглехидрати. Тези ензими не се освобождават в кръвта, но пътуват през поредица от канали, които завършват в тънките черва, където обикновено стават активни. (3, 4) При остър панкреатит има проблем, когато тези ензими се активират преждевременно в панкреаса. Те всъщност започват да усвояват панкреатичната тъкан. Това е много болезнено и води до подуване на панкреаса и потенциално кървене, което може да увреди панкреаса. (3)
Какво може да причини остър панкреатит?
Има много възможни причини за остър панкреатит (AP). Най-честата причина е историята на алкохолно преяждане. (5) Смята се, че до 70% от хората с остър панкреатит са били обичайни консуматори на алкохол. Те могат да пият приблизително 5-8 напитки на ден за период до 5 години. (3)
Друго състояние, наречено билиарна колика, също може да причини AP. (5) Билиарните колики са резултат от запушване на канала, който отвежда жлъчния мехур от камъни в жлъчката. Това може да причини спазми, които се разрешават, ако камъкът премине в тънките черва. (6) Когато камъните в жлъчката се предават от жлъчния мехур, те се придвижват надолу в жлъчните пътища, които могат да блокират панкреатичния канал. (3) Когато панкреатичният канал е блокиран, ензимите не могат да се оттичат в червата.
Други по-редки заболявания, които могат да причинят остър панкреатит, са автоимунни проблеми, високи нива на триглицериди, муковисцидоза и употреба на лекарства като естрогени, стероиди и тиазиди. За по-пълен списък на състоянията, свързани с остър панкреатит, посетете страницата MedlinePlus на остър панкреатит.
Диабет и остър панкреатит
Неотдавнашен преглед на литературата (2014 г.) и мета-анализ бяха извършени в университета в Окланд в Нова Зеландия. Изследователите разгледаха 24 проспективни проучвания с общо 1 102 пациенти, които са преживели AP. След преживяване на AP, общо 37% от хората са развили преддиабет или диабет. Шестнадесет процента от хората, които са развили диабет, се нуждаят от инсулин, след като са преживели AP. Доказано е, че диагнозата AP може да увеличи риска от диабет при индивиди с повече от „два пъти“ за 5 години. Изследователите заключават, че трябва да се проведат проучвания, за да се види как може да се намали този риск. (7)
Хората с диабет тип 2, които приемат инкретинови мимети или DPP-4 инхибитори, трябва да проведат дискусия със своите медицински специалисти относно техния шанс да развият остър панкреатит поради лекарствата си.
Микретите от инкретин включват:
- Екзенатид (Byetta)
- Liragltide (Victoza)
- Албиглутид (Tanzeum)
- Ликсисенатид (Lyxumia)
DPP-4 инхибиторите включват:
- Алоглиптин (Nesina)
- Линаглиптин (Tradjenta)
- Саксаглиптин (Onglyza)
- Ситаглиптин (Januvia и Janumet
- Вилдаглиптин (предлага се извън Съединените щати)
Беше отбелязано, че случаите на AP са регистрирани както за животни, така и за хора, използващи и двете от тези класификации на лекарства. Трябва да се направят изследвания, за да се види дали AP е причинен от употребата на тези лекарства. FDA изисква предупреждение за хората, които използват лекарства, базирани на инкретин. Има възможност за разработване на AP. (8) Препоръчва се да се избягват тези лекарства с анамнеза за AP. Прочетете повече за дебата за възможността за лечение на панкреатит и инкретин.
Симптоми на остър панкреатит
Ако изпитвате AP, може да имате следните симптоми:
- Болка, излъчваща се от лявата или средната ви горна част на корема. Тази болка може да се усили малко след ядене или пиене. Това важи особено за храни с високо съдържание на мазнини. Болката може да е интензивна и да продължи няколко дни. Може да е по-силно, когато лежите по гръб.
- Трескава
- Гадене и повръщане
- Стомашно-чревни симптоми като дефекация, която е сивкава (с глина), лошо храносмилане, газове, хълцане и подуване (3)
Незабавно докладвайте на Вашия лекар, ако смятате, че може да имате AP. Вашият лекар най-вероятно ще трябва да вземе кръв, за да разгледа различни параметри, като нивата на ензимите, за да помогне при диагностицирането и може да се наложи коремна КТ, ЯМР или ултразвук. Лечението най-вероятно ще включва хоспитализация и получаване на IV течности. Може да се наложи да спрете всички храни и напитки през устата и да вземете лекарства за болка. (3) Когато хората получат лечение за причината за AP, те могат да избягват атаки в бъдеще. Това може да включва:
- Лечение на камъни в жлъчката (или премахване на жлъчния мехур)
- Деблокиране на канала на панкреаса
- Хирургия за отстраняване на част от увредена панкреас
- Избягване на алкохол
- Спиране на пушенето
- Отивате на план с ниско съдържание на мазнини
- Лечение на високи триглицериди (3)
Остър панкреатит може да бъде животозастрашаващ, когато други телесни органи са нарушени, ако част от панкреаса умре или когато състоянието причинява кървене в панкреаса. Хроничният панкреатит може да се развие с повтарящи се пристъпи на AP. (3)
Хроничен панкреатит
Хроничният панкреатит (ХП) е възпаление на панкреаса, което обикновено не може да бъде обърнато. Изключение от това е автоимунният панкреатит, който засяга малка част от населението. Автоимунният хроничен панкреас е потенциално обратим при използването на стероиди. (10)
- Каква е връзката между диабет и костно здраве Американско костно здраве
- Токсини и захарен диабет Спектър на диабета, свързан с околната среда
- Връзката на стрес, мазнини в корема и диабет Как да го поправим
- Ключът, който отключва връзката между мастния черен дроб и диабета тип 2
- VA връзка за инвалидност и услуги за Закона за диабет тип Cuddigan от тип 2
