Затлъстяването, определено като индекс на телесна маса (ИТМ)> 30 kg/m 2, се превърна в глобална епидемия. Разпространението се увеличава и в момента 30% от западното население е със затлъстяване, докато
15% имат тежко затлъстяване (ИТМ> 35 kg/m 2) [1].
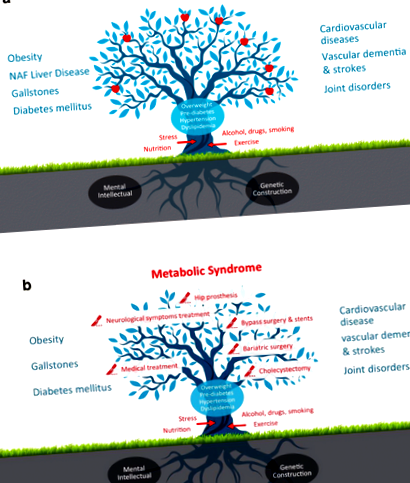
Затлъстяването излага пациентите на повишен жизнен риск от множество хронични разстройства и е тясно свързано с появата на диабет, камъни в жлъчката, безалкохолни мастни чернодробни заболявания, хронична бъбречна недостатъчност, сърдечно-съдови заболявания, много видове рак и остеоартрит (Фиг. 1а ).
Поради нарастването на затлъстяването, повече от 50% от населението на възраст над 50 години ще страда от едно или повече хронични заболявания. Средната възраст на затлъстелите хора, за да се справят с хронично заболяване, се е увеличила до 30 години (мъже) и 40 години (жени). Относителният риск от смъртност при затлъстяване се увеличава до 2,7, което води до намалена продължителност на живота с цели 8 години [2]. Според Световната здравна организация затлъстяването е пряко свързано с 5% от всички смъртни случаи в световен мащаб, което води до 2,8 милиона от общо 59 милиона годишни смъртни случаи [3]. Икономическото глобално въздействие само на затлъстяването е 2,0 трилиона щатски долара, което се равнява на 2,8% от световния брутен вътрешен продукт [4]. Затлъстяването сега се превърна в най-голямата заплаха за общественото здраве. Например, докато рискът от рак на белия дроб през целия живот е
16% при младите пушачи, вероятността юношите с наднормено тегло да развият метаболитен синдром е почти 100%. В САЩ затлъстяването вече е надминало тютюнопушенето по отношение на загубените години на живот, адаптирани към качеството.
Последицата от затлъстяването и развитието на метаболитния синдром е, че пациентите неизбежно ще развият индикации за хирургична терапия. Пациентите със затлъстяване имат висок риск през целия живот да получат хирургични процедури като холецистектомия, съдово стентиране, операция на коронарен байпас и/или заместване на ставите. Много пациенти със затлъстяване ще развият индикация за бариатрична хирургия, като стомашния ръкав и стомашния байпас на Roux-en-Y. Бариатричните процедури водят до дългосрочна загуба на тегло, подобрена диабетна регулация и намалена обща смъртност [5].
Въпреки че този успех на бариатричната хирургия може да бъде приветстван като победа в борбата срещу затлъстяването, има важна обратна страна. Ако продължим да приемаме 15% разпространение на тежко затлъстяване (прагът за бариатрична хирургия в международните насоки), нашата здравна система няма да може да се справи с нарастващото потребление на здравни грижи [5]. Изправени пред световен ръст на населението до 8,5 милиарда души през 2030 г., 12 години след това, 1,3 милиарда души ще развият индикация за бариатрична хирургия.
Възниква въпросът дали това е желателно развитие. Истинският въпрос тук е дали трябва да се съсредоточим върху хирургическото успокояване на (последствията от) затлъстяването или че пренасочваме ресурсите и енергията си към първопричината. Метаболитният синдром убива и най-лошото тепърва предстои. Редизайнът на здравеопазването, фокусиран върху иновациите в грижите, а не само върху техническите иновации, е от жизненоважно значение. Докато стратегията на техническите иновации е била ефективна при заразни болести (напр. Санитария, антибиотици и антивирусни терапии) и става все по-ефективна в онкологията (химиотерапия и имунна терапия), метаболитният синдром изисква напълно различен подход.
Освен посредствената дългосрочна рентабилност на бариатричната хирургия и отрицателните дългосрочни резултати от разходите и ползите от симптоматичното лечение на метаболитния синдром като цяло, възникват и други въпроси. Експлодиращото потребление на здравни грижи подкопава устойчивостта на традиционната система за грижа за болестите, в която живеем. Ние, като хирурзи, вече не можем да продължим просто да „берем ябълки от дървото“ (фиг. 1б) и да погледнем встрани, когато осъзнаем, че повече е необходимо за предотвратяване на последващи заболявания в нездравословните бъдещи десетилетия на нашите пациенти.
Ние също трябва да отговорим на философския/етичния въпрос: приемаме ли, тъй като обществото продължаващото метаболитно израждане на човечеството е приемлива, но неизбежна еволюция? Това ясно разширява перспективата на проблема. Живеем в много „обезогенна“ среда и пациентите се считат за жертви, докато те често не знаят как собственото им поведение допринася за предстоящи заболявания [6]. И макар да сме самоотговорни, ние не сме в състояние да коригираме начина си на живот и просто позволяваме на хранителната, алкохолната и тютюневата промишленост да подхранват този „обезогенен“ свят.
Въпреки ерата на техническите и медицински иновации и въпреки факта, че предоставянето на здравни грижи в Западна Европа никога не е било на такъв висок стандарт, ние никога не сме били по-далеч от „здравословното стареене“.
Ние като медицински специалисти можем да променим нещо. Разбирането, че метаболитният синдром е безшумен убиец, препроектирането на здравеопазването, съсредоточаването върху иновациите в грижите, а не само върху техническите иновации, е жизненоважно [7]. Освен симптоматичните интервенции, е необходим нехирургичен подход към самосъзнанието на пациента за начина на живот и здравословното отношение, за да се осигури намаляване на потреблението на здравни грижи към по-устойчива глобална здравна система.
Следователно, пациентите със затлъстяване, които се представят с едно от свързаните с метаболитния синдром заболявания, трябва да бъдат разгледани както за медицинско или хирургично лечение, така и за интегративен подход, като се предлагат интервенции за укрепване на начина на живот и здравето на всички хирургични пациенти със заболявания, свързани с метаболитен синдром. Мултидисциплинарните амбулаторни клиники, като интегрирана част от хирургичното лечение, ще помогнат на пациентите да им попречат да имат второ или трето здравословно събитие. Устойчиви промени в начина на живот могат да бъдат постигнати само когато пациенти, хирурзи, ендокринолози, треньори по начина на живот, диетолози, психолози и много други доставчици на здравни услуги се обединят. Ние като лекари имаме знанията и властта да въздействаме както върху пациентите, населението, така и върху обществото, за да им дадем да разберат, че превенцията на метаболитния синдром е жизненоважна за поддържането на устойчива здравна система.
Необходим е допълващ, холистичен подход, съчетаващ симптоматично - за предпочитане консервативно - лечение на заболявания, свързани с метаболитен синдром, с превантивен подход за намаляване или предотвратяване на метаболитно влошаване в бъдеще. Метаболитният синдром е твърде голям враг, за да може да се бори със скалпел.
Препратки
Ng M, Fleming T, Robinson M, et al. Глобално, регионално и национално разпространение на наднорменото тегло и затлъстяването при деца и възрастни през периода 1980-2013 г .: систематичен анализ за изследването на Глобалната тежест на заболяванията 2013 г. Lancet. 2014; 384 (9945): 766–81.
Kelly T, Yang W, Chen CS, et al. Глобална тежест на затлъстяването през 2005 г. и прогнози до 2030 г. Int J Obes. 2008; 32 (9): 1431–7.
Световна здравна организация. Затлъстяване и наднормено тегло. 2018. http://www.who.int/en/news-room/fact-sheets/detail/obesity-and- overweight. Достъп: 2018 DEC 01.
Statistica. Глобален брутен вътрешен продукт (БВП) в текущи цени от 2012 до 2022 г. (в милиарди щатски долари). https://www.statista.com/statistics/268750/global-gross-domestic-product-gdp. Достъп: 2018 DEC 01.
Puzziferri N, Roshek 3rd TB, Mayo HG, et al. Дългосрочно проследяване след бариатрична хирургия: систематичен преглед. ДЖАМА. 2014; 312 (9): 934–42.
Brehm BJ, Spang SE, Lattin BL, et al. Ролята на енергийните разходи в диференциалната загуба на тегло при затлъстели жени при диети с ниско съдържание на мазнини и ниско съдържание на въглехидрати. J Clin Endocrinol Metab. 2005; 90 (3): 1475–82.
Bohmer RM. Усилената работа по трансформация на здравеопазването. N Engl J Med. 2016; 375 (8): 709–11.
- Хранене - Резюме - Метаболитен синдром и затлъстяване в детството и юношеството - Karger
- Затлъстяването и метаболитният синдром са рискови фактори за тежък грип, COVID-19
- Затлъстяването, метаболитният синдром и сексуалната дисфункция при мъжете - Esposito - 2011 - Клинични
- Предотвратяване на метаболитен синдром при болезнено затлъстяване с тренировки за резистентност Докладване на индивид
- Препуберално затлъстяване (адипозогенитален синдром) Преходна патология на обекта SpringerLink