25 февруари 2019 г.
Дело
62-годишна жена с фона на диабет тип 2 и ХОББ се е върнала отново при личния си лекар с мрънкаща коремна болка плюс случайно облъчване на гърба и известна загуба на тегло през последните шест месеца. Тя съобщава за загуба на апетит, тъй като болката се засилва при хранене. Освен загуба на тегло, няма алармени симптоми и неотдавнашната гастроскопия и ултразвук на корема, базирани на по-ранна консултация, бяха нормални. Тя е била видяна и изписана от местната гастроентерологична служба с предполагаема диагноза IBS и е консултирана за самоуправление. Нейният навик на червата е непроменен, но тя описва преминаването на пухкави изпражнения. Единствените й лекарства са метформин и случайни инхалатори. Пациентът е пенсиониран учител в училище, пушач през целия живот, но никога не е пил алкохол до излишък. Няма семейна история на бележка.
При преглед тя се чувства спокойно и сега има нормален ИТМ, въпреки че преди това е имала значително наднормено тегло. В корема няма очевидни осезаеми маси.
Въпросът, пред който е изправен личният лекар, е как да се пристъпи към лечението на този пациент с коварна болка и загуба на тегло, но нормални скринингови тестове, включително горна ендоскопия. Поради продължаващата болка и загуба на тегло се взема решение за повторно насочване.
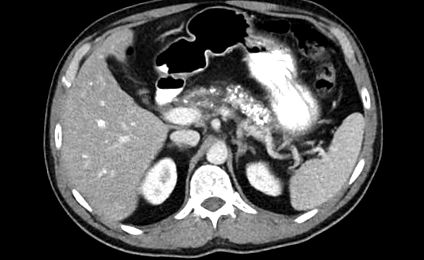
Този път беше подредена КТ, която показа дифузни калцификации на панкреаса и атрофия. Допълнителни кръвни тестове установиха ниско съдържание на албумин и магнезий и фекалната еластаза (FE) беше 50 (норма> 200 ug/g). Направено е сезиране на регионалната панкреатобилиарна единица, където е установена диагнозата хроничен панкреатит. Здравето на пациентите се подобри с редовна аналгезия и прием на заместител на панкреатичния ензим (PERT), както и период на диетични съвети.
Проблемът
Хроничният панкреатит е „заболяване на панкреаса, при което повтарящите се възпалителни епизоди водят до заместване на панкреатичния паренхим с фиброзна съединителна тъкан. Тази фиброзна реорганизация на панкреаса води до прогресивна екзокринна и ендокринна панкреатична недостатъчност ’. 1
Неотдавнашно епидемиологично проучване във Франция установи, че годишната честота на хроничен панкреатит е 7,8 на 100 000. Ако приемем, че оцеляването е 15–20 години, годишното разпространение е между 120 и 143 случая на 100 000. Следователно личният лекар с практика от 2000 пациенти може да очаква да има около три случая. 2
Най-честата причина за хроничен панкреатит е алкохолът (60-70%), с логаритмичен риск въз основа на експозицията. 3 Въпреки това, в приблизително 20-30% от случаите причината е идиопатична, а 10% от случаите се дължат на други причини. Особено важно е да се разгледат други етиологии при жените, тъй като едно проучване установява, че само 28% от случаите при жени са свързани с алкохол. 4 Сега се разбира, че пушенето е независим и мощен рисков фактор и действа синергично с алкохола. 5 Нараства също така осъзнаването, че затлъстяването и дългогодишният диабет предразполагат към хроничен панкреатит. Други причини за разглеждане включват повтаряща се или дори единична тежка атака на остър панкреатит и автоимунен панкреатит (често свързан с повишени серумни нива на имуноглобулин G4). Многобройните генетични мутации и полиморфизми са рискови фактори и несъмнено отчитат много идиопатични случаи. 6 Холецистолитиазата сама по себе си не се счита за рисков фактор.
Характеристика
Болката е отличителната черта на хроничния панкреатит. Обикновено е с тъп и епигастрален характер, с облъчване на гърба. В ранните стадии болката обикновено трае от няколко часа до няколко дни, но с напредването на болестта атаките стават по-чести и безболезнените интервали намаляват. Не рядко хроничният панкреатит може да бъде безмълвен, като пациентите се представят само с последствията от екзокринна (стеаторея и загуба на тегло) или ендокринна недостатъчност (диабет).
Диагноза
Само симптомите са недостатъчни за диагностициране на хроничен панкреатит. Вместо това разчитаме на структурни и функционални тестове на панкреаса, както и отговор на лечението.
Диагностичната трудност и забавяне са до голяма степен, защото в ранния стадий често има периодична болка и изображенията могат да бъдат отрицателни. Някои кръвни тестове, включително нисък албумин и магнезий, могат да помогнат да се предскаже панкреатична недостатъчност, но са по-полезни при проследяване на пациенти с установен хроничен панкреатит. 7 Функционалните тестове на панкреаса под формата на фекална еластаза-1 (FE-1) са полезни особено за диагностициране на екзокринна недостатъчност. Прекъсване на 8
Управление
Хроничният панкреатит изисква дългосрочен план за управление. Първо трябва да се съсредоточи върху обяснението на диагнозата и изграждането на връзка с пациента. Важното е, че избягването на алкохол и тютюн е ключът към предотвратяването на прогресията и намаляването на болката. Следва специфичното управление на болката, лошото храносмилане и локалните и системни усложнения, включително диабет.
Болка
Въпреки че няма големи рандомизирани контролирани проучвания, обичайният подход към болката е да се следва постепенно стълбата на болката на СЗО, като се започне с не-опиоиди (напр. Парацетамол, ибупрофен), преминавайки към леки опиоиди (например кодеин, трамадол) и накрая, силни опиоиди (напр. морфин, оксикодон). Много пациенти стават зависими от опиоиди и клиницистите трябва да внимават за усложнения, предизвикани от опиоиди, като запек и синдром на наркотични черва (състояние, при което продължителните или ескалиращи дози наркотици всъщност влошават коремната болка). В едно рандомизирано контролирано проучване е установено, че прегабалинът е умерено ефективен като адювантна терапия за болка. 9 При силно подбрана група блокът на целиакия (доставен чрез ендоскопски ултразвук) може да бъде от полза, въпреки че подобрението често е краткотрайно.
Ако пациент с установен хроничен панкреатит развие нова или влошаваща се болка, се препоръчва по-нататъшно изобразяване на напречно сечение, първо, за да се изключат усложненията, които включват предимно панктуасни дуктални стриктури или камъни, които могат да бъдат управлявани ендоскопски с стентиране и екстракция на камъни. По-малка част може да се възползва от хирургически дренаж. Кисти (или псевдокисти) също могат да възникнат и да причинят болка от компресивни симптоми и може да изискват дренаж. На второ място, CT може да изключи развитието на злокачествено заболяване.
Малдигестия (екзокринна недостатъчност)
Стеаторея (разхлабени, обемисти, обидни изпражнения) е синоним на хроничен панкреатит. Това се дължи на малабсорбция (до голяма степен на мазнини), причинена от загубата на екзокринен паренхим на панкреаса. Лечението е заместителна терапия с панкреатични ензими (PERT), като най-честият търговски продукт е Creon R. Дозировката и времето са важни, средно 50 000-75 000 U се разделят на всяко хранене с допълнителни 25 000 U за закуски. Дозировката трябва да се титрира за облекчаване на симптомите; в някои случаи подтискането на киселини със стандартни ИПП също е от полза. Веднъж на PERT, пациентите трябва да могат да понасят нормална диета, въпреки че много пациенти предпочитат да ядат малко и често.
Поради недостиг на мастноразтворими витамини и минерали, пациентите са изложени на по-висок риск от остеопороза и следователно трябва да правят оценка на костната плътност на всеки две години.
Диабет (ендокринна недостатъчност)
Хроничният панкреатит с произтичащата от това загуба на паренхим и следователно β-клетки, често води до нарушена секреция на инсулин и контрарегулаторния хормон глюкагон. Това се нарича диабет тип 3с и при хроничен панкреатит рискът през целия живот е 80%. Пациентите често имат крехък диабет и страдат от повтарящи се епизоди на хипогликемия. Диагнозата се установява чрез измерване на HbA1c и глюкоза на гладно, което трябва да се проверява поне веднъж годишно. Ръководството включва справяне с недохранването и PERT и обикновено стартирането на метформин. Повечето други перорални антидиабетни лекарства са противопоказани и много пациенти преминават към нужда от инсулин. 10
Рак
Хроничният панкреатит е рисков фактор за рак на панкреаса, но скринингът не е ефективен. Рискът от рак на панкреаса при пациент с хроничен панкреатит се оценява на 1,8% на 10 години и 4% на 20 години. 11 При всеки пациент с нови симптоми като нарастваща болка, загуба на тегло или жълтеница, трябва да се има предвид спешно насочване за образно сечение.
В обобщение, хроничният панкреатит се определя от загубата на панкреатична функция и обикновено се представя като болка и лошо храносмилане. Лечението е дългосрочно и изисква мултидисциплинарен екипен подход за управление; употребата на алкохол и тютюн, болката и нейното психологическо въздействие, както и недохранването (включително съвети за това как да се приема PERT) - трябва да се обърне внимание. Проследяването включва наблюдение за локални (кисти, стриктури и злокачествени заболявания) и системни усложнения (диабет и остеопороза). Като хронично състояние, отбелязано с пристъпи на болка, голяма част от това се постига най-добре в първичната медицинска помощ.
Ключови точки
- Средно общопрактикуващият лекар може да очаква да се грижи за трима пациенти с хроничен панкреатит годишно
- Докато алкохолът е най-честата етиология, както тютюнът, така и затлъстяването са рискови фактори, а идиопатичните и други причини са често срещани
- Диагнозата често се забавя и изображенията, дори КТ, може да са нормални в началото на болестния процес
- Болката е преобладаващият симптом и, ако е нова или се увеличава, изисква изобразяване на напречно сечение, за да се изключат усложнения (панкреатична дуктална обструкция, кисти) или злокачествено заболяване
- Екзокринната недостатъчност се диагностицира най-добре чрез тестване на фекална еластаза и се лекува с ензимен заместител (PERT)
- Диабетът се среща в до 80% от случаите и изисква внимателно управление, особено при случайно недохранване и риск от хипогликемия
Д-р Джо Джерати е консултант по гастроентеролог в Манчестър Роял Лазарет
- Лечение на панкреатит Хатисбърг Хроничен панкреатит Мисисипи
- Моята история Пациент с хроничен панкреатит знае какво означава да наранява и възстановява; Национална болка
- Хранене; s Ролята в управлението на симптомите на рак на панкреаса лекува днес
- Ново аюрведично лечение за хроничен панкреатит разработи Dehradun News - Times of India
- Сфинктер на дисфункция на Оди Управление на пациента с хронична жлъчна болка