Резюме
Заден план
Диверсионният колит (DC) се характеризира с неспецифично възпаление в останалото дебело черво или ректума и загубата на фекален поток играе основна роля в развитието на заболяването. Въпреки че по-голямата част от пациентите са безсимптомни, за тези, които имат симптоматика, се изисква медицинско и/или хирургично лечение. Има особен интерес за това как да се управляват пациенти с остри и тежки клинични прояви, но патогенезата не е напълно изяснена. Ние съобщаваме за редкия случай на мъж с остър и тежък DC, имитиращ улцерозен колит (UC) с екстра-чревни прояви, който беше успешно управляван с хирургично лечение.
Представяне на дело
Заключения
DC може да възникне в дългосрочен период след операция за отклоняване на фекалиите, евентуално с екстра-чревни прояви, имитиращи UC. Хирургичното лечение изглежда възможно за пациенти с остър и тежък DC.
Заден план
Диверсионният колит (DC) се характеризира с възпаление в останалото дебело черво или ректума след колоректална хирургия с отклоняваща стома [1, 2]. Ендоскопските характеристики на DC са неспецифични и включват еритем, оток и гранулираност на колоректалната лигавица. В по-тежки случаи пациентите могат да се явят с язви, възли, възпалителни и нишковидни полипи и стриктури [3,4,5]. DC е съобщено за първи път от Glotzer et al., А основната причина за заболяването се смята за загуба на фекалния поток в дебелото черво и ректума [1].
Клиничните симптоми и ендоскопските находки могат да включват възпаление на чревната лигавица, както се наблюдава при възпалителни заболявания на червата (IBD) като улцерозен колит (UC) или болест на Crohn, и DC може да се появи дори при пациенти без анамнеза за IBD [6]. Истинската честота на DC не е установена; макроскопско или микроскопско доказателство за DC обаче е установено при 70 до 74% от пациентите без предварително съществуваща IBD [7, 8] и 91% от тези с IBD [9, 10]. Въпреки че по-голямата част от пациентите са безсимптомни, за тези, които имат симптоматика, се изисква медицинско и/или хирургично лечение [8, 11]. Началото на заболяването настъпва приблизително 3–36 месеца след колоректална операция с фекално отклонение [12].
Има някои възможности за лечение на симптоматични пациенти с DC. Повторната анастомоза на червата е основното хирургично лечение, което възстановява фекалния поток. Медицинско лечение с късоверижни мастни киселини (SCFA) клизми, 5-аминосалицилова киселина или глюкокортикоиди е показано за симптоматични пациенти, които не са кандидати за операция [11,12,13,14,15].
Някои доклади показват, че пациентите с остър DC се нуждаят от колектомия [16, 17], но патогенезата не е напълно изяснена. Ние съобщаваме за случая на мъж с остър и тежък DC, имитиращ UC с екстра-чревни прояви; пациентът е бил успешно управляван с хирургично лечение.
Представяне на дело
68-годишен мъж, представен пред нашата институция. Преди това той е претърпял лапароскопска интерсфинктерична резекция на ректума с отклоняваща циклична илеостомия за рак на долната част на ректума на 56-годишна възраст. Непосредственият следоперативен ход е безпроблемен. Патологично изследване разкри, че пациентът е имал T1, N1a, M0, стадий IIIA ректален аденокарцином. Той не е получавал адювантна химиотерапия и не е имало рецидив на рак през периода на проследяване. Въпреки това, скоро след операцията, той развива анастомотична стеноза, изискваща повтаряща се ендоскопска дилатация на балон.
Неговата стома не беше обърната, тъй като тези лечения бяха неуспешни. Следователно хирургът предложи хирургична резекция на анастомозата, но пациентът не се съгласи да се подложи на постоянна колостомия. Следователно той е живял с циклична илеостомия, тъй като е претърпял операция.
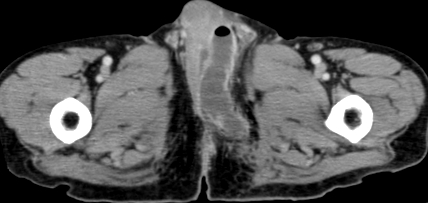
Дванадесет години постоперативно той усеща подуване и болка в скротума. Той е видян от местен лекар и му е поставена диагноза абсцес на перинеума. Той беше насочен към уролог в нашата болница за лечение. Сканирането с компютърна томография (КТ) разкрива област с ниска плътност и ниво на въздушна течност в перианалната област (фиг. 1), което съответства на признаците на перианален абсцес. Извършен е дренаж и абсцесът е разрешен. Урологът е загрижен за причината за перинеалния абсцес и се смята, че анастомотичните усложнения са свързани с абсцеса. След това пациентът е насочен към отделението по хирургия за допълнителна оценка и лечение.
Изображението с компютърна томография показва натрупване на течност с въздух в лявата част на скротума, в съответствие с констатациите на перинеален абсцес
По време на прегледите установихме, че пациентът няма значителна медицинска история, включително възпалително заболяване на червата. Той отрече да е имал алергии. Беше претърпял операция за ингвинална херния и язва на дванадесетопръстника. Той се отказа от пушенето, след като претърпя операция на рак на ректума. Пие перорално антибиотици след изцеждане на перинеалния абсцес; в противен случай той отрече да е приемал рутинни лекарства.
Той е бил 161 см висок и 50 кг тегло, а индексът на телесната му маса е 19 кг/м 2. Физикалният преглед разкрива добре заздравял белег на корема му и петлясто стома в десния долен квадрант. Дигитално изследване разкрива тежка стеноза на 2 см от аналния ръб. Пациентът е бил афебрилен и не е имал болка в скротума или ануса. Предвид стабилното му медицинско състояние, преценихме, че спешната хирургическа интервенция е излишна. Беше планирано внимателно наблюдение с радиологична оценка.
Един месец по-късно пациентът развива кожни язви в десния глезен (фиг. 2а) и около стомата (фиг. 2б), с температура над 39 ° C. Той също така представи кървави отделяния на ануса. Лабораторните данни показват, че има повишено ниво на С-реактивен протеин (11,1 mg/dL) и брой на белите кръвни клетки (7710/ml), докато нивата на хемоглобина и албумина са намалени (съответно 9,4 и 2,6 g/dL). По отношение на кожните язви, културните изследвания са отрицателни за бактерии, докато патологичното изследване на биопсичния образец разкрива пиодерма гангренозум. Тези открития предполагат, че острото заболяване на пациента може да е отразило възпалителен отговор, а не инфекциозно заболяване.
а Язва на кожата в десния глезен, диаметърът на която е 5 cm. б Множество кожни язви около стомата. ° С Колоноскопията показа фистула (главата на стрелката) и стеноза на лумена на червата (стрелка). д Колоноскопията на устната страна на дебелото черво показва лесно хеморагична лигавица с разкъсване (стрелка) след ендоскопска инсуфлация. д Проучване с контрастна клизма показва фистула (бяла стрелка), близка до анастомозата, а остатъчното дебело черво показва, че е налице феноменът "оловна тръба"
Колоноскопията разкрива, че луменът на червата се е стеснил на 2 cm от аналния ръб и се е разширил до 10 cm от аналния ръб, където случайно е открита фистула (фиг. 2в). Нещо повече, едематозна и лесно хеморагична лигавица се наблюдава в проксималното дебело черво (вероятно в напречното дебело черво). Ендоскопското изследване беше прекратено скоро след като открихме разкъсване на лигавицата в напречното дебело черво, което вероятно е причинено от въздушна инсуфлация (фиг. 2г). Патологичното изследване на биопсичен образец на дебелото черво разкрива възпалителна лигавица с инфилтрация на неутрофили, еозинофили и лимфоцити. Тези открития бяха интерпретирани като неспецифичен колит и не показват окончателна диагноза на състояние като UC, DC или инфекциозен колит. Контрастна КТ на корема не показва признаци на рецидив на рак или исхемия на червата.
Контрастна клизма потвърди, че дисталното черво е стеснено с фистула, докато остатъчното дебело черво изглежда е в съответствие с феномена „оловна тръба“ (Фиг. 2д). Наблюдавахме активно и дифузно възпаление на лигавицата, което показва UC; pyoderma gangrenosum на кожата е добре известно, че е екстра-чревна характеристика на UC. Предвид констатациите от физическите, лабораторни и образни изследвания, предположихме, че патогенезата на заболяването е или UC в отклоненото дебело черво, или DC, имитираща UC.
След като прегледахме клиничните епизоди на пациента и обсъдихме обстойно случая с гастроентеролози, хирурзи, сестри стоми и пациента, ние предложихме тотална колектомия с крайна илеостомия. След това пациентът най-накрая се съгласи да се подложи на тази процедура.
С пациент под обща анестезия в позиция на литотомия, направихме тотална колектомия с отворена лапаротомия и трансперинеална резекция на ректума, в съответствие с абдоминоперинеалната резекция. Цикличната илеостомия беше свалена и крайната илеостомия беше реконструирана на същото място на стома. Оперативното време е 267 минути, а очакваната загуба на кръв е 210 mL.
Следоперативният ход протича безпроблемно и той е изписан у дома на 11-ия следоперативен ден.
Макроскопски изглед на резецирания образец е показан на фиг. 3а. Колоаналната анастомоза имаше значителна стеноза. Имаше фистула близо до анастомозата. Имаше атрофична лигавица и хаустрата беше изчезнала от дисталното дебело черво. За разлика от него, лигавицата изглежда зачервена, едематозна и доста разширена в проксималното дебело черво. Патологичните находки включват ерозия и улцерация в оточната стена, абсцес на криптата и възпалителна инфилтрация в лигавицата в цялото дебело черво (фиг. 3b – d), без никакви данни за дисплазия или карцином. Патологичната диагноза съответства на UC. Като се има предвид, че той е развил тези възпалителни промени в лигавицата след операцията, изискваща фекално отклонение, стигнахме до извода, че DC, имитиращ UC, е подходящ за окончателната диагноза.
а Макроскопският изглед на резецирания образец показва атрофична лигавица в дисталната част на дебелото черво, докато оточна лигавица и луминална дилатация се наблюдават в проксималното дебело черво. Колоаналната анастомоза е стенотична (главата на стрелката) и е установена фистула (стрелка) близо до анастомозата. б-д Хистологично изследване с оцветяване с хематоксилин и еозин показва ерозия и улцерация, абсцес на криптата и тежка възпалителна инфилтрация в лигавицата на дебелото черво с първоначално увеличение съответно × 100, × 40 и × 200
Кожните язви в десния глезен и около стомата зарастват с течение на времето. Шест месеца след последната операция, зоните на язва са значително намалени (Фиг. 4а-б). Три години след последната операция, кожните язви бяха напълно излекувани с малко белези (фиг. 4в – г).
Язвените области в десния глезен (а) и около стомата (б) бяха значително намалени и покрити от епитела на 6 месеца след последната операция. Язвите са напълно излекувани с малко белези в десния глезен (° С) и около стомата (д) на 3 години след последната операция
Дискусия
Ние съобщихме за редкия случай на мъж с остър и тежък DC, имитиращ UC с екстра-чревни прояви, и той беше успешно управляван с хирургично лечение. Неговите клинични симптоми и хистологични находки са в съответствие с констатациите на UC, което предполага, че съществува възможна патогенетична връзка между DC и UC.
DC е често срещана последица от прекъснатия фекален поток и се характеризира с неспецифично възпаление на лигавицата. При пациенти, които се подлагат на операция за отклоняване на фекалиите, 70–91% имат ендоскопска диагноза DC, а 70–100% от тях имат някои хистологични промени [4, 7, 8, 18]. Обикновено променената бактериална флора намалява луминалната SCFA в отклоненото черво и това може да играе роля в развитието на DC [11, 19]. Въпреки високата честота на DC, повечето пациенти са безсимптомни [8, 11]. Хирургичната повторна анастомоза е най-благоприятното лечение, докато някои лекарства също са на разположение [11,12,13,14,15]. Въпреки това могат да се появят остър и тежък колит [16, 17] и в клинични условия е необходима внимателна оценка с бързо решение за лечението.
В нашия случай процесът на вземане на решения беше следният. Първоначално обмисляхме нехирургично, консервативно лечение, насочено към UC. Въпреки това, клизма или перорални средства не могат да достигнат директно до болното дебело черво, а стероидите или имуномодулаторите може да са провокирали вторична инфекция и/или повтарящ се перинеален абсцес. Наличието на фистула също забранява използването на тези агенти. Не изглежда да има достатъчно доказателства в подкрепа на цитаферезата за лечение на DC.
Второ, ронливостта на лигавицата на дебелото черво, представена от разкъсвания, предизвикани от инсуфлация, изисква спешно и ефективно лечение. Въпреки че пациентът е претърпял отклонение, той е бил почти изложен на риск от перфорация на дебелото черво. Освен това, образни изследвания вече са показали наличието на лигавична фистула.
Трето, пиодерма гангренозум на кожата се влошава бързо. Тези характеристики бяха основните оплаквания на пациента и забавеното или продължително лечение би намалило качеството му на живот. И накрая, обмислихме да обърнем фекалния поток с илеостомично затваряне на цикъла. Ние обаче го сметнахме за невъзможно поради анастомотичната стеноза и дебелото черво фистула. След това решихме да извършим хирургична резекция на остатъчното дебело черво, включително колоаналната анастомоза.
За да се диагностицира DC, е необходимо да се изключат други нарушения на червата като IBD, радиационен колит, инфекциозен колит и нестероиден противовъзпалителен лекарствен асоцииран колит. Хистологичното изследване е от първостепенно значение за диагнозата; обаче, за да се определи стратегията на лечение, също е необходима цялостна оценка на болестта на пациента, социалната и медицинската история.
DC се разглежда като многофакторно заболяване [20]; причинните фактори включват промени в чревната бактериална флора [1, 2, 6, 21], свръхпроизводство на свободни радикали кислород, нарушение на окислението на бутирата [22, 23], дефекти в транспорта на SCFA и имунологични фактори [24]. По отношение на имунологичните фактори, някои промени или нарушения в лигавицата на червата могат да произведат възпалителни или имунорегулиращи цитокини и те индуцират преобладаващи Т хелперни клетки тип 1 (Th1). Предишен доклад демонстрира, че фенотипът Th1 може да е патогенезата на DC [25]. Други посочват, че фактор туморна некроза алфа, интерлевкин 1 бета, интерлевкин 6 и трансформиращ растежен фактор бета са важни при лечението на DC [26,27,28].
Ендоскопските характеристики на DC включват еритем, ронливост и оток, а при тежки случаи се откриват язви, нишковидни и възпалителни полипи и стриктури [3,4,5]. Най-често срещаните патологични характеристики включват разширени лимфоидни агрегати и възпаление в собствената ламина с лимфоцити и плазмени клетки [1, 29].
В някои случаи при DC се наблюдава фоликуларна лимфоидна хиперплазия с изкривяване на криптите и базална лимфоплазмацитоза [12, 18, 30]. В такива случаи криптите могат да изглеждат атрофични и къси и да бъдат изместени от лимфоидни инфилтрати. Лимфоидна хиперплазия, при която зародишните центрове на В и Т-клетъчните лимфоцити се откриват при педиатрични пациенти, но не при всички възрастни пациенти с DC [4, 6, 12, 19, 31]. Микроскопичните аномалии, открити при тези с DC, могат да се появят и при тези с UC и тези заболявания не могат да бъдат разграничени една от друга [32]. Едно проучване предполага, че хистологичната прилика на DC с активна UC предполага, че има патогенетична връзка между двете заболявания [4].
Имунологичните фактори могат да играят важна роля в патогенезата както на DC, така и на UC. В нашия случай диференциалните диагнози DC и UC остават неясни. Острото заболяване на този пациент е представено от перинеален абсцес, високостепенна треска, кървави отделяния на ануса и кожни язви, което може да бъде интерпретирано като UC с екстра-чревни прояви. Фистулата на дебелото черво може да показва хронично възпаление в отклоненото дебело черво. Тези открития предполагат, че DC може да имитира UC и острата прогресия на заболяването може да възникне в дългосрочен период при пациенти без предварително съществуваща IBD.
Този доклад има някои ограничения. Все още има противоречия относно това как да се разграничат DC и UC и има опасения относно пълната колектомия при пациенти с остри и тежки заболявания. По-големи серии от случаи са необходими за сравняване на симптоматични и асимптоматични пациенти с DC и трябва да включват периодични хистологични изследвания на отклоненото дебело черво. Това ще помогне да се изясни патогенезата на DC.
Заключения
DC може да се прояви в дългосрочен период след операция за отклоняване на фекалиите, вероятно с екстра-чревни прояви, имитиращи UC. Клиничната и хистологична прилика на DC с активна UC предполага, че има патогенетична връзка между двете заболявания. Хирургичното лечение изглежда възможно за пациенти с остър и тежък DC.
- Диета за лечение на улцерозен колит, лекарства и др
- Лекарства за лечение на улцерозен колит, хирургия, лекарства, още - CARA CARE
- Възможности за лечение на улцерозен колит, за които трябва да знаете; CreakyJoints
- Възможности за лечение на улцерозен колит Crohn; с; Фондация Колит
- Лечение на улцерозен колит Деца; s Болница Колорадо