От катедрата по фармакология и токсикология, Queen’s University, Кингстън, Онтарио, Канада.
От катедрата по фармакология и токсикология, Queen’s University, Кингстън, Онтарио, Канада.
От катедрата по фармакология и токсикология, Queen’s University, Кингстън, Онтарио, Канада.
От катедрата по фармакология и токсикология, Queen’s University, Кингстън, Онтарио, Канада.
Преглеждате най-новата версия на тази статия. Предишни версии:
Резюме
Въпреки че по-голямата част от изследванията показват, че лечението на хипертонични плъхове с единични агенти, които не инхибират директно RAS, не предизвиква постоянно понижаване на кръвното налягане 5,20,21, други са показали някои устойчиви ефекти, поне при млади, нарастващи SHR . 22,23 Heller et al, 5, използващи възрастни пражки плъхове в Прага, показват, че трайно понижаване на налягането се наблюдава както при ACE инхибитори, така и при AT1 блокери, но не и при други агенти. За разлика от това, наскоро демонстрирахме при SHR за възрастни, че 6-седмично антихипертензивно лечение, използващо комбинация от средства (диуретик, блокер на калциевите канали и вазодилататор), е в състояние да предизвика трайно намаляване на MAP. 9 Анализирайки данните от публикации преди 1997 г., Lundie et al 2 установяват, че колкото по-дълго е лечението, толкова по-голям е ефектът върху MAP и съдовата структура и предполага, че са необходими минимум 4 седмици, за да се предизвикат постоянни промени в кръвообращението. Съвсем наскоро обаче експериментални доказателства разкриват, че само 2 седмици лечение с използване на инхибитор на ангиотензин конвертиращия ензим (АСЕ) е необходимо, за да се предизвика регресия както на задния крайник, така и на пениса със структурно базирано съдово съпротивление 3,24 и устойчиво намаляване на MAP. 3
Методи
Животни и лечение
Мъжки SHR (река Чарлз, Монреал, Квебек), бяха настанени поне 7 дни преди започване на лечението. Контролните животни получават вода и стандартна чау-чау (0,4% NaCl) ad libitum. Лечението включва или еналаприл (ENAL 30 mg · kg -1 d--1), тройна терапия (хидралазин 45 mg · kg -1 d-1, хидрохлоротиазид 100 mg/L и нифедипин 200 mg/ден), или еналаприл плюс диета с ниско съдържание на натрий (0,04%) (ELS). След 6 дни лечение с ELS, плъховете получават 4-часов ежедневен достъп до редовна чау, за да поддържат стабилно ниво на MAP. По този начин, за останалите дни всеки плъх консумира ≈7 g редовно чау (0,4% NaCl) плюс 8 до 12 g ниско съдържание на натрий (0,04% NaCl), общо ≈ 30 до 35 mg натрий на ден. Всички лекарства бяха от Sigma Chemical Co и бяха смесени с питейна вода, с изключение на нифедипин, който беше смесен в смлян чау. Разтворите бяха коригирани въз основа на средното телесно тегло (BW) и консумацията на вода на клетка. Всички лечения са прилагани при 15-седмични плъхове в продължение на 14 дни. След спиране на лечението на всички плъхове се дава вода от чешмата и стандартна храна за гризачи (0,4% NaCl). Всички процедури бяха в съответствие с Канадския съвет за грижа за животните.
Средно артериално налягане
Използвайки предварително установени протоколи, MAP се наблюдава непрекъснато с помощта на радиотелеметрия (Data Sciences International) през целия период на лечение и поне 2 седмици след спиране на лечението. 3 Датчици за налягане (TA11PA-C40; Data Sciences International) бяха имплантирани в коремната аорта на SHR (ENAL, n = 7; ELS, n = 5; тройни, n = 5), както е описано по-горе. 3 За сравнение са използвани данни от контролен SHR (n = 12), съобразен с възрастта.
Съдова съпротива на задния крайник
Оценките бяха направени както по време на лечението (ENAL, n = 7; контрол, n = 7), така и 2 до 3 седмици след спиране на лечението (ENAL, n = 7; ELS, n = 5; тройно, n = 7; контрол, n = 27) с помощта на описана по-рано техника за перфузия на задните крайници. 24 Накратко, дясната задна четвърт е изолирана и перфузирана с буфера на декстран плюс Tyrode, индуцирана е максимална вазодилатация (натриев нитропрусид 20 μg/ml), 26 и отношение на скоростта на потока-перфузионно налягане (0,5 до 4,0 ml/min на 100 g BW) и се определя кумулативният отговор на концентрация на α1-адренорецептор (метоксамин, 0,5 до 64 μg/ml). И накрая, коктейл от вазоконстриктори (вазопресин, 21 μg/ml; ангиотензин II, 200 ng/ml; и метоксамин, 64 μg/ml; всички от Sigma) доведе до максимално свиване (т.е. отговор на „добива“). Този отговор на „добив“ корелира с по-голямата част от медиалния съдов гладък мускул в резистентната васкулатура. 27
Сърдечна маса
Сърцата бяха изрязани и изсушени, а дясната камера и лявата камера плюс преградата бяха разделени и претеглени. Анализът на съотношението тегло на лявата камера към телесното тяло е използван като индекс на промяна в сърдечната структура. 28
Активност на активатора на урокиназа плазминоген
Активността на активатора на урокиназен плазминоген (uPA, 54 kDa) се определя в аортите от контрола (n = 4) и се третира (14-дневен ELS, n = 4) SHR, като се използва предварително описан казеинов тест за зимография. 29 протеинови (10 μg) проби бяха заредени върху SDS/полиакриламидни гелове, съдържащи 2 mg/mL а-казеин (Sigma) и 0.025 U/mL плазминоген (American Diagnostica). Денситометричният анализ беше извършен с помощта на софтуера Un-Scan-It. Всяка лента беше цифровизирана и от получената стойност за всяка лента беше извадена фонова стойност. Във всяка зимограма се включват проби от нетретирани плъхове, за да се осигури подходящо нормализиране.
Анализ на данни
Стойностите се изразяват като средна стойност ± SD. Данните бяха анализирани за сравнения между групи, използвайки еднопосочен ANOVA с post hoc тест на Neuman Keuls или несдвоен студент т тествайте, когато е подходящо. Сдвоен студент т тестът е използван за вътрешногрупов анализ на MAP. Стойност на P 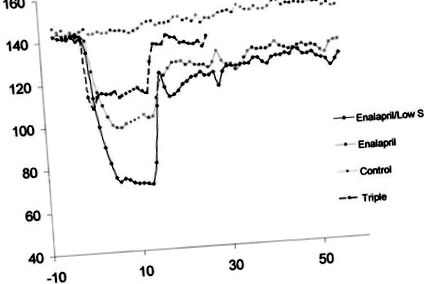
Фигура 1. Лечението с еналаприл, еналаприл/ниско съдържание на сол и тройна терапия предизвикват значително намаляване на MAP, което продължава поне 2 седмици след прекратяване на терапията. Пунктираната линия по време на лечението с еналаприл и тройното представлява прекъсване в записа на данни. Данните са представени като 24-часова средна стойност ± SD.
Структурно базирана съдова резистентност при лечение
Еналаприл
Ефектите на еналаприл по време на лечението са използвани за сравнение с промените извън лечението. След 14 дни лечение с еналаприл се наблюдава значително намаляване на структурно базирани свойства на съдовата резистентност. Въпреки че имаше минимално въздействие върху нивото, при което се достига максимална дилатация (Контрол 30 ± 1,6 mm Hg, ENAL 29 ± 2,0 mm Hg, NS), имаше значително намаляване на перфузионното налягане при максимално свиване (Контрол 364 ± 14,9 mm Hg, ENAL 310 ± 9,4 mm Hg, P
Фигура 2. Въздействие на лечението върху резистентността при максимална дилатация (отгоре) и максимално свиване (отдолу), когато се оценява в периода извън лечението. Пунктираната линия представлява средната промяна, индуцирана в края на 14-дневното лечение с еналаприл (максимална дилатация, -3 ± 6,5%, NS спрямо контрола; максимална констрикция, -15 ± 2,6%, P
Структурно базирана съдова резистентност извън лечението
Еналаприл
Две до три седмици след спиране на лечението с еналаприл се наблюдава трайно намаляване на резистентността, и двете при максимална дилатация (Контрол 34 ± 3,5 mm Hg, ENAL 29 ± 2,7 mm Hg, P
Свойства на съдовата съпротива на задния крайник
Еналаприл/ниско съдържание на сол
Две до три седмици след спиране на лечението се наблюдава значителна промяна в индекса на диаметъра на лумена (максимална дилатация: Контрол 30 ± 1,7 mm Hg, ELS 28 ± 1,4 mm Hg, P
Фигура 3. По време на лечението с еналаприл е имало несъответствие между въздействието върху лумена спрямо средата по време на лечението, което не е било очевидно в периода извън лечението. Данните са представени като средно процентно изменение от контрола. *P
Оценка на масата на лявата камера
Лечението с еналаприл индуцира регресия на масата на лявата камера (Контрол 2.7 ± 0.14 g/kg BW, ENAL 2.2 ± 0.10 g/kg BW, P
Фигура 4. Всички лечения предизвикват значителна регресия на хипертрофия на лявата камера, изразена чрез съотношението на масата на лявата камера към телесното тегло. Пунктираната линия представлява средната промяна, индуцирана в края на 14-дневното лечение с еналаприл (-17 ± 3.6%, P
Оценка на активността на урокиназния плазминоген
Лечението в продължение на 14 дни с еналаприл/ниско съдържание на сол предизвиква значително увеличение (1,6 пъти) на активността на uPA в аортата, в сравнение с необработения SHR, съответстващ на възрастта (Фигура 5). Тази засилена дейност може да е показателна за способността за повишено преустройство в този съд.
Фигура 5. Лечението с ELS доведе до значително увеличение на uPA активността в аортата. Казеиновата зимография показва uPA активност от 4 нелекувани SHR и 4 SHR, третирани в продължение на 14 дни с ниско съдържание на еналаприл. Данните са представени като средна стойност ± SD. *P
Дискусия
Основна констатация на настоящото проучване е, че независимо от механизма на намаляване на кръвното налягане, само след 2 седмици ефективно антихипертензивно лечение е имало както трайно понижаване на нивото на MAP извън лечението, така и регресия на структурно базирана съдова резистентност . В допълнение, увеличаването на степента на депресорния отговор по време на лечението води до по-голям ефект извън лечението върху кръвното налягане и структурно базирани свойства на съдовата резистентност, въпреки че връзката може да не е пряко пропорционална. Освен това, констатациите разкриват, че процесът на съдово ремоделиране изглежда продължава дори при липса на медикаментозно лечение, въз основа на констатацията, че индексът на резистентните свойства на съдовия лумен се е променил значително между периодите на лечение и извън него. Предложението за продължаващи съдови структурни промени се подкрепя от констатацията за повишена активност на uPA в края (14 дни) от периода на лечение.
Преди се предполагаше, че 4 седмици антихипертензивна терапия при възрастни SHR е минималното време, необходимо за предизвикване дори на минимални постоянни промени в MAP или в съдовата структура. 2 В настоящото проучване, използвайки радиотелеметрия за осигуряване на точно и чувствително измерване на MAP, беше разкрито намаление от 5% до 16% на нивото на MAP извън лечението само след 2 седмици антихипертензивна терапия. В допълнение, използвайки подход, който характеризира структурно базирани промени във васкулатурата на задните крайници, е установено значително намаляване на съдовото съпротивление. Въпреки че по-рано е добре установено, че инхибиторите на RAS индуцират регресия на съдовата структура, 1–4 настоящите данни предполагат, че степента на намаляване на MAP може да бъде критичен компонент за предизвикване на тези промени. По-конкретно, настоящите резултати показват, че комбинираната терапия, която не е насочена директно към RAS, е довела до намаляване както на структурно базирана съдова резистентност, така и на маса на лявата камера, макар и в по-малка степен от инхибиторите на RAS.
Мащабът на промените както в съдовата, така и в левокамерната структура е успореден на намаляването на дългосрочното ниво на артериалното налягане. Въпреки че концепцията е малко противоречива, някои изследователи твърдят, че съществува механистична връзка между регресията на съдовата структура и постоянното намаляване на MAP. 1,2,8 Например, заключенията в някои проучвания, които не подкрепят тази причинно-следствена връзка, се основават на липсата на статистическа значимост в съдовите структурни промени и въпреки това незначителните промени в съдовите размери са от порядъка на 8% до 21%. 12-14 Важно е да се признае, въз основа на връзката на Поазейл, че средният диаметър на лумена на съда ще трябва да се увеличи само с около 4%, за да предизвика 16% намаляване на съдовото съпротивление. Като се има предвид, че тези промени са малки, не е изненадващо, че механизмите, участващи в процеса на ремоделиране на съдовете, не са добре установени, въпреки че апоптозата на гладките мускули на съдовете, деградацията на матрикса, клетъчната миграция и клетъчната атрофия са замесени. 30–34
В настоящото проучване, в допълнение към оценката на структурно базирана съдова резистентност в задния крайник, характеризирането на активността на uPA в аортата на лекуван и нелекуван SHR осигури допълнителна мярка за съдови промени. Системата на плазминогенен активатор се счита за важен регулатор на разграждането на матрицата при ремоделиране на кръвоносните съдове. По този начин, въпреки че понастоящем има само доказателства за аортата, може да се окаже, че повишената активност на uPA е показател за продължаващо ремоделиране. Широко признато е, че инхибирането на RAS индуцира ремоделиране на аортната и резистентната съдова структура. 1–4 Настоящите данни предполагат възможна роля за засилена активност на плазминогенната активаторна система и свързаните с нея промени в матрицата като важни компоненти на този отговор.
Допълнителна цел беше да се определи дали депресорният отговор или отстраняването на трофичен фактор е критичният компонент при произвеждането на постоянни промени в MAP и съдовата структура. Две групи SHR получават еднаква степен на инхибиране на АСЕ и следователно подобно намаляване на трофичния фактор ангиотензин II, като една група получава диета с ниско съдържание на натрий. Като се има предвид, че MAP зависи от нивото на прием на натрий при липса на функционален RAS, тази парадигма позволява манипулиране на налягането, без да се използва по-висока доза от лекарството. На третата група се прилага комбинирана терапия, която не включва директно отстраняване на трофичен фактор. В групата на еналаприл/ниско съдържание на сол се наблюдава значително повишаване на понижаването на кръвното налягане, както по време, така и след оттегляне на лечението, по отношение както на групите с еналаприл, така и на тройната терапия, но степента на постоянното понижаване на MAP не е пропорционална на депресора отговор. Може да се окаже, че 2 седмици не е достатъчно време, за да се позволи пълният размер на промените, или че отстраняването на ангиотензин II е по-важно от депресорния отговор при предизвикване на постоянни промени.
Перспективи
Настоящите открития разкриват, че промените в съдовата структура настъпват много по-рано при лечението, отколкото се предполагаше преди. Въз основа на тези резултати, изследванията на механизмите на антихипертензивно лекарствено индуцирано съдово ремоделиране при SHR могат да се фокусират върху времева рамка, обхващаща дни до седмици, а не месеци, както е правено по-рано. В допълнение, особено когато се комбинират с тези на Woolard et al, 9, резултатите подчертават, че леченията, които ефективно намаляват кръвното налягане, но не са насочени директно към RAS, могат също да предизвикат постоянни промени в MAP и съдовата структура. В неотдавнашна статия Julius 40 посочва, че новите концепции, произтичащи от експериментално лечение на хипертония, трябва да дадат тласък за по-нататъшни проучвания при хора за оптимизиране на употребата на наличните в момента антихипертензивни средства.
- Последиците от глада предизвикаха психологически промени за етичното лечение на глада
- Диабет тип 2 Промени в начина на живот и лечение на наркотици Вестник на етиката Американска медицинска асоциация
- Времеви ход на фракционна глюконеогенеза след поглъщане на месо при здрави възрастни, проучване D2O
- Разкъсани симптоми на менискус, лечение, ЯМР тест и време за възстановяване
- Съдово насочен нанотерапевтичен подход за лечение на затлъстяване IJN
