Уверени ли сте в диагнозата?
Това е група от често срещани, хронични заболявания, характеризиращи се с петнисти, подобни на лют червен пипер петехии и оранжево-кафяво обезцветяване. Те попадат в категорията на пигментираните пурпурни дерматози (PPD). Това обикновено е резултат от капилярит, който причинява петехиален кръвоизлив. Етиологията на възпалението, причиняващо капилярита, все още е неизвестна. Има пет общоприети варианта, както и други по-редки презентации, включително грануломатозни и едностранни. Обикновено няма системни находки като основна съдова недостатъчност или друга хематологична дисфункция.
Има някои общи характеристики във вариантите. Те обикновено се представят със симетрични петехии и/или пигментирани макули. Тези петехии не са осезаеми и продължават при диаскопия. Микроскопски има периваскуларен лимфоцитен инфилтрат в папиларната дерма (Фигура 2, Фигура 3), подуване на ендотелните клетки, екстравазация на еритроцити и често натоварени с хемосидерин макрофаги. Отлагането на желязо често се подчертава в синьо, като се използва оцветяването на Perl’s (Фигура 4).
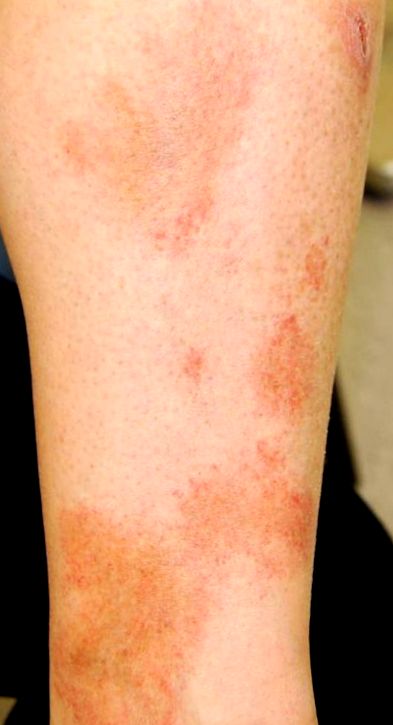
Фигура 1.
Фигура 2.
H&E показва периваскуларен инфилтрат с екстравазирани еритроцити. С любезното съдействие на д-р Розали Еленицас
Фигура 3.
H&E показва периваскуларен инфилтрат с екстравазирани еритроцити. С любезното съдействие на д-р Розали Еленицас
Фигура 4.
Перловото желязно петно, подчертаващо желязото като син цвят. С любезното съдействие на д-р Розали Еленицас
Въпреки че има прилики между тях, има допълнителни характеристики, които различават всеки от тях, които ще бъдат описани по-долу, включително местоположението на изригването.
Болест на Шамберг (капилярит), прогресивна пигментна дерматоза
Този вариант е най-често при мъже на средна възраст и по-възрастни, но може да се наблюдава при деца. Тя е безсимптомна. Характерни констатации при физически преглед са овални до неправилни жълто-кафяви петна с насложени петна от макули, често описвани като „лют червен пипер“. Обикновено се появява на долните крайници/глезените и може да продължи с години (Фигура 1). С течение на времето отделните лезии могат да станат по-тъмни и да избледнеят, но се появяват нови лезии.
Purpura annularis telangiectodes на Majocchi
Този вариант е най-често при юноши или млади възрастни и е по-често при жени. Морфологията обикновено е 1-3 см пръстеновидна плака с точковидни телеангиектазии и петехии от лют червен пипер в границата. Тя е безсимптомна. Лезиите могат да се появят с години и бавно да се разширят.
Пигментиран пурпуриклихеноиден дерматит на Gougerot и Blum
Този рядък вариант обикновено е хроничен. Обикновено се наблюдава при мъже на възраст между 40 и 60 години. Лезиите обикновено са жълто-кафяви петна с макули от лют червен пипер, примесени с пурпурни червено-кафяви лихеноидни папули, често с по-генерализирана инволюция. Като цяло тези лезии са по-обширни от другите клинични варианти. Често е безсимптомно, но понякога може да бъде сърбеж, известен също като „сърбяща пурпура“. Патологично се наблюдава лихеноиден инфилтрат в допълнение към екстравазираните еритроцити.
Лишей ауреус
Този вариант е необичаен. Характерните открития при физически преглед обикновено включват единична лезия на долния крайник и ръжда до лилави кафяви петна или плаки, често над вената на перфоратора. Тя е безсимптомна и обикновено хронична. Патологично се наблюдава лихеноиден инфилтрат в допълнение към екстравазираните еритроцити. Едно проучване разкрива, че дермоскопията показва медночервен до кафеникав фон с частична мрежа от взаимосвързани пигментирани линии с кръгли до овални червени точки, глобули или петна и сиви точки. Възможно е подобни находки при дермаскопия да са очевидни и при другите форми.
Екзематидна пурпура на екзематозни изменения на Doucas и Kapetanakis
Този вариант обикновено се наблюдава при мъже на средна възраст и по-възрастни и благоприятства долните крайници. Обикновено е сърбеж. Физикалният преглед обикновено разкрива люспести петехиални или пурпурни макули, папули и петна. Патологично се наблюдава епидермална спонгиоза с неравномерна паракератоза, в допълнение към екстравазирани еритроцити.
Кой е изложен на риск от развитие на това заболяване?
Специфичната етиология е неизвестна. Рискът варира в зависимост от вида на лезията; характеристиките са описани в раздела „Уверени ли сте в диагнозата?“
Каква е причината за заболяването?
Лекарствата са докладвани като етиологии и откриването и избягването на тези възможни агенти, които са от съществено значение за разрешаването: например, тиамин, лекарства, съдържащи бром, карбамазепин, диуретици, включително фуроземид, ацетаминофен, нестероидни противовъзпалителни лекарства, ралоксифен, интерферон-алфа, пропилдисулфид, хлордиазепоксид, мепробамат, ампицилин, хранителни добавки като креатин, енергийни лекарствени съставки (витамин В комплекс, кофеин, таурин). Трябва да се отбележи, че индуцираният от лекар капилярит може да се появи дори години на прием на лекарството и клинично често е по-генерализиран и няма епидермално участие или лихеноиден инфилтрат.
Други възможни етиологии включват хронични инфекции като вирусен хепатит В или С или одонтогенни инфекции. Трябва да се отбележи, че индуцираните от лекарството пигментирани пурпурни изригвания са по-генерализирани и няма епидермално участие или лихеноиден инфилтрат.
Системни последици и усложнения
Обикновено диагнозата PPD се поставя от клиничния преглед; може обаче да е необходима биопсия, за да се разграничи от други субекти в диференциалната диагноза, включително васкулит на малки съдове, тромбоцитопения, хипергамаглобулинемична пурпура на Waldenstrom, вариант на mycosis fungoides, алергичен контактен дерматит, изригвания на лекарства и дермален кръвоизлив, вторичен при венозна хипертония. Подходящата история също може да помогне за диференцирането на тези диагнози.
Възможности за лечение
Локални кортикостероиди (например, мометазон фуроат маз 0,1%, прилаган ежедневно в продължение на 2-3 месеца, крем бетаметазон дипроприонат 0,05% два пъти дневно) +/- антихистамини
Локални инхибитори на калциневрин, по-специално пимекролимус (два пъти дневно)
Пентоксифилин (300 mg дневно x 8 седмици, 100 mg три пъти дневно или 400 mg три пъти дневно x 3 месеца)
Калциев добезилат (Cd): 500 mg два пъти дневно x 2 седмици, след това 500 mg дневно x 3 месеца
Аскорбинова киселина (500 mg два пъти дневно) + рутозид (50 mg два пъти дневно)
Колхицин (0,6 mg два пъти дневно)
Гризеофулвин (500-750 mg/ден x 4 седмици)
Циклоспорин А (начална доза 5 mg/kg/дневно и намалена на интервали от 2 седмици до 1,5 mg/kg/дневно)
Psoralen плюс ултравиолетов A (PUVA) (лечението е 3x/седмица за 29 лечения с кумулативна доза 200J/cm2; Начална доза 0,5J/cm2 с 40% стъпки при всяко посещение x 8 експозиции; 3x/седмица с 8-метоксипсорален при 0,6 mg/kg телесно тегло 2 часа преди UVA облъчване, начална доза 0,5-2,5 J/cm2, нарастваща 0,5-1 J/cm2 с всяко третиране за максимум 6-12 J/cm2 за 4-6 седмици)
Тесен лентов UVB (3x/седмица x 5 месеца, след което се съкращава до едно третиране на всеки 2 седмици)
Локална фотодинамична терапия (5-аминолевулинова киселина (ALA), приложена под оклузия в продължение на 3 часа, след това облъчена с помощта на интензивна импулсна светлина с прекъсващ филтър 590nm, плавност 18-20J/cm2, енергията е двойно импулсна при 3,5 ms и продължителността на импулса 20ms на интервали от 3 седмици; локален мети-ALA при запушване за 3 часа, след това облъчен от лампа PDT 1200 с червена светлина 15J/cm2 при 50mW/cms за 7 процедури)
Компресионни чорапи, ако се влошат от повишено венозно налягане
Оптимален терапевтичен подход за това заболяване
Обикновено лечението не е необходимо, освен ако лезиите не са симптоматични. Cosmesis често може да бъде съображение с възможностите за лечение, но това може да зависи от пациента.
Ако лезиите са сърбежни или имат значителна еритема, локалните кортикостероиди могат да бъдат полезни. Трябва да се внимава за преглед на дългосрочните странични ефекти на локалните стероиди. Ако сърбежът е значителен, могат да се добавят антихистамини за облекчаване на симптомите. Обикновено локалните стероиди са най-ефективното противовъзпалително средство; има обаче един случай на случай на лихен ауреус, непокорен към локални кортикостероиди и пимекролимус е иницииран. Значително подобрение се наблюдава в рамките на 3 седмици след ежедневното прилагане на лекарството.
Има няколко съобщения за случаи, при които фототерапията е била успешна. Смята се, че механизмът е имунна модулация с променена активност на Т-лимфоцитите и едновременно потискане на производството на интерлевкин-2. PUVA е най-докладван; обаче, напоследък се съобщава, че и NBUVB, и фотодинамичната терапия са успешни. С всички горепосочени физически модалности, възпалителната хиперпигментация е проблем.
Налице е вълнуващо ново терапевтично обмисляне на допълнителна терапия, по-специално калциев добезилат (Cd), както и аскорбинова киселина с рутозид (50 mg два пъти дневно).
Някои доказателства разкриват повишена съдова пропускливост, вторична за дефекти в извънклетъчния матрикс. Биофлавиноидите инхибират еластазата и хиалуроназата, което може да бъде предложения механизъм на действие за ползите от тези съединения. Аскорбиновата киселина е антиоксидант, който може да помогне за намаляване на съдовата пропускливост, подобно на калциевия добезилат, който също може да има същия ефект, вторичен спрямо антиоксидантните свойства.
Има и няколко случая на случаи на разрешаване на пурпурата на Шамберг, когато се лекува с пентоксифилин в различни дози. След 2-3 месеца имаше пълно разрешаване на лезиите, но това се наблюдава в ограничен брой случаи. Доказателствата зад тези открития могат да бъдат, че терапията с пентоксифилин е свързана с намаляване на експресията на адхезионни молекули. В допълнение, това лекарство може също да повлияе на прилепването между Т-клетките и кератиноцитите, като по този начин намалява екзоцитозата на лимфоцитите в епидермиса.
Има само анекдотични съобщения за следните лекарства, които са ефективни при лечение на PPD: колхицин, гризеофулвин и циклоспорин А.
Ако венозната недостатъчност е проблем, компресионните чорапи могат да бъдат много полезни и трябва да се избягва продължителна зависимост на краката.
Като цяло има много съобщения за опити за лечение на тези дерматози с различни лекарства; повечето обаче са били неуспешни, включително локални стероиди. Те са най-ефективни за облекчаване на симптомите, когато са налице. По това време най-интересният и обещаващ е пероралният рутозид (50 mg два пъти дневно) и аскорбиновата киселина (500 mg два пъти дневно) и по-нататъшни проучвания са оправдани. Друго предимство е, че имат минимални странични ефекти. Другата модалност би била фототерапията; пациентите обаче трябва да бъдат предупредени за възможността за постинфламаторна хиперпигментация, както и за ограниченията на застрахователното покритие.
Управление на пациентите
Важно е да се вземат внимателни анамнези за лекарства, като се обръща особено внимание на изброените по-горе лекарства. Специфична лабораторна оценка би включвала пълна кръвна картина с диференциален, коагулационен скрининг, както и С-реактивен протеин. Ако се подозира моноклонална гамопатия, трябва да се оценят серумните нива на IgG, IgM и IgA. Може да се обмисли тест на Хес или тест на Румпел-Лийд, за да се оцени чупливостта на капилярите, което ако е положително, ще разкрие дисфункция на тромбоцитите.
Важно е да се търсят признаци на хронична инфекция, включително хепатит, както и други свързани системни заболявания като ревматоиден артрит. И накрая, въз основа на анамнезата и физическите данни, опитайте се да изключите контактен дерматит и хронична венозна недостатъчност. Като цяло, проследяването е оправдано след първоначална консултация, за да се потвърди, че изригването е стабилно и асимптоматично.
Необичайни клинични сценарии за разглеждане при управлението на пациентите
Най-тревожният аспект на горния диференциал е, че рядко се съобщава за капилярит, предшестващ случаи на кожен Т-клетъчен лимфом. В тези случаи може да е необходима кожна биопсия, за да се направи разлика между двете.
Какви са доказателствата?
Sardana, K, Sarkar, R, Sehgal, VN. „Пигментирани пурпурни дерматози: общ преглед“. Int J Dermatol. об. 43. 2004. с. 482-8. (Преглед на PPD, включително всички варианти, включително патология и възможности за лечение, както и историческа перспектива.)
Ling, TC, Goulden, V, Goodfield, MJ. „PUVA терапия при лишей ауреус“. J Am Acad Dermatol. об. 45. 2001. с. 145-6. (Доклад за случай на лихен ауреус, непокорен към локална терапия, която се подобри драстично след осем сесии на два пъти седмично PUVA лечение.)
Dessoukey, MW, Abdel-Dayem, H, Omar, MF, Al-Suweidi, NE. „Пигментирана пурпурна дерматоза и профил на хепатит: доклад за 10 пациенти“. Int J Dermatol. об. 44. 2005. с. 486-8. (Съобщава се, че десет пациенти имат PPD, 5 от които имат антитела срещу вируса на хепатит С и 2 срещу вируса на хепатит В.)
Hanna, S, Walsh, N, D’Intino, Y, Langley, RG. „Mycosis fungoides, представящ се като пигментиран пурпурен дерматит“. Педиатър Дерматол. об. 23. 2006. с. 350-4. (Доклад за случая и обширен преглед на литературата на предишните случаи на PPD, по-късно диагностицирани като mycosis fungoides.)
Ким, SK, Kim, EH, Kim, YC. „Лечение на пигментирана пурпурна дерматоза с локална фотодинамична терапия“. Дерматология. об. 219. 2009. стр. 184-6. (Доклад за два случая на PPD непокорни към стандартните терапии, показващи умерен отговор на PDT.)
Lasocki, AL, Kelly, RI. „Теснолентовата UVB терапия като ефективно лечение на болестта на Шамберг“. Australas J Dermatol. об. 49. 2008. с. 16-18. (Доклад за случай на 33-годишен джентълмен с болест на Шамберг, която се е повторила след прекратяване на приема на перорален преднизилон. Той е започнал с теснолентов UVB три пъти седмично x 5 месеца. Той ще остане ясен само по едно лечение на всеки 2 седмици; обаче, по-малко от това би причинило повторение.)
Bohn, M, Bonsmann, G, Luger, TA. „Разделителна способност на лишей ауреус при 10-годишно дете след локален пимекролимус“. Br J Dermatol. об. 150. 2004. стр. 519-520. (Писмо, описващо доклад за случай на лишей аурен, неповлияващ се от локални стероиди. Пациентът е започнал лечение с пимекролимус два пъти дневно и отбелязва значително подобрение след 3 седмици. След 10 седмици е имало пълно изчистване, с един рецидив, който е отговорил отново на пимекролимус, след които не са наблюдавани допълнителни лезии.)
Reinhold, U, Seiter, S, Ugurel, S, Tilgen, W. „Лечение на прогресивна пигментирана пурпура с перорални биофлавоноиди и аскорбинова киселина: Отворено пилотно проучване при 3 пациенти“. J Am Acad Dermatol. об. 41. 1999. с. 207-8. (Приложен е доклад за 3 пациенти, лекувани с перорален рутозид (50 mg два пъти дневно) и аскорбинова киселина (500 mg два пъти дневно); в края на 4-седмичното лечение е постигнат пълен клирънс и остава в края на 3 месеца след лечение.)
Panda, S, Malakar, S, Lahiri, K. „Перорален пентоксифилин срещу локален бетаметазон при болест на Шамберг: сравнително рандомизирано заслепено изследователско проучване с паралелна група“. Arch Dermatol. об. 140. 2004. с. 491-3. (Рандомизирано проучване, заслепено от изследователи, сравняващо клиничната ефективност на перорален пентоксифилин 400 mg три пъти дневно и локален крем Betamethasone dipropionate 0,05% два пъти дневно. В краткосрочен план е установено, че пероралният пентоксифилин е по-ефективен от локалния стероид;, са необходими допълнителни дългосрочни проучвания.)
Нито един спонсор или рекламодател не е участвал, одобрил или платил за съдържанието, предоставено от Support Support in Medicine LLC. Лицензираното съдържание е собственост и защитено от DSM.
- Контури на патологията - пигментирана пурпурна дерматоза
- Метаболитен синдром и безалкохолна мастна чернодробна болест Анали на хепатологията
- Метаболитен синдром; модерен вариант на свързана със стреса болест; Revista Española de Cardiología
- Не е написано на камък Микробна профилактика на едно бъбречно заболяване WELLNEWS
- Здравословно метаболитно затлъстяване и развитие на хронична бъбречна болест Кохорно проучване Анали на