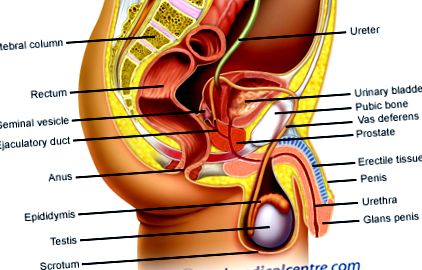
Какво е рак на простатата (аденокарцином на простатата)?
Статистика за рака на простатата
Ракът на простатата е шестият най-често срещан рак в света и най-честата форма на рак при австралийските мъже (след немеланомен рак на кожата), които имат най-висока честота на този вид рак в света (105 случая на 100 000 мъже). Всеки шести мъж ще развие рак на простатата в даден момент от живота си. Въпреки че ракът на простатата е втората най-честа причина за рак при коренното население на Австралия (след рак на белия дроб), честотата е по-ниска при мъжете от коренното население, отколкото при мъжете от коренното население. Не е ясно дали австралийците от коренното население наистина са по-малко склонни да развият рак на простатата, или по-ниските нива на скрининг и диагностични тестове, както и по-кратката продължителност на живота са фактори, допринасящи за това.
Наблюдава се значително увеличение на процента на диагностициран рак на простатата, тъй като скринингът на асимптоматични мъже стана популярен през 90-те години. Този скрининг се извършва чрез Pростат Специфичен Antigen (PSA) тестване.
Средната възраст по време на диагностициране на рак на простатата е 68,4 години и 85% от новите случаи се наблюдават при мъже на възраст над 60 години. След диагностицирането приблизително 85% от мъжете оцеляват в продължение на 5 години или повече. До 85-годишна възраст една четвърт от австралийските мъже ще бъдат диагностицирани с рак на простатата и 1 на 25 ще умре от него.
Рискови фактори за рак на простатата
Основният рисков фактор за рак на простатата е възрастта. Ракът на простатата рядко се диагностицира преди 40-годишна възраст. След 40 честотата нараства бързо. PSA тестовете обикновено не се провеждат при мъже на възраст под 50 години, освен ако нямат значителни рискови фактори. Процентът на рак на простатата на различна възраст е както следва:
| 20–30 | 2–8% |
| 31–40 | 9–31% |
| 41–50 | 3–43% |
| 51–60 | 5–46% |
| 61–70 | 14–70% |
| 71-80 | 31–83% |
| 81–90 | 40–73% |
Генетика
Около 5–10% от рака на простатата се дължи на генетични дефекти, така че мъжете, които имат фамилна анамнеза, са по-изложени на риск да се развият сами. Мъжете, които имат роднина от първа степен (брат, баща, син), които са имали рак на простатата, са два или три пъти по-склонни сами да развият рак на простатата. Този риск може да е по-висок, ако роднината е била диагностицирана преди 60-годишна възраст.
Идентифицирането на определени гени, участващи в рака на простатата, се оказа предизвикателство. Гените BRCA1 и BRCA2 са свързани с два до пет пъти по-висок риск от рак на простатата.
В американски проучвания чернокожите мъже имат по-висок процент на развитие на рак на простатата, отколкото белите или испанците. Местните австралийци са изложени на по-малък риск от диагностициране на рак на простатата, отколкото белите австралийци.
начин на живот
При кавказците пушенето е свързано с по-голям брой смъртни случаи поради рак на простатата.
Затлъстяването може да бъде свързано с по-агресивни форми на рак на простатата, но не и с повишена честота. Връзката между рака на простатата и диетата е широко проучена. Важните открития включват:
- Диета с високо съдържание на животински мазнини може да допринесе за рак на простатата;
- Диета с ниско съдържание на зеленчуци може да бъде рисков фактор за рак на простатата; и
- Приемът на соя може да има умерен защитен ефект срещу рак на простатата.
Други
Други мъже, които са изложени на повишен риск от рак на простатата, са тези, които са имали високи нива на PSA или необичайни биопсии на простатата в миналото.
В миналото се смяташе, че нивата на тестостерон са свързани с развитието на рак на простатата, но изглежда не е така.
Прогресия на рак на простатата
В много случаи ракът на простатата се разпространява толкова бавно, че никога не причинява заболяване и пациентът често ще умре от други причини, преди ракът да може да причини смърт. Ако обаче ракът не се лекува, възможно е той да се разпространи в локалните тазови лимфни възли и в крайна сметка да се разпространи в други части на тялото (метастази). Това в крайна сметка може да доведе до органна недостатъчност и смърт. Костните метастази от рак на простатата са често срещани. За мъжете, които решат да не се подлагат на окончателно локално лечение, вероятността им да оцелеят е свързана с агресивността на рака на простатата.
Без лечение 10-годишната преживяемост, специфична за заболяването, при мъже с рак на простатата от степен 1 (оценка по Gleason 2 до 4) е 87%, като метастазите са налице в 20%. От мъжете с рак на степен 2, 42% развиват метастази на 10 години. Десетгодишната преживяемост с рак на простатата степен 3 (Gleason 5 до 7) е 34% без лечение.
Друго проучване установи, че 40% от мъжете, които не са имали лечение на рак на простатата, са починали от болестта след петнадесет години. Около 80% от мъжете, избрали радикална простатектомия, са оцелели.
Симптоми на рак на простатата
В момента повечето диагностицирани ракови заболявания на простатата нямат симптоми. Ракът се открива поради необичайни нива на PSA. В миналото ракът на простатата беше диагностициран поради необичайно дигитално ректално изследване (DRE) или поради наличието на пикочни симптоми като затруднено стартиране на потока урина (колебливост), спешно бързане до тоалетната (спешност), необходимост от отделяйте често урина през нощта (ноктурия) и капене на урина в края на потока (крайно дриблиране). Не забравяйте обаче, че тези пикочни симптоми са по-често причинени от доброкачествена простатна хиперплазия (ДПХ) или от инфекции на пикочните пътища.
Други симптоми, които могат да предизвикат подозрения за рак на простатата, включват новопоявила се еректилна дисфункция, кръв в урината (хематурия), кръв в спермата (хематоспермия) или симптоми на метастатично заболяване (напр. Болка в костите).
Клинично изследване на рак на простатата
Лекарят ще извърши дигитален ректален преглед. Това включва поставяне на пръст в ръкавица в ректума, за да се опипа простатата и да се определи дали тя е увеличена или има бучки. PSA и DRE обикновено се извършват заедно, за да се провери за рак на простатата. Изследването на PSA изисква да се направи кръвен тест.
Как се диагностицира ракът на простатата?
Извършва се кръвен тест за проверка на нивата на простатно специфичен антиген (PSA). Ако нивото на PSA при мъжа е по-високо от 4 ng/mL, това може да означава, че той е изложен на повишен риск от рак на простатата. Повечето мъже с повишен PSA обаче нямат рак на простатата.
Ако са необходими повече изследвания, следващият етап обикновено е биопсия на простатата, която се извършва с помощта на ултразвук през ректума. Използва се устройство за прокарване на игли в простатата и изтеглянето им с тъкан вътре. Простатната тъкан се изследва под микроскоп. Ако се открие рак, той получава оценка по Gleason, която оценява агресивността на рака.
Сериозните усложнения поради биопсия на простатата са редки. Хоспитализация (обикновено при инфекции на пикочните пътища) или задържане на урина се срещат в по-малко от 1% от случаите. Едно проучване установи следните нива на усложнения:
- Тези симптоми обикновено са краткосрочни. Кръв в спермата (51%);
- Кръв в урината (23% по-дълго от три дни);
- Треска (3,5%); и
- Ректално кървене (1,3%).
Ако ракът бъде идентифициран при биопсия, лекарят ще извърши допълнителни изследвания, като дисекция на лимфни възли или КТ, за да види дали ракът се е разпространил.
Прогноза на рак на простатата
Поради скрининга на PSA, ракът на простатата обикновено се диагностицира по-рано и при по-млади мъже. Рискът човек да бъде диагностициран с рак на простатата в даден момент от живота си е 1 на 6 (17%), а 3% от мъжете умират от рак на простатата. При аутопсия се установява, че една трета от мъжете на възраст под 80 години и две трети от мъжете на възраст над 80 години имат рак на простатата. Тези данни показват, че повечето мъже умират с рак на простатата, а не от него. На пет години 99% от мъжете с диагноза рак на простатата са все още живи. На 10 години 95% са все още живи.
Определянето на степента на разпространение на рака е известно като „стадиране“. Ракът, който се ограничава до простатната жлеза, обикновено се лекува. Прогнозата не е толкова добра, ако ракът се е разпространил локално. Ако ракът се е разпространил в други части на тялото, като костите, е много трудно да се излекува. Лечението е фокусирано върху забавяне на разпространението на болестта и мъжете все още могат да живеят дълги години с добро качество на живот.
Прогнозата е свързана и със степента на рака, представена от оценката на Gleason, която е мярка за това колко агресивен е ракът. 40% от мъжете с оценка от 8 до 10 на Gleason са живи и без болести на 10 години. Повече от 90% от мъжете с локализирани тумори и резултати на Gleason от 2 до 4 са живи на 5 години.
Лечение на рак на простатата
Активно наблюдение
Рискът от някои малки, неагресивни, локализирани ракови заболявания на простатата, които някога се разпространяват, е много нисък. В тези случаи рисковете от лечението могат да надхвърлят ползите. Следователно лекарят може да препоръча „зорко чакане“, известно още като „активно наблюдение“.
При внимателно изчакване нивата на рак и PSA се наблюдават, но не се провежда активно лечение. Това може да е особено подходящо за мъже, които имат продължителност на живота под 10 или 15 години, поради напреднала възраст или други медицински проблеми.
Местно лечение
Ако мъжът избере лечение на рак на простатата, основните възможности в Австралия включват операция, лъчетерапия и хормонална терапия. Няма доказателства с добро качество, че един подход е по-добър от друг, така че изборът на лечение се основава на следните съображения:
- Възраст, общо медицинско състояние и други медицински проблеми. Ако мъжът има продължителност на живота по-малка от 10 години, окончателното лечение може да не се препоръчва.
- Резултат от серумен PSA и Gleason
- Разпространение на рака
- Резултати, свързани с възможностите за лечение
- Странични ефекти и последици за качеството на живот, свързани с възможностите за лечение
Радикална простатектомия
Радикалната простатектомия (RP) включва отстраняване на простатата чрез разрез на долната част на корема или чрез операция на ключалка (лапароскопска). RP обикновено включва 4-8 дневен престой в болница. Уринарен катетър (тръба през пениса в пикочния мехур) с прикрепена торбичка за урина остава на място поне 2 седмици след операцията. Смъртността поради радикална простатектомия е 0,5%, като се увеличава до 1% при мъжете над 75 години.
Сексуалната дисфункция може да се появи при 20–70% от пациентите след RP, а проблеми с пикочните пътища при 15–50%. В някои случаи може да е възможна двустранна операция, щадяща нервите. В някои случаи RP може да бъде последвано от лъчетерапия.
Вижте също роботизирана радикална простатектомия.
Лъчетерапия (лъчева терапия с външен лъч)
Външната лъчетерапия (EBRT) може да се използва с RP или хормонална терапия за лечение на рак на простатата.
Лъчите на лъчение (като рентгенови лъчи) са насочени към простатата от машина, която се движи около тялото. Лъчите убиват раковите клетки. Малки татуировки могат да бъдат поставени върху кожата, за да се уверите, че лъчът е на точното място и да сведете до минимум увреждането на здравата тъкан.
Тази процедура се извършва в амбулаторни условия и мъжете обикновено са в състояние да поддържат нормалните си дейности. Радиотерапията може да доведе до сексуална дисфункция в 20–45% от случаите, уринарна инконтиненция при 2–16% и нарушение на работата на червата при 6–25% от мъжете, които преди са били нормални в тези области.
За допълнителна информация относно EBRT вижте лъчетерапия при рак на простатата.
Брахитерапия (вътрешна лъчетерапия)
Има два основни вида брахитерапия:
- Използване на радиоактивни пелети: Това включва поставяне на малка радиоактивна пелета в простатата (засяване). Пелетата губи радиоактивността си с течение на времето и не се отстранява. Тази опция може да се използва за нисък резултат по Gleason, нисък PSA, малък, локализиран рак на простатата. Нежеланите реакции като болезнено уриниране, лош поток на урина и дразнене на пикочния мехур са чести и могат да започнат месец след лечението; постепенно се подобрява за 12 месеца.
- Използване на игли с широк отвор: Този тип брахитерапия включва вкарване на широкопробивни игли в простатата, чрез които могат да се дадат радиоактивни източници. След няколко дни лечение иглите се отстраняват. Този тип брахитерапия се използва заедно с EBRT за по-големи, по-агресивни тумори. Иглите могат да причинят локален дискомфорт, обикновено облекчен от болкоуспокояващи. Други нежелани реакции са подобни на тези за EBRT.
Хормонална терапия (андрогенна депривация)
В допълнение към EBRT може да се използва хормонална терапия. Използва се също като палиативно лечение (т.е. лечение на рак на простатата, който не може да бъде излекуван). Хормоналната терапия не подобрява резултатите, когато се използва преди хирургично лечение.
Изглежда, че тестостеронът стимулира растежа на рака на простатата. Терапията за лишаване от андроген (ADT) има за цел да намали нивата на тестостерон. Това може да се постигне чрез отстраняване на тестисите (често заменени с протези) или медицинска кастрация с лекарства.
Страничните ефекти на ADT включват горещи вълни, загуба на либидо, наддаване на тегло, еректилна дисфункция, гинекомастия, задържане на течности, остеопороза и промени в настроението.
Палиативно лечение
Понякога ракът на простатата се диагностицира и е твърде напреднал, за да бъде излекуван чрез операция или лъчетерапия. В тези случаи лечението се нарича „палиативно“. Палиативното лечение е предназначено за облекчаване на симптомите, поддържане на качеството на живот и в много случаи удължаване на живота. Няма да излекува болестта.
- Трансуретерална резекция на простатата (TURP) може да се извърши за облекчаване на обструктивните симптоми, дължащи се на рака.
- Хормонална терапия: ADT е основата на лечението на рак, който не може да се резектира (отстраним чрез операция). В крайна сметка ракът вече няма да реагира на ADT.
- Бисфосфонати и аналгезия могат да се използват за лечение на рак, разпространен в костите.
- EBRT може да се използва за лечение на болка, свързана с костни метастази.
Относителни странични ефекти на различни лечения
- Радикалната простатектомия и брахитерапията водят до по-високи нива на уринарна инконтиненция и сексуална дисфункция, отколкото EBRT. Двустранната операция, щадяща нервите (не е възможна във всички случаи) намалява тази разлика.
- RT причинява повече дисфункция на червата, отколкото операция.
- Брахитерапията причинява по-обструктивни и иритативни пикочни симптоми.
Препоръки за лечение
Доказателствата за добро качество на най-добрия подход при рак на простатата са ограничени, но са предложени следните стратегии за лечение:
- Нискорискова болест: Радикална простатектомия, монотерапия с брахитерапия или EBRT.
- Среднорискова болест: EBRT или операция. Ролята на брахитерапията сама по себе си е противоречива. Брахитерапията плюс EBRT може да превъзхожда самостоятелно EBRT, въпреки че това също е противоречиво.
- Високорискова болест: Радикална простатектомия със или без адювантна EBRT, или EBRT плюс ADT. Само EBRT или брахитерапията обикновено не са подходящи.
- Гадене и повръщане (повръщане) HealthEngine Blog
- Хирургия за отслабване HealthEngine Blog
- Хранене на простатата за пациенти с рак Stanford Health Care
- Рак на простатата
- Оцелелият от рак на простатата се застъпва за здравословно хранене и упражнения