Съдържание
- 1 Определение/описание
- 2 Клинично значима анатомия
- 3 Епидемиология/етиология
- 4 Характеристики/Клинично представяне
- 5 Диференциална диагноза
- 6 диагностични процедури
- 7 Мерки за резултат
- 8 Изпит
- 9 Медицински мениджмънт
- 9.1 Вътреставни инжекции
- 9.2 Хирургично лечение
- 9.3 Фармакология
- 10 Управление на физикалната терапия
- 10.1 Съвети и образование
- 10.2 Терапия с упражнения
- 10.3 Ръчна терапия
- 10.4 Модалности за топлина и студ
- 10.5 Хидротерапия
- 10.6 Акупунктура
- 10.7 Електротерапия
- 10.7.1 Ултразвук
- 10.7.2 ДЕСЕТИ
- 11 Референции
Определение/описание
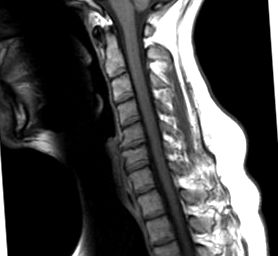
Артрозата на шийните прешлени може да се определи като дегенеративно разстройство на С1-С7, усложнено от възпалителни реакции. Това е много сложно заболяване с множество причини [1], което засяга междупрешленните дискове, гръбначните тела, междупрешленните връзки, хиалинния хрущял, подлежащата кост, ставната капсула и зигоапофизарните стави. Това може да доведе до образуване на остеофити или субхондрални кисти и може да предизвика хипертрофия на ставния процес. [2] Остеоартритът на маточната шийка също може да се нарече цервикална спондилоза.
Клинично значима анатомия
Компонентите на шийните прешлени, които са засегнати от остеоартрит, са;
- Ставен хрущял.[1] Първоначално се появяват фибрилация и плитки ямки, които първоначално фокално засягат повърхността на хрущяла. В по-напреднал стадий това може да еволюира до по-дълбоко трептене и фисуриране, отлепване и образуване на ямки, докато се засегне субхондралната кост. [2]
- Синовиум[1]
- Uncovertebral стави. Остеофитите се образуват на ставните повърхности на нецинирания процес. Тези остеофити могат да възпрепятстват анатомични структури като шиен гръбначен мозък, корен на гръбначния нерв, радикуларна артерия, гръбначна артерия и шиен симпатиков багажник.
- Фасетни стави. Те са наклонени на 45 ° от хоризонталата. Повърхностите на ставите обикновено са равнинни, но не са плоски. [2]
- Междупрешленни дискове. Между C0 – C1 и C1-C2 няма междупрешленни дискове. Основни фактори за развитието и прогресирането на остеоартроза на фасетните стави са подравняването на ставите и разпределението на натоварването. [2]
- Цервикален сплит. Образуването на остеофити или прогресивното изтъняване на хрущяла може да стесни междупрешленния отвор, през който излизат корените на цервикалния нерв. [2] [3]
- Междупрешленни връзки.
Епидемиология/етиология
Шийният остеоартрит може да бъде генерализиран, понякога обхващащ целия цервикален регион, но обикновено е по-локализиран между 5-ти и 6-ти и 6-ти и 7-ми шийни прешлени.
Всеки може да развие цервикален остеоартрит, но това е рядко при хора на възраст под 40-50 години, честотата се увеличава с възрастта, жените имат по-висок риск за цервикален ОА от мъжете. [4] Това е често срещано при хора на възраст над 50 години и особено ако тези хора, които са имали работа, включваща оставане в една статична позиция за дълги периоди, т.е. четене, писане и други кариери, базирани на бюрото. [5]
Шийката на матката може да има много причини като механично пренапрежение на става (напр. Работа с инструменти, които генерират интензивни вибрации), предишни костни фрактури или други наранявания на врата, претоварване в млада възраст, асиметрия на позата или асиметрично натоварване на ставата.
Остеоартритът на фасетните стави (FJOA) е тясно свързан с отделното, но функционално свързано състояние на дегенеративно заболяване на диска, което засяга структури в предния аспект на гръбначния стълб. Смята се, че FJOA и дегенеративното заболяване на диска са често срещани причини за болки в гърба и шията, които от своя страна оказват огромно въздействие върху здравните системи и икономиките. [2]
Характеристики/Клинично представяне
ОА се характеризира с болка, скованост, крепитация, ограничен обхват на движение и понякога нестабилност на ставите и лек синовит. Болката обикновено се локализира около засегнатата става, но може да се появи препоръчителна болка. Болка, свързана с FJOA, може да възникне от ноцицептори в и около ставите, включително ноцицептори в самата кост, тъй като фасетните стави и техните капсули са добре инервирани. Болката може да излъчва към тила, медиалната граница на лопатката и горните крайници. Болката често се влошава при движение на ставите и може да бъде по-силна в края на деня. Сутрешната скованост може да бъде често срещана характеристика, но обикновено се разсейва с движение. Ограничено движение може да възникне поради болка, удебеляване на капсулите и наличие на остеофити. [6]
Остеофитите могат да се образуват около междупрешленните стави и да причинят неврологични симптоми поради компресия на гръбначните нерви (цервикална радикулопатия). Стесняването на гръбначния канал (цервикална стеноза) може също да причини компресия на гръбначния мозък и проблеми с кръвообращението от компресия на съдови структури. Извършването на ЯМР може да бъде полезно за потвърждаване на наличието на компресия на гръбначния мозък (цервикална миелопатия).
Информираността за потенциалните червени знамена е от съществено значение, което може да означава по-сериозен проблем: [7]
- Злокачествено заболяване, инфекция или възпаление
- Треска, нощно изпотяване
- Неочаквана загуба на тегло
- История на възпалителен артрит, инфекция, туберкулоза, HIV инфекция, наркомания или имуносупресия
- Болезнена болка
- Неразрешима нощна болка
- Цервикална лимфаденопатия
- Изключителна нежност върху тялото на прешлен
- Нарушение на походката или несръчни ръце, или и двете
- Обективен неврологичен дефицит
- Внезапно начало при млад пациент предполага пролапс на диска
- Анамнеза за тежка остеопороза
- Капковите атаки, особено при движение на врата, предполагат съдови заболявания
- Неразрешима или нарастваща болка
Продължителното периферно възпаление в и около фасетните стави може да доведе до централна сенсибилизация, невронална пластичност и развитие на хронична гръбначна болка.
Диференциална диагноза
Има и други условия, които трябва да имате предвид, преди да поставите диагноза: [7]
- Други неспецифични лезии на болката във врата: остър щам на шията, болка в шийката на позата или камшичен удар
- Фибромиалгия и психогенна болка в шията
- Механични лезии: пролапс на диска
- Дифузна идиопатична скелетна хиперостоза
- Възпалително заболяване: ревматоиден артрит, анкилозиращ спондилит, ревматична полимиалгия, псориатричен артрит, септичен артрит, реактивен артрит
- Метаболитни заболявания: болест на Paget, остеопороза, подагра или псевдоподагра
- Остеомиелит или туберкулоза
- Злокачественост: първичен тумор, вторични отлагания или миелом
Диагностични процедури
Диагнозата обикновено се основава на клиничното представяне. [8]
- Болка в обхвата на движение
- Ограничение на обхвата на движение
- Сензорна загуба на долните крайници, загуба на рефлекс, двигателна слабост, причинена от удар на корен на нерва
- Псевдоклаудикация, причинена от гръбначна стеноза
Рентгенологията може да се използва и за определяне на ОА, но някои индивиди с рентгенологични признаци могат да останат асимптоматични. [8] Келгрен и Лорънс разработи система за степенуване на радиологичния вид на ставата с остеоартрит. [9] Ако се оценят повече от една става в група, тогава се отчита най-тежката степен:
| нормално (без признаци на остеоартрит) | 0 | |
| съмнителна промяна (несигурна) | 1 | остеофити в крайните стави и периартикуларни костилки |
| категоричен, минимален до лек | 2 | стесняване на ставното пространство |
| категоричен, умерен | 3 | кистозни области със склеротични стени в субхондралната кост |
| категоричен, тежък | 4 | деформация на костта (променена форма) |
Резултатни мерки
Функционалният статус и мярката за увреждане (оценка на ежедневните дейности) могат да бъдат оценени чрез скалата за болка и увреждане на врата (NPAD) и индекса за увреждане на врата (NDI). [10]
- Скалата за болка и увреждане на врата (NPAD) е съставен индекс, включващ 20 елемента, които измерват интензивността на болката във врата, нейната намеса в професионалните, развлекателни, социални и функционални аспекти на живота, както и наличието и степента на свързаните емоционални фактори.
- Индексът за увреждане на врата (NDI) е попълнен от пациента и специфичен за състоянието въпросник за функционално състояние. Този въпросник се състои от 10 елемента, включително болка, лични грижи, повдигане, четене, главоболие, концентрация, работа, шофиране, сън и отдих. Този въпросник е създаден, за да даде информация за това как болката във врата е повлияла на способността на пациента да се справя в ежедневието.
NPAD и NDI се разглеждат като валидни мерки за самостоятелно докладвани увреждания, свързани с болки в шията.
Преглед
Тъй като остеоартритът е предимно клинична диагноза, анамнезата на пациента и физическият преглед обикновено са достатъчни, за да се направи сигурна диагноза. Болки в ставите и ограничен обхват на движение са обичайни симптоми при пациенти с цервикален остеоартрит. Болката има тенденция да се влошава с активност, особено след период на почивка (желиращ феномен). [11]
Физикалният преглед следва нормален преглед на маточната шийка и включва: [2]
- Инспекция: стойка, оток, еритем, доказателства за травма, мускулна атрофия, кожни аномалии и деформация на ставите.
- Палпация на фасетни стави, изследване на анатомични аномалии, температура и чувствителност.
- Обхват на движение на цервикалната област и раменната област.
- Стрес на фасетните стави: болката се увеличава с хиперекстензия, разширение-въртене на врата. Болката намалява, докато правите флексия на врата.
- Неврологична оценка: двигателна и сензорна оценка на усещането, рефлексите и мускулната сила. Могат да се посочат и други специални тестове: знак L’hermitte, тест на Хофман, Бабински.
- Мускулно тестване: търсене на миофасциални задействащи точки в стерноклеидомастоида, цервикални параспинални мускули, лопаточни лопатки, горната трапеция и подокципиталната мускулатура.
Медицински мениджмънт
Следните стратегии за медицинско управление са посочени само когато всички други консервативни методи са се провалили.
Вътреставни инжекции
Вътреставните кортикостероиди се препоръчват при остеоартрит на тазобедрената и колянната става. Ефектите на кортикостероидите върху цервикалния остеоартрит трябва да бъдат изследвани. [11]
Хирургично лечение
Има индикации, че изрязването и сливането на предния цервикален интервертебрален диск (операция Cloward) заедно с отстраняването на свързаните с тях артритни костни шпори, притискащи нервите и гръбначния мозък, могат да облекчат болката и мускулната слабост при пациенти с цервикален остеоартрит с неврологична болка . [11]
Фармакология
В краткосрочен план може да се постигне известна полза от употребата на хондроитин (самостоятелно или в комбинация с глюкозамин). Други възможности могат да бъдат ацетаминофен, НСПВС или опоиди. [11]
Управление на физикалната терапия
Основните цели на управлението на цервикалния ОА са:
- намаляване на болката и сковаността
- подобряване на подвижността на ставите
- инхибиране на всяко по-нататъшно прогресиране на увреждане на ставите
Съвети и образование
Предоставянето на информация, свързана с разстройството, управление на стреса и постурални съвети в ежедневните дейности, работата и хобитата също трябва да бъде част от всеки план за лечение. [7] Предоставянето на насърчение и мотивация, където е необходимо, също е ключов компонент. [12]
Съветите и образованието относно добрата стойка на врата са ключова част от лечението с напредването на състоянието, тъй като стойката на врата може да повлияе негативно на всеки пациент. Съветът за сън е, че страничното лежане е предпочитаното положение и се препоръчва единична възглавница само под главата, въпреки че възглавницата с пеперуди предлага най-добрата опора, тъй като е сплескана в средата и издигнатите страни поддържат главата.
Терапия с упражнения
Лечението на цервикален остеоартрит обикновено е консервативно и може да се лекува с помощта на различни терапевтични възможности, като упражняващата терапия е ключов елемент. Упражненията включват упражнения за мобилизация, укрепване на местните мускули около засегнатата става и подобряване на цялостната аеробна годност [7] [12] Съществуват значителни доказателства, които предполагат, че физическата активност може да помогне при лечението на хронична болка и трябва да играе ключова роля в цялостното лечение план. Това ще подобри уврежданията с течение на времето и има други множество ползи за здравето.
- Проприоцептивни упражнения
- Упражнения за стабилизиране
- Упражнения за разтягане
Мануална терапия
Мануалната терапия като масаж, мобилизация и манипулация може да осигури допълнително облекчение за пациенти с цервикален остеоартрит [12]. Мобилизацията се характеризира с прилагане на лек натиск в рамките на или в границите на нормалното движение за подобряване на ROM.
Може да се обмисли манипулация, но има многобройни противопоказания като миелопатия, тежки дегенеративни промени, фрактура или дислокация, инфекция, злокачествено заболяване, нестабилност на връзките и вертебробазиларна недостатъчност, които трябва да бъдат взети под внимание.
Модалности за топлина и студ
Препоръчително е, когато прилагането на повърхностна топлина или студ се разглежда при лечението на ОА, пациентите да експериментират, за да идентифицират интервенцията, която им предлага най-голямо облекчение. [13]
Хидротерапия
Доказано е, че хидротерапията може да даде известно облекчение на пациентите, борещи се с болка и ОА. Изследванията обаче са лоши и сочат предимно краткосрочни ефекти. [12]
Акупунктура
Използването на акупунктура е свързано със значително намаляване на интензивността на болката, подобряване на функционалната подвижност и качеството на живот. Доказателствата подкрепят използването на акупунктура като алтернатива на традиционните аналгетици при пациенти с остеоартрит. [14]
Електротерапия
Ултразвук
Ултразвукът може да е от полза, но има само доказателства с ниско качество за ефективността му при остеоартрит. Повечето проучвания обаче са изследвали неговата ефективност при остеоартрит на тазобедрената става и коляното. Размерът на ефектите върху облекчаването на болката и функцията все още е неясен и положителните резултати може да се дължат изцяло на плацебо. [15]
TENS също може да осигури симптоматично облекчение. [16]
- Прекомерната консумация на кафе, свързана със затлъстяването, артрозата в ново проучване
- Хранителни токсини, които могат да причинят рак на маточната шийка, рак на черния дроб - ScienceDaily
- Рак на маточната шийка; Viva! Веганската благотворителност
- Рак на маточната шийка Здравни теми
- Преглед на рака на маточната шийка Ръководство за рак на маточната шийка