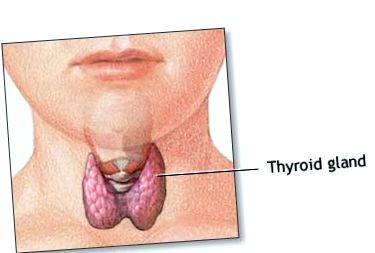
Преди да обсъдим тестовете, трябва да обхванем няколко определения:
- Т3 (трийодтиронин) - това е активният хормон на щитовидната жлеза.
- rT3 (обратен T3) - неактивна форма на Т3, която блокира активния Т3 да достигне до своите рецептори
- Т4 (тироксин) - това е прохормонът, който се превръща в активния хормон Т3.
- TSH (хормон, стимулиращ щитовидната жлеза - известен още като тиротропин) - това е хормонът, който се отделя от хипофизата и казва на щитовидната жлеза да произвежда повече хормони (най-вече Т4) и го прави, когато нивата на Т4 са ниски.
- TBG (глобулин, свързващ щитовидната жлеза) - протеин, с който по-голямата част от циркулиращите Т4 и Т3 се свързват в кръвта
За повече подробности относно работата на щитовидната жлеза и хормоните отидете на функция на щитовидната жлеза
Какви са тестовете, използвани за измерване на функцията на щитовидната жлеза?
Исторически, около началото на века, нивата на холестерол в кръвта са използвани, за да се определи дали някой е хипотиреоиден. Ако нивата на холестерола са били високи, сте били считани за хипотиреоиди и са ви давали хормон на щитовидната жлеза, докато те бъдат нормализирани. Този метод е използван в средата на века. BMR (базална скорост на метаболизма), използвана през 30-40-те години, изисква BMR машина за измерване, но е затруднена от трудности. Поглъщането на радиоактивен йод от щитовидната жлеза се счита за най-точния тест през 50-те - 60-те години, след като е станал достъпен от Атомния енергиен комплекс на Тенеси. През 60-те години това беше заменено от теста PBI (свързан с протеини йодид), когато тестът за поглъщане на радиоактивен йод загуби блясъка си. Тогава общият T4 се превърна в „златен стандарт“, който в крайна сметка ще бъде изместен от TSH, често използван като тест „The One“ днес.
Най-често срещаният тест е TSH, кръвен тест, който се използва рутинно от Вашия лекар за скрининг на дисфункция на щитовидната жлеза, ако имате симптоми на хипотиреоидизъм. Както можете да видите от горната информация, TSH не е активният хормон. Той стимулира производството на Т4, който след това трябва да се превърне в Т3, за да се превърне в активен хормон. Количеството TSH е предимно под контрола на нивата на Т4. Когато T4 е висок, TSH е нисък, а когато T4 е нисък, TSH е висок. Така че, Вашият лекар проверява дали Вашият TSH е висок и ако е такъв, Ви казва, че сте хипотиреоиди. Всички други хормони, които тялото ни произвежда, се измерват директно (т.е. естроген, тестостерон, кортизол ...). Щитовидната жлеза е единствената, измерена на 2 пълни етапа от действителния хормон, т.е. измерване на TSH вместо T3.
„Нормалният“ диапазон за TSH от 1970 до 1985 г. се счита за по-малък или равен на 10 mIU/L. От 1985 до 1990 г. диапазонът е от 0,35 до 5,5, а от 1990 г. до момента диапазонът е от 0,35 до 4,5. През 2002 г. обаче Националната академия по клинична биохимия (NACB) публикува нови насоки, в които се посочва, че когато се прави по-чувствителен скрининг, „нормалният“ TSH е между .4 и 2.5. А през януари 2003 г. Американската асоциация на клиничните ендокринолози подкрепи насоките на NACB, заявявайки, че лекарите трябва да „обмислят лечение за пациенти, които правят тестове извън границите на по-тесен марж въз основа на целевото ниво на TSH от .3 до 3.0“.
Как те определиха този нов „нормален“ диапазон? Какво имаха предвид под „по-чувствителен скрининг“? Те „изключиха хора със заболявания на щитовидната жлеза“ - хора, които са били хипотиреоидни, но са били недиагностицирани! Как се случи това? Лекарите използваха „нормалните“ стойности за TSH, за да базират диагнозата си, а не симптомите на пациента! Какъв диапазон използват лабораториите за нормалните си нива в момента 10 години след даването на тези препоръки? 0,35 до 4,5, оставяйки много хора с хипотиреоидизъм недиагностицирани!
Така че, можете да видите, че ако вашият TSH е бил 7.0 през 1972 г., не сте били считани за хипотиреоиди, но през 1992 г. ще бъдете. И ако вашият TSH е 3,2, вашият лекар най-вероятно ще каже, че сте „нормален“, въпреки че имате симптоми и най-подходящият референтен диапазон достига само до 2,5! Има и други нередности относно този брой, които го правят по-малко от обнадеждаващо за поставяне на диагнозата хипотиреоидизъм. Три от тези нередности се наблюдават при тиреоидит на Хашимото, субклиничен хипотиреоидизъм и синдром с нисък T3.
Кои са най-добрите мерки?
Най-добрите мерки за функцията на щитовидната жлеза са безплатни T3 и безплатни T4. Това ви казва колко от активния хормон, Т3 е на разположение на тъканите. T3 има кратко съществуване (полуживот) и затова наличието на наличен запас от T4 е много важно, тъй като има много по-дълъг полуживот. Може да се поръча и TSH и може да добави известна стойност в диагнозата „Субклиничен хипотиреоидизъм“. Освен това е важно да се измери TPOAb и TGAb (антитела срещу щитовидната жлеза), за да се постави диагнозата Тиреоидит на Хашимото, ако е налице. Това е много важно, тъй като показва наличието на синдром на чревна пропускливост, който може да доведе до други автоимунни заболявания и рак и е обратим и предотвратим. Обратният T3 е полезен при „Синдром с нисък T3“ и ако симптомите и лабораторните тестове не се добавят. Повечето лекари поръчват само TSH или други тестове, чиято стойност е съмнителна.
Ако моят доктор каже, че „нивата на хормоните на щитовидната жлеза са нормални“, това означава ли, че не съм хипотиреоиден, дори когато имам симптомите?
„Ако слушате пациентите си достатъчно дълго, те ще ви кажат какво имат!“ Това бяха думите на един от нашите преподаватели в медицинското училище, който преподаваше медицинска диагностика. Това е крайъгълният камък на „клиничната диагноза”! Клиничната диагноза е диагнозата, която се поставя въз основа на историята и физическото състояние - историята, която пациентът ви представя в симптоми и признаци (констатации при физически преглед). Така че, ако сте пациентът и имате симптоми и признаци на хипотиреоидизъм, значи сте клинично хипотиреоидизъм. Поставя се клиничната диагноза. След това вашите кръвни тестове се оценяват, за да се провери дали те потвърждават диагнозата. При клиничен хипотиреоидизъм кръвните тестове може да не потвърдят клиничната диагноза, но това не означава, че нямате хипотиреоидизъм.
Ето защо:
Гените ви кодират протеини - структурни протеини, които изграждат костите и съединителната тъкан, ензими, които насочват всички метаболитни биохимични реакции във вашите клетки, сигнални молекули (хормони) и техните рецептори. Ако в гена има генетична мутация, която кодира вашите рецептори на щитовидната жлеза, това означава, че те също няма да функционират. Ако случаят е такъв, бихте могли да имате нормални нива на щитовидната жлеза, но вашите рецептори също няма да реагират и ще имате симптоми на хипотиреоидизъм. Това се нарича резистентност към щитовидната жлеза. Изследователите откриват все повече случаи на това.
Това не означава, че резистентността на щитовидната жлеза е единствената причина някой да има симптоми на хипотиреоидизъм и въпреки това да има „нормални“ нива на тиреоиден хормон. Спомняте ли си по-горе, когато смениха горния „нормален“ диапазон за TSH от 5 на 2,5, защото някой реши, че включва много пациенти с хипотиреоиди в категорията „нормални“? Какво да кажа, че все още не продължава? И въпреки че използването на новата горна граница от 2,5 за TSH е препоръчано от Националната академия по клинична биохимия и 3,0 от Американската асоциация на клиничните ендокринолози, лабораториите все още използват 4,5 като горна граница!
Долен ред: Ако се чувствате като хипотиреоиди и изглеждате като хипотиреоиди, вероятно сте хипотиреоиди!
- Синтетична генна мрежа, възстановяваща ендогенния контрол на обратната връзка между хипофизата и щитовидната жлеза в експеримента
- Какво е HbA1c Определение, единици, преобразуване, тестване; Контрол
- Влиянието на диетите с високо съдържание на мазнини върху физиологичните промени при еутиреоидни и тиреоидни плъхове
- Какво е щитовидна буря или щитовидна криза
- Защо аз; m не Low Carb с Hashimoto; s Болест на щитовидната жлеза - несвързан уелнес