Оригинален редактор - Проектът Open Physio
Съдържание
- 1. Въведение
- 2 Функционална анатомия:
- 2.1 Кости:
- 2.2 Съединения:
- 2.3 Връзки:
- 2.4 Мускули:
- 3 Инервация:
- 4 Рискови фактори:
- 5 Оценка на глезенната става
- 5.1 Наблюдение
- 5.2 История
- 5.3 Нестабилност и степен на изкълчване
- 5.4 Обхват на движение (ROM)
- 5.5 Палпация
- 5.6 Специални тестове
- 5.7 Функционални движения
- 5.8 Диференциална диагноза
- 6 Лечение и рехабилитация
- 6.1 Намаляване на болката и подуването
- 6.2 Възстановяване на ROM
- 6.3 Възстановете силата
- 6.4 Възстановяване на проприоцепцията
- 6.5 Връщане към функционалната активност
- 7 ресурси
- 8 Референции
Въведение
Страничните наранявания на връзките са може би едно от най-често срещаните наранявания, свързани със спорта, наблюдавани от физиотерапевтите. Счита се, че страничните навяхвания на глезена страдат от мъже и жени при приблизително еднакви темпове; въпреки това се предполага, че женските междуученически и междуучилищни баскетболисти имат 25% по-голям риск да получат навяхвания на глезена от степен I, отколкото техните колеги от мъжки пол. Изчислено е, че на ден в Съединените щати се случват повече от 23 000 навяхвания на глезена, което се равнява на едно изкълчване на 10 000 души дневно [1] .
Страничните навяхвания на глезена се наричат инверсионни навяхвания на глезените или супинации на навяхвания на глезена. Обикновено е резултат от принудително плантарно сгъване/инверсионно движение, комплексът от връзки от страничната страна на глезена се разкъсва в различна степен. Въпреки че изкълчването на глезена е относително доброкачествено нараняване, неадекватната рехабилитация може да доведе до остатъчни симптоми, след като страничното навяхване на глезена засяга 55% до 72% от пациентите на 6 седмици до 18 месеца [2]. Честотата на усложненията и ширината на дългогодишните симптоми след изкълчване на глезена доведе до предположението за диагноза на синдрома на изкълчен глезен [3] .
Лица, които страдат от многократни повтарящи се навяхвания на глезена, са докладвани като функционално и механично нестабилни и с повишена вероятност за повторно нараняване [4] [5]. Също така трябва да се внимава да се избягват по-рядко срещаните причини за болки в глезена, а именно; малки фрактури около глезена и стъпалото (напр. фрактура на Пот) и напрежение или разкъсване на мускулите около глезена (напр. теле, перонеии, тибиалис отпред).
Функционална анатомия:
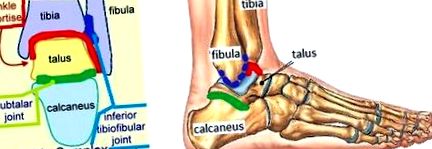
Кости:
Костите, съставляващи глезенната става, включват дисталната пищяла и фибулата (съответно медиалната и страничната малеола) и талуса.
Съединения:
- Комплексът на глезена се състои от 3 артикулации [6] талокрукален(глезенна става) (врезна става) е шарнирна става между долната повърхност на пищяла и горната повърхност на талуса. Позволява движенията на плантарфлексия и дорсифлексия (сагитална равнина). Талокруралната става получава връзка от ставна капсула и няколко връзки, включително предната талофибуларна връзка (ATFL), задната талофибуларна връзка (PTFL), калканеофибуларна връзка и CFL) делтоидна връзка. ATFL, PTFL и CFL поддържат страничния аспект на глезена. [5]. Плантарфлексията е най-малко стабилното положение на глезенната става, което обяснява защо повечето наранявания на глезена се случват в това положение.
- The долна тибиофибуларна ставата е артикулацията между дисталните части на пищяла и фибулата, където е възможно малко количество въртене (напречна равнина). Травма в тези стави, наречена (високи изкълчвания на глезена[5]). Ставата се стабилизира от дебела междукостна мембрана и предната и задната долна тибиофибуларна връзка.
- The субталарен ставата е артикулация между талус и калканеус и позволява движенията на еверзия и инверсия (фронтална равнина). Той също има важна роля като амортисьор [5]. Лигаментната опора на подталарната става е обширна, тя е разделена на 3 групи: (1) дълбоки връзки, (2) периферни връзки и (3) ретинакула [7] .
Връзки:
- Страничните връзки на глезена, съставени от предната тало-фибуларна връзка (ATFL), калцено-фибуларната връзка (CFL) и задната тало-фибуларна връзка.
- Медиалните (делтоидни) връзки са много по-здрави от страничните връзки и поради това се нараняват много по-рядко.
Мускули:
Следните мускули участват в движението на глезенната става:
- Телешка група, съставена от гастрокнемиус и солеус;
- Peroneus longus и peroneus brevis;
- Tibialis anterior.
Инервация:
Двигателните и сензорни доставки на глезенния комплекс произлизат от лумбалния и сакралния плекси. Двигателното снабдяване на мускулите идва от тибиалните, дълбоките перонеални и повърхностните перонеални нерви. Сензорното снабдяване идва от тези 3 смесени нерва и 2 сензорни нерва: суралния и сафенозния нерв. [8]
Рискови фактори:
Индексът на телесна маса, бавна ексцентрична инверсионна сила, бърза концентрична сила на плантарна флексия, чувство за пасивна инверсия на позицията на ставата и времето за реакция на peroneus brevis са свързани със значително повишен риск от странично изкълчване на глезена. [9]
Оценка на глезенната става
Целите на физическия преглед са да се определят:
- Количество на налична нестабилност чрез оценка на степента на изкълчване;
- Загуба на обхват на движение (ROM);
- Загуба на мускулна сила;
- Ниво на намалена проприоцепция.
Наблюдение
Физикалният преглед започва с общо наблюдение на стъпалото и глезена. [10] Отбелязват се всякакви признаци на нараняване, възпаление, промени в цвета на кожата или артрит/хипорертфия на мускулите. След това наблюдението на стъпалото и глезена продължава в две различни позиции без тежести (n-WB) и позиции b-aring (WB). Отбележете модела на походката, степента на накуцване (ако има такава), дебелия израз на теглото b-aring и всички други признаци, които могат да предоставят повече информация за нараняването.
История
Вземането на точна история е важна стъпка при определянето на естеството на нараняването. Травма на плантарфлексия/инверсия би показала увреждане на страничния лигамент, докато увреждането на гръбначния стълб/еверзия би означавало увреждане на медиалния лигамент. Предишната история на нараняване от същата страна ще даде улики дали глезенът е бил нестабилен към начало или че предишна травма не е била рехабилитирана правилно. Историята на нараняване и от другата страна може да показва биомеханично предразположение към наранявания на глезена.
Нестабилност и степен на изкълчване
Навяхването на връзките може да бъде от следните степени:
- Степен 1 - леко, болезнено, минимално разкъсване на лигаментните влакна;
- Степен 2 - умерено, болезнено, значително разкъсване на лигаментните влакна;
- Степен 3 - тежко, понякога не болезнено, пълно разкъсване на влакната.
Обхват на движение (ROM)
ROM на глезена трябва да се оценява активно и пасивно. Движенията, които трябва да бъдат оценени, са:
- Плантарфлексия и дорсифлексия;
- Инверсия и еверзия.
Палпация
Важен аспект на първоначалното изследване е да се определи точното място на изкълчване на страничните връзки, независимо дали става въпрос за ATFL, CFL или PTFL (обикновено повредени в този ред). Палпирането на страничния аспект на глезена по време на различните аспекти на лигаментния комплекс ще предостави подробна информация за точното местоположение на разкъсването. Започнете да палпирате внимателно, тъй като това потенциално може да бъде остро болезнено за пациента.
Специални тестове
- Прави се предно теглене, за да се тества целостта на ATFL и CFL. С глезена в плантарна флексия петата се хваща със стабилизирана пищяла и се изтегля отпред.
- Таларният наклон се прави, за да се оцени целостта на ATFL и CFL странично и делтоидния лигамент медиално. Отново се хваща петата, пищялът се стабилизира и талусът и пяточната кост се преместват странично и медиално.
- Проприоцепцията може да бъде оценена по множество по-трудни начини, като се започне с проста позиция на един крак. Пациентът може да го направи първо от нормалната страна, за да позволи на терапевта да добие представа какво е нормалното и след това да се опита от ранената страна.
Този тест може да се прогресира, като се помоли пациентът да достигне извън основата на опората (BOS), да завърти врата си или да затвори очи. Преместването върху колебаеща се дъска или друга нестабилна повърхност ще позволи на терапевта да оцени способността на пациентите да реагират на променяща се повърхност.
Функционални движения
Функционалните движения като изпадане и подскачане трябва да бъдат включени в оценката.
Диференциална диагноза
Трябва да се извърши диференциална диагноза, за да се изключи възможността за следните, по-редки наранявания:
- Фрактура на глезена (медиална/странична малеола, дистална пищяла/фибуларна)
- Увреждане на медиалния лигамент
- Изкълчен глезен
- Други увреждания на меките тъкани (перонеални сухожилия, мускулно разтягане)
Правилата на глезена на Отава предоставят полезни насоки за определяне на наличието на фрактура. Bachmann и сътр. В систематичния преглед установяват, че доказателствата подкрепят правилата на глезена на Отава като точен инструмент за изключване на фрактури на глезена и средата на ходилото. [11] Инструментът има чувствителност от почти 100% и умерена специфичност и използването му трябва да намали броя на ненужните рентгенови снимки с 30-40%.
Ако пациентът не е в състояние да понася тежести веднага след нараняването, е показана рентгенова снимка поради риск от клинично значима фрактура на глезена. Неизползването на правилата на Отава за оценка на фрактура на глезена може да е от съществено значение при всяко съдебно производство, ако се случи. Въпреки че нараняванията на страничните връзки са далеч по-чести, имайте предвид, че може да има и други наранявания, свързани с нараняване на страничните връзки. Липсата на свързана травма може да попречи на връщането към нивото на функционална активност преди нараняването и да доведе до така наречения „проблемен глезен“.
Лечение и рехабилитация
Според Green et al, цялостното качество на съществуващите Насоки за клинична практика на изкълчване на страничен лигамент на глезена е лошо, като повечето са остарели. Също така, няколко несъответствия в тълкуването на доказателствата между групата за разработка на CPG и липсата на последователна методология на CPG представляват бариера пред прилагането. [12]
Намалете болката и подуването
- Първоначалното лечение (т.е. в рамките на първите 48-72 часа) на остро нараняване на странични връзки е да се намали болката и подуването, следвайки режима RICE; Почивка, лед, компресия и надморска височина.
- Ако носенето на тежести (WB) е твърде болезнено, пациентът може да получи патерици в лактите и да не носи тежести (NWB) в продължение на 24 часа. Важно е обаче поне частично носене на тежести (PWB) да се започне относително скоро, заедно с нормален модел на походка на петата до пръстите, тъй като това ще помогне за намаляване на болката и подуването.
- Нежен масаж на меките тъкани може да се извърши, за да подпомогне премахването на отока и нежните участъци, стига това да е без болка.
Възстановяване на ROM
Веднага щом болката позволява, пациентът трябва да започне безболезнени упражнения за активен обхват на движение (ROM).
- Реконструкция на странична връзка на глезена Johns Hopkins Medicine
- Реконструкция на странична връзка на глезена FootCareMD
- Подагра - Физиопедия
- Причини за подагра, симптоми; Лечение на болка Разширено стъпало; Глезен
- Подагра - кракът на Франкел; Глезен център